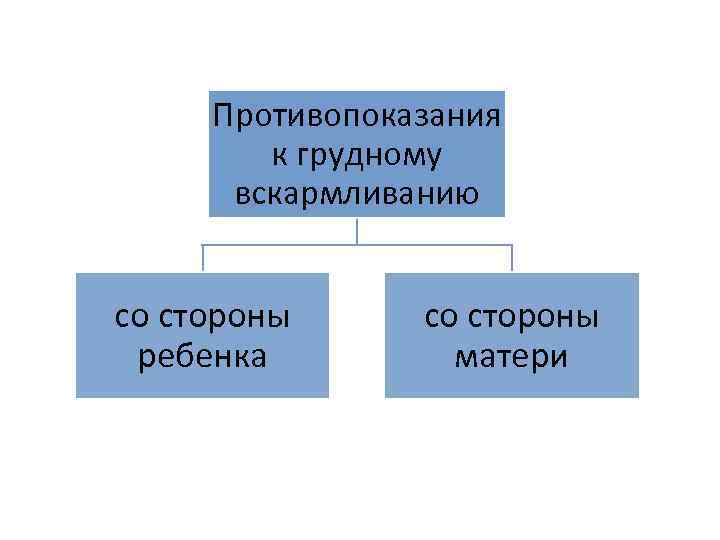
Суточный рацион беременной и кормящей грудью женщины
Должен содержать 100-130 г белка, около 100 г жира, 400-500 г углеводов, необходимое количество минеральных солей, особенно кальция, фосфора, а также витаминов. Оптимальное потребление жидкости кормящей женщиной составляет около 2 л в сутки, а достаточное мочеиспускание свидетельствуют об адекватном содержании жидкости выпитой в течение суток. Избыточное потребление молока или молочных продуктов (более 0,5 литра в сутки) может вызвать сенсибилизацию организма ребенка к белку коровьего молока!
Полноценное питание кормящей матери обеспечивается ежедневным употреблением в пищу 180-200 г мяса, 50 г масла, 1 яйца, 800 г овощей и фруктов, 400 – 500 г хлеба
Особенно важно не забывать о включении в рацион фруктов, овощей, свежей зелени, ягод, овощных и фруктовых соков, а также о соблюдении режима питания в течение дня
Что такое гиполактация
Первичная гипогалактия чаще всего возникает на фоне общей инфантильности матери и плохо поддается лечению (в большей степени это обусловлено особенностями конституции организма). В таких случаях необходимо своевременно назначить ребенку докорм.
Вторичная гипогалактия чаще всего наступает при нарушении самого процесса грудного вскармливания, когда по ряду причин не происходит достаточного опорожнения грудных желез и начинается процесс снижение выработки молока.
Одной из проблем в первый период кормления грудью является повышенная чувствительность сосков. Кроме этого, при неправильном положении ребенка у груди, может возникать болезненность при сосании, а в некоторых случаях и трещины сосков. Поэтому, при кормлении необходимо не только правильно прикладывать ребенка к груди, но и периодически менять положение ребенка, чтобы изменить силу давления сосания на разные участки соска. Другой причиной является недостаточное сосание, в результате которого голодный ребенок при начале кормления сосет более рьяно и, возможно, неправильно, а затем, не получив необходимый объем кормления, прекращает сосание. В этом случае лучше не ограничивать продолжительность кормления, прикладывая ребенка к груди не один раз. Допустимо кормить ребенка чаще, предотвращая тем самым как чрезмерно интенсивное сосание, так и застой молока в груди. Наиболее оптимальный вариант – проводить после каждого кормления контрольное взвешивание, определяя объем съеденного молока.
Грудное вскармливание и применения лекарственных препаратов
Отдельного разговора заслуживают лекарственные препараты, которые иногда принимает кормящая мать. Некоторые из них, например мышьяк, барбитураты, бромиды, йодиды, медь, ртуть, салицилаты, ряд антимикробных средств (сульфаниламиды, левомицетин, метронидазол), антитиреоидные препараты, противоопухолевые средства, могут передаваться с молоком и воздействовать на организм ребенка. Поэтому кормящая мать по возможности должна прекратить прием этих лекарств, а при невозможности отмены лечения, временно перейти на искусственное вскармливание не прекращая сцеживание молока, чтобы не нарушить лактацию. По окончании лечения необходимо вновь продолжить грудное вскармливание.
Случаи, связанные с состоянием здоровья матери
Недостаточность лактации (гипогалактия).
Недостаточность лактации означает неспособность женщины вырабатывать значительные количества молока после рождения ребенка, и ее нужно отличать от значительной недостаточности молока, которая будет описана позже.
Нарушение лактации часто приводится матерями как одна из причин отказа от кормления своих детей грудью; она встречается почти исключительно в индустриально развитых странах и в более высоких социально-экономических группах в городах развивающихся стран. Хотя женщины, имеющие эту проблему, в основном здоровы, хорошо питаются и имеют здоровых и сильных детей, и не существует видимых физиологических причин, вызывающих у них неспособность к выработке молока.
Наоборот, в традиционных обществах, даже живущие в антисанитарных условиях, плохо питающиеся и часто болеющие женщины, занимающиеся напряженным физическим трудом, и более часто рождающие детей с низкой массой тела обычно не испытывают трудностей с лактацией. Например, в результате совместного исследования ВОЗ в области грудного вскармливания было выявлено, что из 3 898 матерей, находящихся под наблюдением в Нигерии и Заире ни у одной не было проблем с лактацией.
Частоту случаев нарушения лактации как первичного физиопатологического явления установить нелегко, поскольку это зависит от возможности определения количества женщин, которые в отсутствии внешних препятствующих лактации причин неспособны вырабатывать молоко. Поддержание лактации очень чувствительно к влиянию таких факторов, как раннее прикармливание, и физиологическим факторам, которые зачастую трудно идентифицировать.
В индустриально развитых странах неспособность к лактации тесно связана отсутствием или недостаточностью у женщин знаний о кормлении грудью; малым опытом или вообще его отсутствием в механике его проведения; недостаточной уверенностью в своей способности к кормлению грудью; и отсутствием близкого члена семьи, подруги или кого-нибудь другого, кто мог бы оказать матери психологическую поддержку в разрешении проблем, с которыми она может столкнуться, начиная кормить грудью. В то же время, эти женщины часто подвергаются множеству социальных, экономических, и культурных влияний, не благоприятствующих кормлению грудью. Случайно или нет, но большинство также рожает в больницах, где отношение и практика, ведущие к подавлению лактации, остаются широко распространенными.
Напротив, в обществе, где к грудному вскармливанию относятся как к естественной физиологической функции и единственному способу накормить ребенка, и где оно высоко ценится и поэтому получает большую поддержку в обществе в целом, и в семьях, в частности, нарушение лактации практически неизвестно. Женщины в этих обществах также менее часто подвергаются влиянию различных оздоровительных методик, способных подорвать лактацию.
Основываясь на имеющимся клиническом опыте индустриально развитых стран, можно сказать, что максимум 1 – 5% из всех случаев женщин с нарушением лактации имеет чисто физиологические причины. Наблюдения, сделанные в традиционных обществах, обнаруживают даже еще более низкую цифру.
Рекомендации Всемирной Организации Здравоохранения
|
“Acceptable medical reasons for use of breast-milk substitutes” 2009 г Информация о документе и ссылка для скачивания см. . |
Причины, имеющие отношение к состоянию ребенка
- Дети, рожденные с весом менее чем 1500 г (очень низкий вес при рождении).
- Дети, рожденные с гестационным возрастом менее 32 недель.
- Новорожденные, имеющие риск гипогликемии вследствие нарушений метаболической адаптации или повышенной потребности в глюкозе (например, недоношенные, маловесные или испытавшие значительный интранатальный стресс (гипоксия, анемия), больные новорожденные, дети матерей, имеющих диабет) (5), если их уровень сахара в крови не соответствует необходимому при кормлении грудью или грудным молоком.
Причины, имеющие отношение к состоянию матери
Матери, которые подпадают под одно из перечисленных ниже условий, должны получать лечение в соответствии со стандартной практикой.
Состояние матери, при котором оправдан полный отказ от грудного вскармливания
Инфицированные ВИЧ: если другая пище для младенца приемлема, возможна, доступна, безопасна и может быть получена на постоянной основе (6).
Состояния матери, при которых оправдан временный отказ от кормления грудью
- Тяжелая болезнь, которая не позволяет матери заботиться о своем ребенке, например, сепсис.
- Вирус простого герпеса типа 1 (HSV-1): необходимо избегать прямого контакта между пораженным участком материнской груди и ртом ребенка, пока пораженный участок не будет залечен.
- Прием лекарств матерью
- седативные психотерапевтические (Психотропные? –М.С.) лекарства, анти-эпилептические лекарства и опиоиды, а также их комбинации могут вызвать такие побочные эффекты, как сонливость и угнетение дыхательной функции, лучше избежать кормления ребенка материнским молоком в период, когда мать принимает эти лекарства, если возможна более безопасная альтернатива (7);
- радиоактивный йод-131: лучше избежать кормления ребенка материнским молоком в период, когда мать принимает эти лекарства, если возможна более безопасная альтернатива; мать может возобновить кормление грудью через 2 месяца после окончания приема йода;
- местное применение больших доз йода или йодофоров (например, повидон-йода, в особенности на открытых ранах или слизистых оболочках, может привести к угнетению функции щитовидной железы или отклонению от нормы электролитов (??? – М.С.) у вскармливаемого грудью ребенка, поэтому грудного кормления в этой ситуации необходимо избежать;
- химиотерапия с применением цитотоксических препаратов: необходимо прекращение грудного вскармливания на время химиотерапии.
Вместе с этим существуют и противопоказания для кормления ребенка материнским молоком.
Абсолютными противопоказаниями к грудному вскармливанию со стороны матери являются:
- септические состояния
- активная форма туберкулеза
- тиф и малярия
- злокачественные новообразования, лейкемия
- заболевания почек, сопровождающиеся почечной недостаточностью с азотемией
- послеродовые психозы, тяжелые формы неврозов
- прием матерью в период лактации лекарственных препаратов, обладающих токсическим воздействием на новорожденного.
Относительными противопоказаниями к грудному вскармливанию являются:
- заболевания сердца с недостаточностью кровообращения
- выраженные формы гипертиреоза
- хроническая недостаточность питания
- гнойный мастит.
Со стороны ребенка – врожденная лактазная недостаточность. При этом необходим индивидуальный подбор молочных смесей для вскармливания новорожденного.
Благодарим за помощь в написании статьи А.Б. Дуленкова, заместителя главного врача ГКБ № 7 по детству, заведующего отделением реанимации новорождённых детей.
Изображение взято с сайта www.kvd9spb.ru
Больше статей по теме раздела Грудное вскармливание: