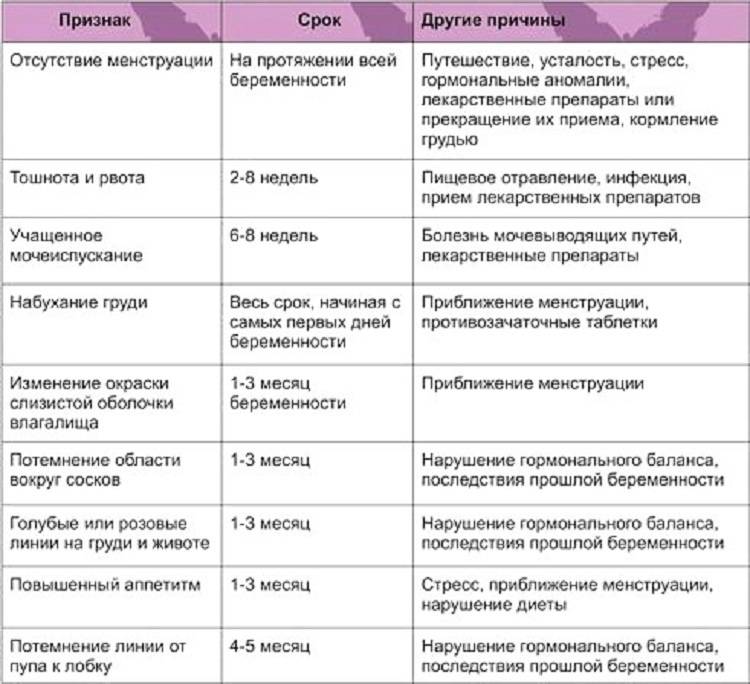
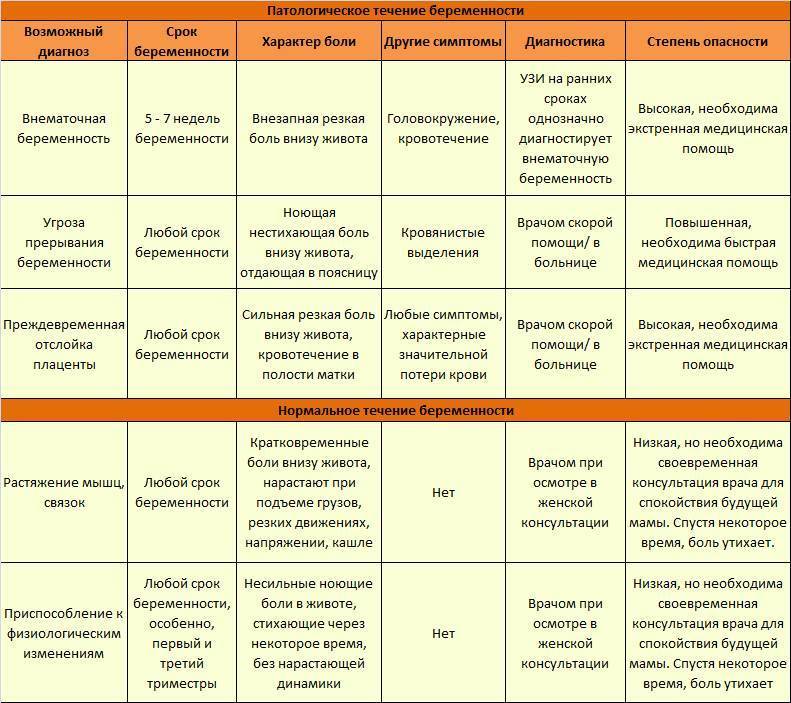
Рекомендации
Специалисты рекомендуют беременным женщинам придерживаться следующих советов:
- при покупке стоит убедиться, что продукт является свежим. Женщинам в положении нужно всегда соблюдать данное правило, так как любое отравление несвежим товаром может привести к нарушению развития ребенка и преждевременным родам;
- не стоит приобретать слишком мягкие или, наоборот, пересушенные плоды, так как это напрямую влияет на его состав;
- лучше всего изготавливать чернослив самостоятельно путем сушки. Именно в этом случае не образуется вредное вещество акриламид, так как нет воздействия слишком высоких температур;
- для обычного рационального потребления вяленой сливы разрешается не обращаться к врачу. Но если хочется применять чернослив с лечебной целью, к примеру, для лечения запоров, лучше всего посоветоваться со специалистом, он подберет индивидуальную дозировку и оценит состояние организма будущей мамы;
- беременным женщинам лучше всего употреблять чернослив после предварительной обработки кипятком;
- не стоит забывать о противопоказаниях, а также при первых неизвестных симптомах после приема чернослива обязательно нужно обратиться к участковому терапевту или к врачу-гинекологу;
- при приготовлении лечебных напитков не следует забывать соблюдать пропорциональные соотношения и дозировки;
- следует умерено сочетать вяленую сливу с приемом других фруктов и ягод, которые содержат похожие вещества;
- будущие мамы, которые безумно любят сладости, могут смело заменить их черносливом;
- необходимо быть аккуратной на ранних сроках беременности с применением чернослива.
Чем опасна молочница при беременности: последствия кандидоза
Несмотря на то, что кандидоз во время беременности в большинстве случаев не приносит вреда плоду, лечить болезнь все-таки нужно. Это необходимо делать хотя бы потому, что из-за сухости и зуда во влагалище качество жизни женщины существенно снижается: будущая мама становится раздражительной и нервной, а в некоторых случаях неприятные ощущения способны быть настолько интенсивными, что она не может нормально спать. Подобный стресс приводит к увеличению концентрации адреналина и кортизола в крови будущей мамы. Рост уровня этих гормонов может стать причиной спазма кровеносных сосудов, способного привести к кислородному голоданию плода. К счастью, такое неочевидное последствие случается редко.
Возникновение молочницы на ранних сроках беременности чревато не только снижением качества жизни женщины, но и тем, что именно в течение первого триместра происходит закладка большинства органов и систем эмбриона.
Поэтому стресс и постоянное чувство дискомфорта могут стать причиной нарушений формирования органов плода.
Крайне редко встречаются случаи, когда слизистая пробка, закрывающая шейку матки и препятствующая проникновению в ее полость патогенных микроорганизмов, в первые дни беременности оказывается не до конца сформирована. Это значит, что нельзя исключать возможность проникновения в полость матки возбудителей недуга. Однако такие случаи встречаются очень редко и являются, скорее, исключением.
Что касается развития кандидоза на более поздних сроках беременности, то в таком случае нужно учитывать возможность появления следующих проблем:
- Воспаление стенок влагалища приводит к тому, что они теряют эластичность. При прохождении ребенка по родовым путям возникает вероятность их разрывов.
- Из-за нарушения баланса вагинальной микрофлоры у будущей матери могут развиться другие инфекционные заболевания.
- Молочница способна привести к прогрессированию развития эрозии шейки матки. В свою очередь, шейка матки с эрозией (если речь идет именно о ней, а не об эктопии) хуже растягивается – это может стать причиной ее разрывов.
-
В случае естественного родоразрешения ребенок может заразиться молочницей при прохождении через влагалище. Если это произошло, болезнь обычно локализуется во рту или на кожных покровах новорожденного.
Мнение эксперта
Инфицирование младенца кандидозом во время его прохождения по родовым путям может быть особенно опасно для недоношенных детей. Дело в том, что у таких малышей недостаточно развита иммунная система, поэтому даже относительно безобидная инфекция может протекать весьма тяжело.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб - Крайне редко заболевание способно повлиять на плацентарный кровоток, инфицировать околоплодные оболочки и привести к преждевременным родам. К счастью, такое случается нечасто и в основном является результатом присоединения дополнительных инфекций.
Молочница при беременности и ее лечение
Популярные вопросы
Mеня беспокоит зуд наружных половых губ, а ещё 2-й год мучает неприятные ощущения в области уретры.Анализы нормальные. Немного нормализует состояние мочевого пузыря нитроксолин, но ненадолго. Ещё у меня гипотиреоз. Может ли оно провоцировать другое?
При гипотиреозе могут быть атрофические явления на слизистых, что и будет провоцировать сухость. Так же важен Ваш возраст. Необходимо обратиться на прием ко врачу и исключить лейкоплакию или крауроз . В настоящее время с целью увлажнения и предотвращения воспаления воспользоваться гелем Гинокомфорт с экстрактом мальвы. Это поможет быстро снять зуд, заживить слизистые.
После родов на 4 месяц появился зуд в интимной области, по всей вульве. Сдала Фемофлор Скрин, все чисто, немного меньше лактобактерий, сахар в норме, гельминтов нет. Возможно ли что после родов и на фоне лактации стало меньше эстрогенов и из-за этого появились сухость и зуд, особенно в ночное время? Поможет ли мне гель гинокомфорт и какой из них? 36 лет, третьи роды, кормлю грудью.
Такая ситуация возможна. На данном этапе устранить зуд поможет применение геля Гинокомфорт с экстрактом мальвы. В составе увлажняющие, репоративные компаненты, что обеспечит восстановление эластичности слизистых и устранит зуд. Гель можно вводить во влагалище или наносить местно 1 раз в день на протяжении 10 дней , а далее по необходимости.
Шевеления плода
Одним из самых волнующих моментов в период вынашивания ребенка является его первые, ощущаемые мамой, движения в животе.
Обычно этот момент выпадает примерно на 20 неделю беременности, хотя сами шевеления начинаются с 8 недели. Но плод еще настолько мал и движения слабы, что будущая мама пока их не чувствует. Раньше 20 недель почувствуют движения миниатюрные и стройные женщины и те, кто уже рожали раньше. Следует зафиксировать дату, когда беременная женщина ощутила первые толчки плода.
Что влияет на активность ребенка?
Все то, что не нравится ему и приносит дискомфорт.
На активность плода могут повлиять следующие факторы:
- нехватка кислорода
- погода
- громкие звуки и музыка
- неудобная поза женщины
- самочувствие мамы и ее настроение
- время дня
- напитки или пища (кофе, энергетики, острые блюда)
Периоды активности сменяются периодами покоя.
Когда следует обратиться к врачу?
Если беременная женщина более 12 часов не чувствует движения плода, то следует срочно обратиться к врачу для экстренного обследования. Замирание плода может быть признаком гипоксии.
Наши врачи гинекологи
Алексеева Ирина Михайловна
Акушер–гинеколог
взрослый/детский
Онлайн запись
Садриева Альбина Хайдаровна
Акушер-гинеколог
взрослый
Онлайн запись
Голованова Светлана Юнадьевна
Акушер-гинеколог, гематолог
взрослый
Онлайн запись
Хасанов Албир Алмазович
Акушер-гинеколог взрослый
Доктор медицинских наук
Онлайн запись
Нуруллина Диляра Владимировна
Акушер-гинеколог
взрослый
Онлайн запись
Мавлиева Айсылу Фидаесовна
Гинеколог – эндокринолог взрослый
Гинеколог детский
Онлайн запись
Голованов Леонид Аркадьевич
Акушер–гинеколог взрослый
Кандидат медицинских наук
Галькиева Наиля Анваровна
акушер-гинеколог
взрослый/детский
Онлайн запись
Красильникова Мария Сергеевна
Акушер–гинеколог
взрослый
Онлайн запись
Садриева Марьям Равилевна
Акушер-гинеколог взрослый
Онлайн запись
Хафизова Айгуль Фаязовна
Акушер-гинеколог
взрослый/детский
Онлайн запись
Баширова Гулия Миниязовна
Акушер–гинеколог
взрослый/детский
Онлайн запись
Брадикардия плода: причины и симптомы
Не всякое снижение пульса у человека является аномалией или патологией. Например, оно наблюдается во время сна или при снижении температуры окружающей среды – в такие моменты организм экономит энергию, обмен веществ замедляется. Также подобное явление наблюдается у спортсменов, а у некоторых людей оно имеется с рождения, но не имеет характера патологии. В таких случаях говорят о физиологической брадикардии. Важным ее отличие от аномальной является отсутствие патологических симптомов.
Аномальная брадикардия – это такое снижение частоты сердечного ритма, при котором возникают различные болезненные состояния организма: головокружение, холодная потливость, потеря сознания и т. д. Как правило, они проявляются при сильном сокращении сердцебиения. Если оно незначительно, то субъективных ощущений у человека может не возникать.
Чтобы судить о наличии брадикардии сердца у плода, необходимо иметь представление о физиологической норме частоты сердцебиения. У взрослого человека она составляет 60-80 ударов в минуту, у эмбриона же изменяется в ходе его развития:
- На 3-5 неделе – 75-80;
- На 5-6 неделе – 80-100;
- На 6-7 неделе – 100-120;
- На 7-9 неделе – 140-190;
- На 10-12 неделе – 160-180;
- На 4 месяце – 140-160;
- К 9 месяцу – 130-140.
Указанные значения не являются точными, так как физиологическая норма у каждого ребенка может незначительно различаться. Примерно до 21 дня беременности сердцебиение у эмбриона не прослушивается вообще – на этом этапе у него его собственное сердце еще не начало формироваться, а обмен веществ полностью обеспечивается кровотоком матери.
Однозначно диагностировать патологическую брадикардию у матери и плода можно только во 2 триместре (после 20 недель вынашивания), так как на этом этапе его собственная система кровоснабжения в целом уже сформировалась, поэтому пульс должен стабилизироваться. Врач ставит диагноз в том случае, если в данный период частота сердцебиения составляет менее 110-120 ударов в минуту.
Брадикардия может быть «материнским» заболеванием или наблюдаться только у плода. В первом случае замедление сердцебиения у самой женщины также сказывается на состоянии будущего ребенка, во втором патология эмбриона не сказывается на здоровье матери. Причинами заболевания со стороны матери являются:
- заболевания сердечно-сосудистой системы – атеросклероз, нестабильное артериальное давление, ишемическая болезнь сердца, кардиосклероз, дистрофия или воспаление миокарда (сердечной мышцы);
- общие заболевания организма – нарушение кроветворной функции костного мозга, опухоли, анемия, инфекционные патологии, почечная недостаточность и т. д.
Со стороны плода причинами брадикардии выступают следующие патологии:
- материнская анемия, высокая токсичность окружающей среды, психический стресс у женщины;
- пороки развития собственной сердечно-сосудистой системы плода;
- нарушения репродуктивной системы матери – ранее старение плаценты, аномальное накопление околоплодных вод и т. д.;
- резус-конфликт – несовместимость материнской и эмбриональной крови по резус-фактору;
- интоксикация материнского организма из-за курения, употребления алкоголя или наркотиков, некоторых видов лекарств.
Симптомами брадикардии у матери являются типичные признаки кислородного голодания – головокружение, слабость, головная боль, шум в ушах, боль в груди, пониженное давление, одышка. Если патология наблюдается только у плода, о ней будут свидетельствовать снижение или прекращение его двигательной активности, а также судороги. Особенности эмбриональной формы заболевания в том, что выявить ее по состоянию матери невозможно – только непосредственно наблюдением за самим ребенком с помощью современных средств диагностики.
Беременность у пациенток с брадикардией характеризуется высоким риском гипоксии плода. Продолжительное кислородное голодание способно привести к замершей беременности, выкидышу или необратимым нарушениям в организме будущего ребенка. Особенно сильно от этого страдает его мозг, так как нервные клетки наиболее чувствительны к недостатку кислорода.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Как определить наличие диастаза мышц живота самостоятельно
Определение диастаза можно провести и в домашних условиях. Сделать это поможет простой тест, в ходе которого нужно измерить расстояние между краями прямой мышцы.
Для этого нужно лечь на спину на твердую поверхность, согнуть ноги в коленях. Одну руку положить под голову, а вторую разместить на белой линии, чуть выше пупка. После следует расслабиться и поднять грудную клетку. При этом кончиками пальцев нужно нащупать расхождение между мышцами. Провал максимально выражен между пупком и мечевидным отростком. Если расхождение больше, чем ширина двух пальцев, это должно насторожить и стать поводом обращения к специалисту.
Такая методика максимально схожа с тем подходом, который использует для диагностики хирург. Это самый простой способ определения диастаза дома без помощи врача и инструментальных обследований.
Возможные причины щелчков в животе на поздних сроках беременности
Точная причина появления бульканья и щелчков в животе на поздних сроках не установлена. Большинство мнений сходятся в том, что малыш к концу беременности становится настолько большим, что внимательно прислушивающаяся к себе женщина слышит звуки, которые он издает в процессе своей внутриутробной жизнедеятельности – причмокивания или отрыгивания.
Есть версия, что хруст могут производить суставы ребенка. Причиной такого явления называют неокрепший опорно-двигательный аппарат, поскольку соединительная ткань и мышцы сформированы не полностью. Одно из мнений, почему на последних сроках беременности что-то щелкает, когда ребенок шевелится в животе, гласит, что так лопаются из-за чрезмерной активности малыша пузырьки с околоплодной жидкостью.

Массажер для шеи и спины с прогревомРеволюционный массажер усиливает терапию теплом, благодаря чему всего за 1 массаж улучшается кровообращение. Вы почувствуете прилив энергии и хорошего настроения. Получайте профессиональный массаж без отрыва от основных дел.
Признаки диастаза мышц живота
Длительное время патология имеет бессимптомное течение. Проявления нарастают по мере развития расхождения и появления осложнений. И если у женщин признаки диастаза прямых мышц живота максимально проявляются после беременности и родов, то у мужчин — только тогда, когда патология уже находится в запущенном состоянии.
Главным и самым заметным проявлением патологии является округлое выпячивание по вертикали живота. Если намеренно напрячь мышцы пресса, становится виден желобок между правой и левой половинами корпуса. При этом у мужчин даже при интенсивных силовых тренировках пресс не прорабатывается в достаточной мере и не приобретает желаемый рельеф.
Если болезнь прогрессирует, патологическое строение мышечной ткани и нарушения в работе мышц становятся причиной и других, более опасных характерных проявлений. Возникают:
- болевые ощущения в позвоночнике, пояснице;
- нарушения осанки;
- повышенная утомляемость;
- дисфункция желудочно-кишечного тракта, которая сопровождается изжогой, отрыжкой, болями, запорами, метеоризмом.
На третьей стадии патологии возможны опасные осложнения, которые проявляются в виде:
- птоза, опущения внутренних органов;
- кишечной непроходимости;
- недержания мочи;
- почечных колик;
- чувства тяжести в ногах во время ходьбы;
- атрофии мускулатуры в области живота.
Естественные причины уменьшения активности плода
- Сон. Практика показывает, что у ребенка вырабатывается четкий график сна и бодрствования. Если беременная не спит и много ходит, это может убаюкивать малыша. Малыш спит, и не шевелится: в такие моменты внезапно возникает мысль, что уже не припомнишь когда ребенок давал о себе знать. Вот здесь и появляется паника.
- Большой рост и вес. Ещё одна причина снижения активности «пузожителя» — быстрый рост. Увеличение плода за одну неделю может достигнуть несколько сантиметров, а изменение в массе может составить в приросте полкилограмма. Со временем в матке остается намного меньше места.
- Смена положения. Ребенок до 32 недели должен занять положение головкой вниз, таким способом готовя себя к появлению на этот свет. С этим также может быть связано изменение характера движений.
- Защита от боли. Когда женщина ощущает движение уже большого плода, то сталкивается с болезненностью и дискомфортом. Поэтому природа позаботилась и о маме, запрограммировав изменение в характере движений на поздних сроках беременности.