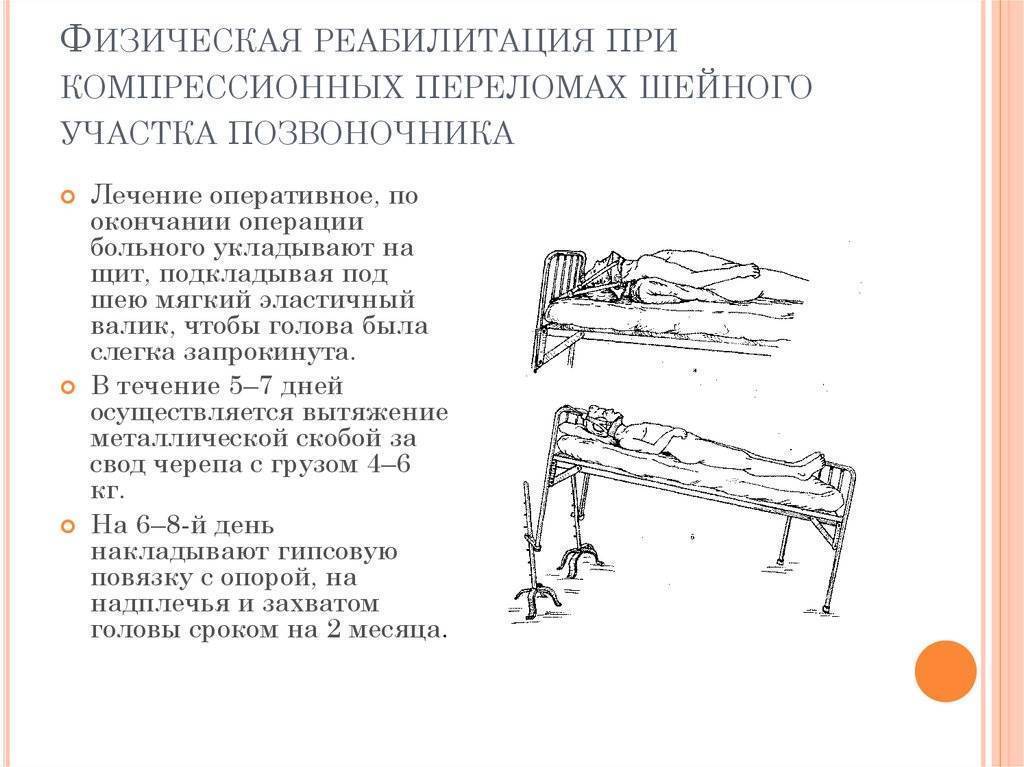
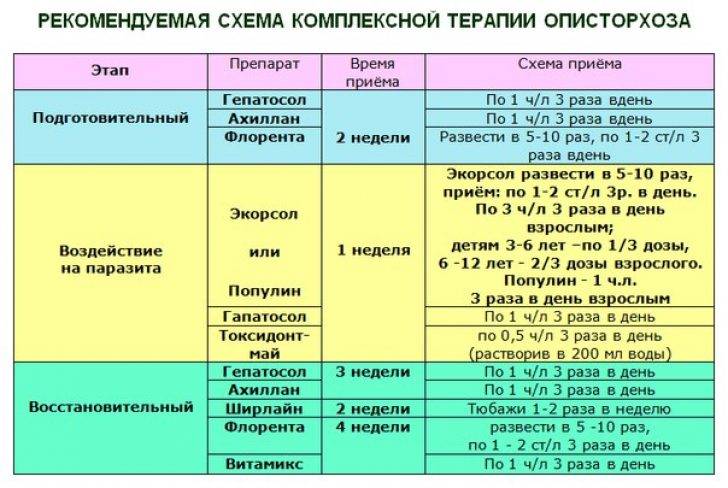
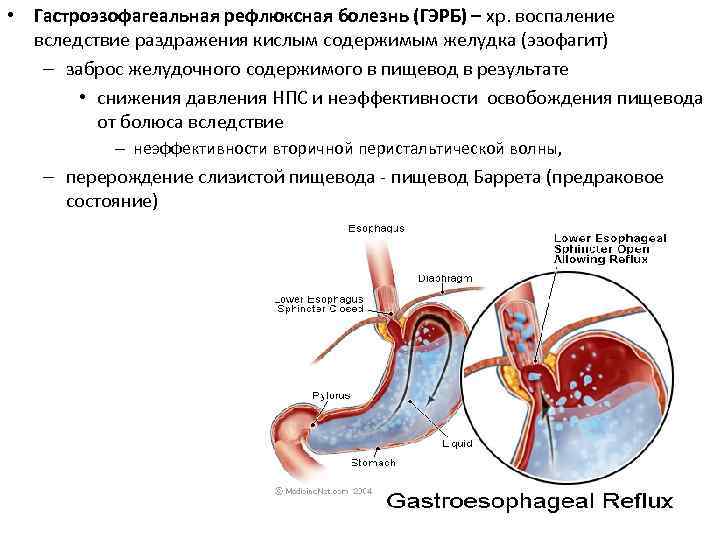
Лечение
грудного отдела в ЦЭЛТ назначается в индивидуальном порядке. При разработке его плана наши медики учитывают все особенности организма пациента, его возраст, сопутствующие заболевания. Консервативное лечение, которое применяется в подавляющем большинстве случаев, позволяет снизить или полностью исключить болевую симптоматику, снять воспаление и отёчность, разгрузить нервные корешки.
Консервативное лечение предусматривает следующее:
- медикаментозное лечение;
- ЛФК;
- физиотерапию;
- массаж;
- мануальную терапию;
- вытяжение позвоночника.
Одной из наиболее эффективных процедур лечения болевого синдрома заслуженно считается лечебная блокада. Уже не первый год наши специалисты проводят её всем, кто страдает от сильных болей, и неизменно достигают отличных результатов. Лечебная блокада позволяет купировать боль за счёт инъекционного введения лекарства непосредственно в поражённую область. Через несколько минут после процедуры болевая симптоматика исчезает, а эффект обезболивания может длиться до года.
К хирургическому лечению прибегают только в крайних случаях, если консервативное лечение не принесло ожидаемых результатов.
- Шейный остеохондроз
- Поясничный остеохондроз
Лечение недуга
Только врачи на основе диагностики и комплексного обследования организма могут поставить правильное заключение — невроз грудной клетки. Методы лечения отличаются в зависимости от протекания болезни. Они подразумевают под собой снятие болевых ощущений и спазмов, укрепление нервной системы, улучшение кровообращения.
Выделяют несколько способов лечения межреберного невроза:
- Блокада. Не устраняет основную причину невроза, но такой метод позволяет купировать боль на несколько суток. Блокаду делают, когда нестероидные противовоспалительные медикаменты не помогают.
- Инъекции. Их используют только в крайних случаях. Например, при радикулопатиях, патологиях позвоночника и миелопатиях назначают инъекции стероидов.
- Физиотерапия. Также облегчает болевые симптомы при неврозе грудной клетки. В эту категорию входят электрофорез, УВЧ и другие тепловые процедуры. Врачи приписывают такие методы лечения при ущемлениях, артропатиях и спондилоартрозах.
- Тренинг. Для предотвращения и лечения недуга врачи рекомендуют выполнять физические упражнения. Среди них — гиперэкстензия, которая служит для укрепления мышц спины, растяжка для снятия напряжения.
- Массаж. Такой метод способствует расслаблению мышц, а также помогает снять болевые ощущения. Массаж назначают при начальной стадии межреберного невроза, остеохондрозе, смещении позвонков и позвоночных дисков, как профилактику или как способ лечения в комплексе с медикаментами.
- Прием препаратов. Витамины группы В и аскорбиновая кислота напитывают нервные волокна полезными элементами, укрепляют иммунную и нервную системы.
При первых же болевых ощущениях рекомендуется поход к врачу. Это позволит назначить своевременное лечение и ликвидировать болезнь на начальной стадии. Обращение к специалисту поможет полностью избавить от недуга. Сохраните свое здоровье вместе с И.Г. Гернетом — врачом-психотерапевтом с 20-летним опытом!
К списку статейДругие статьи
- Невроз горла: симптомы, лечение
- Как снять паническую атаку в домашних условиях?
Полезные рекомендации кормящей маме
Приступить к лечению остеохондроза при ГВ женщина может лишь после консультации доктора, но облегчить свое состояние получится и в домашних условиях при соблюдении некоторых рекомендаций:
- В период кормления пользоваться специальным слингом. Так мать сможет заметно снизить нагрузку на спину пока держит младенца, равномерно распределив влияние по всему позвоночнику.
- Кормить малыша следует с применением разнообразных валиков либо подушек, которые нужно подложить под спину или руки – как удобно.
- Место для отдыха и сна обязательно нужно оборудовать комфортным матрасом и подушками. Желательно приобрести ортопедические принадлежности, которые разработаны как раз для людей, страдающих от проблем с позвоночником.
- Ежедневная легкая физкультура позволит облегчить состояние и самочувствие женщины, расслабляя напряженные мышцы. Каждое утро рекомендуется осуществлять простую зарядку, чтобы держать тело в тонусе. Комплекс эффективных упражнений можно подобрать совместно с физиотерапевтом.
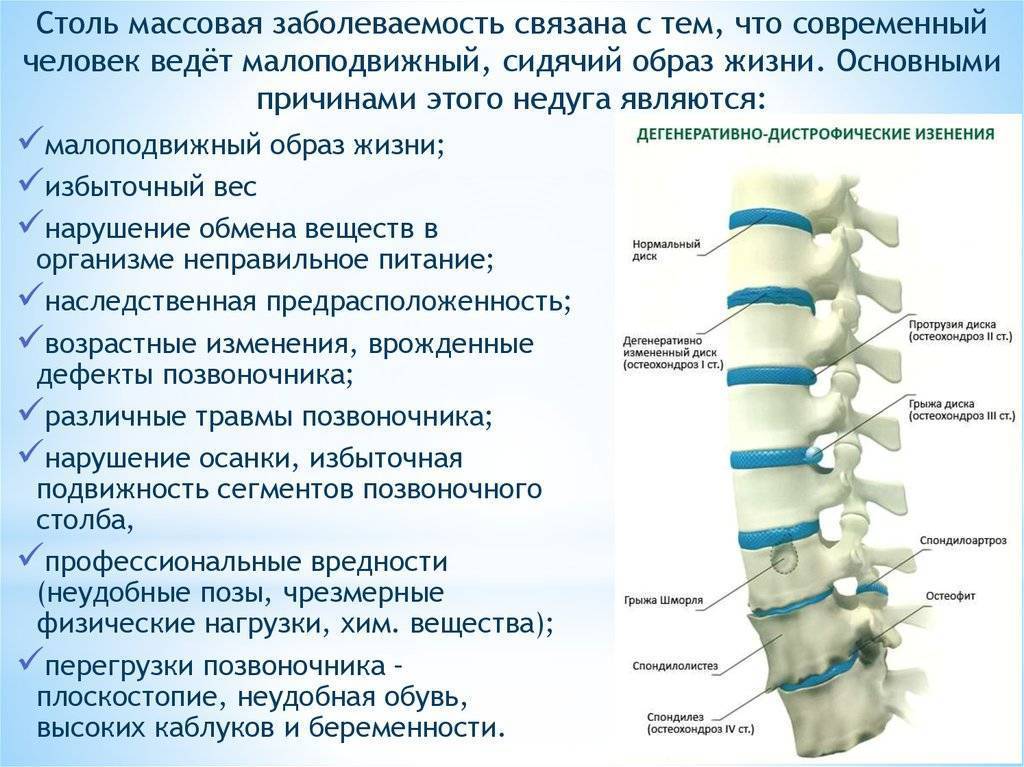
Причины и факторы риска
Остеохондрозы не формируются без факторов поражения. К развитию заболевания в грудном отделе приводит ряд причин или их комбинация.
- Малоподвижный образ жизни. Дефицит физической активности приводит к слабости мышц спины и межпозвоночного сегмента. Сидячая работа и неправильная организация рабочего места выступает дополнительным фактором грудного остеохондроза.
- Неправильное поднятие тяжестей и разнообразные травмы. Чрезмерные нагрузки, нарушающие функционирование позвоночника. В данной ситуации мышцы и межпозвоночные диски не выдерживают нагрузки.
- Приобретенные поражения и искривления позвоночника. На фоне данных патологий нарушается работа позвоночного столба и увеличивается вероятность формирования остеохондроза. Деструкция усиливается при несоблюдении рекомендаций врача.
- Отсутствие требуемых минералов и витаминов. При недостаточной концентрации кальция в костной ткани, кости становятся менее прочными, увеличивается вероятность поражения опорно-двигательного аппарата.
- Беременность как сочетание основных факторов: увеличение нагрузки на позвоночник и недостаток минералов и витаминов.
Важно! Значимую роль играет наследственная предрасположенность. Если по родственной линии наблюдаются поражения опорно-двигательного аппарата, то следует внимательно относится к своему здоровью и профилактике поражений
Грамотная система превентивных мер позволяет предотвратить массивную деструкцию костной ткани.
Кто в группе риска
Зачастую факторы формирования дегенеративных изменений позвоночника сочетаются.
- Снижение иммунного статуса, связанное с большей подверженностью инфекциям, способными усиливать клинические проявления остеохондроза вследствие воспаления мышц.
- Стрессовые воздействия, которые способны вызвать психогенную торакалгию. Это происходит из-за большого выброса катехоламинов, провоцирующих усиление болевого синдрома.
- Поражение нервной системы неинфекционной и инфекционной этиологии.
- Перегрузки физического характера.
- Несоблюдение принципов эргономики (ношение тяжестей).
- Травмы позвоночника различного генеза.
- Спазмирование мышц.
- Остеопорозная дегенерация опорно-двигательного аппарата.
Меры предосторожности при лечении недуга во время лактации
В период кормления ребенка грудью остеохондроз нужно лечить с соблюдением ряда мер предосторожности:
Задействовать продукты животного и растительного происхождения в терапевтических целях исключительно после проведения пробы на аллергию.
Все манипуляции проводить только после разговора с врачом и его одобрения.
Если заметно ухудшение состояния либо возникают какие-то неожидаемые реакции организма на терапию, процедуры нужно прекратить.
Важно строго придерживаться инструкций врача и рекомендованных дозировок в процессе приготовления и использования лекарственных составов.
Обеспечить постоянный мониторинг состояния при продолжительном курсе терапии.
Приступать к лечению можно только после профессиональной постановки врачом клинического диагноза.
Побочное действие медикамента, влияющего на фосфорно-кальциевый обмен
Возможны такие нежелательные эффекты, как:
- Аллергические реакции в виде сыпи, сопровождающейся зудом или без него, покраснения кожи, ангионевротического отека, редко – анафилактического шока.
- Диспепсические явления в виде тошноты, рвоты, болей в области желудка или кишечника, констипации, частого жидкого стула, нарушений пищеварения функционального характера, избыточного скопления газов в кишечнике.
- Головная боль различной локализации и степени выраженности.
- Избыточное скопление газов в кишечнике.
- При введении раствора внутримышечно: сонливость, разбитость, раздвоение видимых предметов, головокружение, онемение языка и полости рта, дрожание конечностей, потеря ориентации в пространстве.
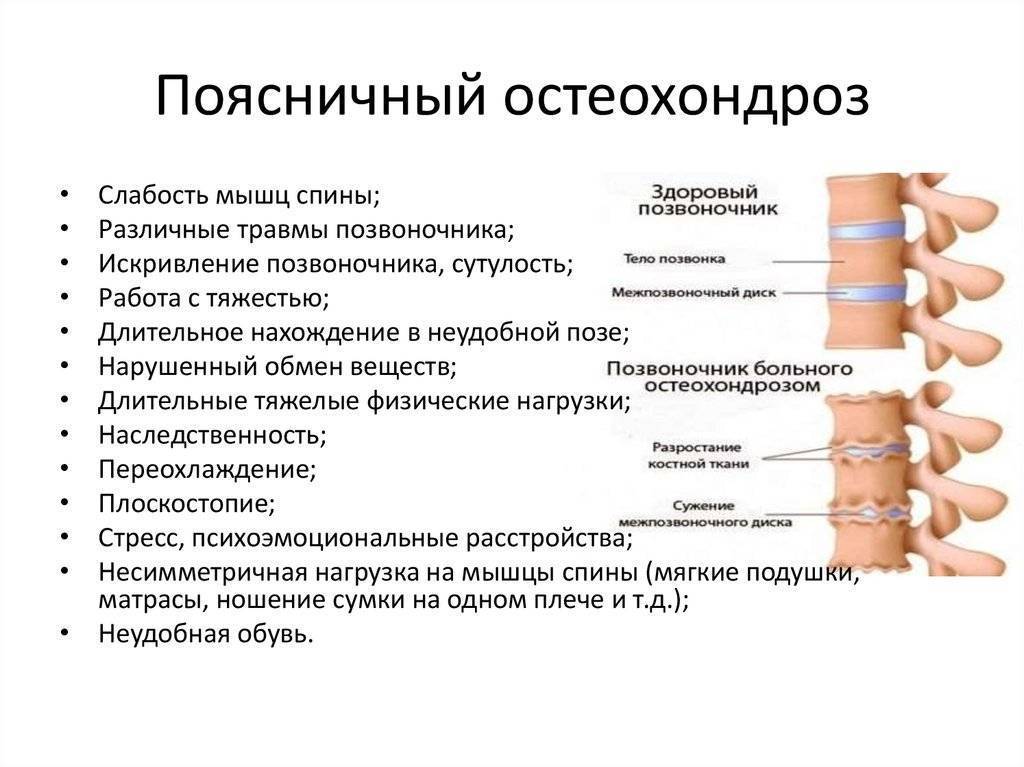
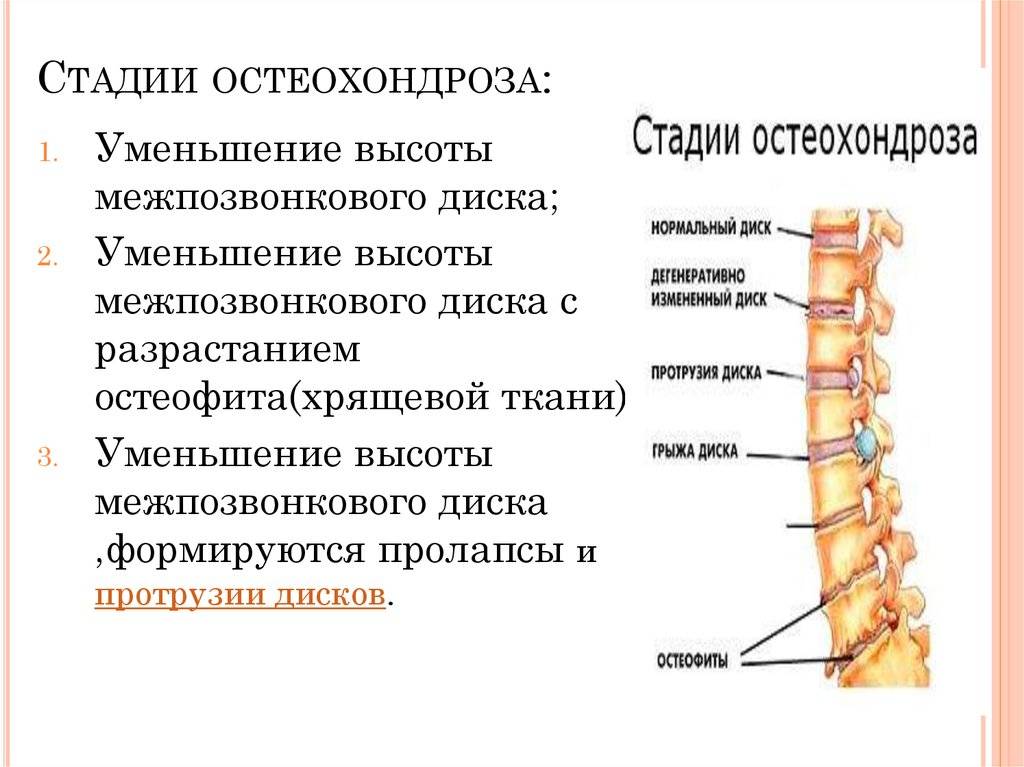
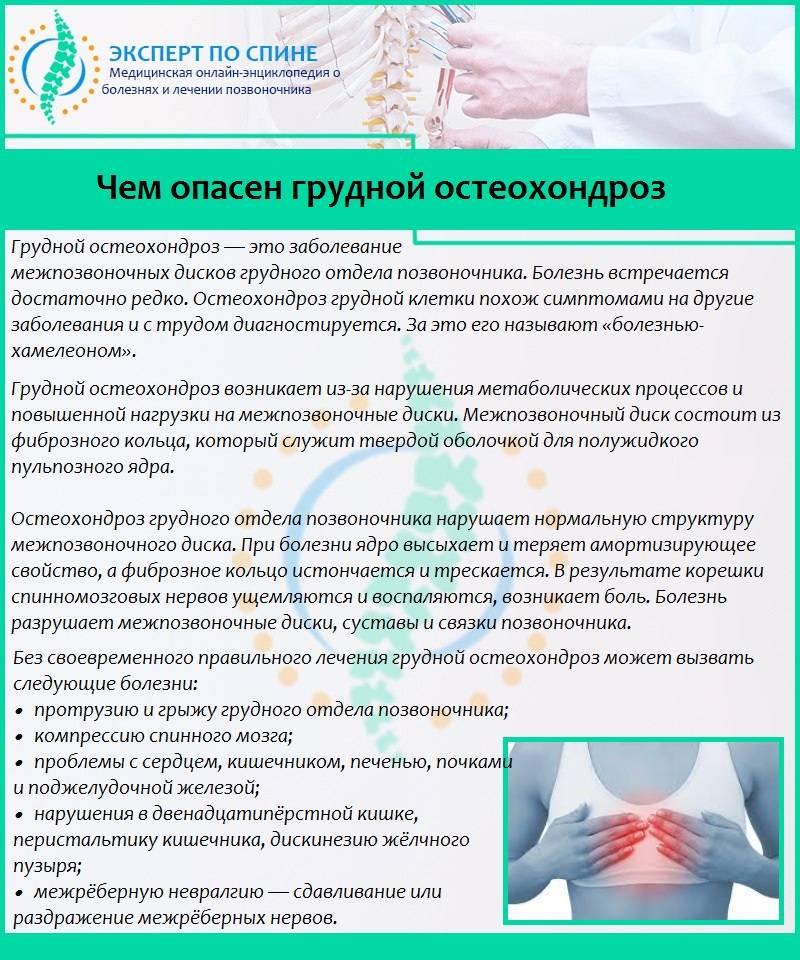
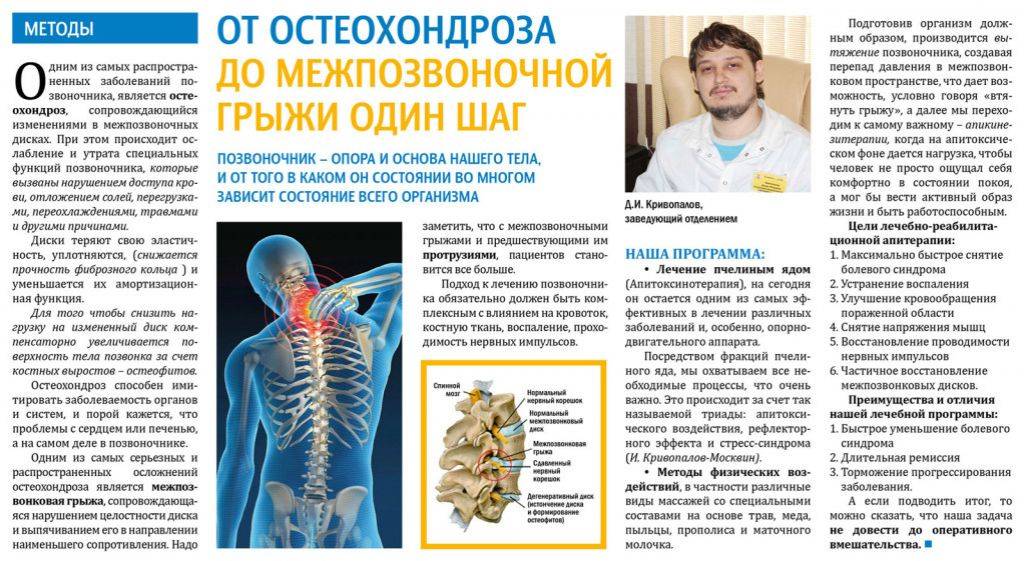
Причины и механизм развития остеохондроза
Чтобы понять, почему болит спина, нужно разобраться, как устроен наш позвоночник, как он работает, какие функции выполняет и какие факторы могут приводить к его повреждению.
Позвоночник человека составляют 32-34 позвонка (7 шейных, 12 грудных, 5 поясничных, 5 крестцовых, 3-5 копчиковых), между которыми находится межпозвоночный диск, состоящий из хрящевой ткани. В середине межпозвоночного диска находится пульпозное ядро – полужидкое образование в виде «шарика», выполняющее функцию амортизации и окруженное плотной хрящевой тканью (фиброзным кольцом). Через весь позвоночник проходит спинномозговой канал, в котором расположен спинной мозг, с отходящими от него нервами. Вся эта конструкция окружена мышцами и связками. Основные функции позвоночника – опорно-двигательная, амортизационная, защитная.
Представьте себе останкинскую телебашню, которая удерживается в вертикальном положении благодаря целой системе тросов, натянутых от основания к верхушке. Так и наш позвоночник удерживает в нужном положение группа мышц–стабилизаторов, которые в норме равномерно распределяют нагрузку на позвоночник и суставы. В отличие от останкинской телебашни, наш позвоночник устроен сложнее, он может сгибаться в различных направлениях и даже скручиваться, все это возможно благодаря наличию межпозвоночного диска, мышц и связок.
Каждый день человек совершает какие-то однообразные, повторяющиеся движения, связанные с работой или проведением досуга. Если на протяжении длительного времени работают одни и те же мышцы, то они перенапрягаются и спазмируются, а другие мышцы в это время совсем не испытывают нагрузку и атрофируются. Это приводит к изменению «геометрии» тела, нагрузка на межпозвоночный диск перераспределяется, спазмированные мышцы стягивают позвонки, ухудшается питание. При однообразном тяжелом физическом труде происходят те же самые процессы. Кроме этого, межпозвоночный диск не имеет кровеносных сосудов, а его питание осуществляется благодаря окружающим мышцам, и во время движения в межпозвоночном суставе в него поступает питательная синовиальная жидкость.
Хрящевая ткань на 80-85% состоит из воды, соответственно питьевой режим играет огромное значение. В течение суток человек должен выпивать минимум 2 литра чистой воды. Если воды в организм поступает недостаточно, то происходит дегидратация (высыхание) межпозвоночного диска, хрящ трескается и разрушается.
В своей практике я давно отметил, что стрессы, тревоги, переживания часто способствуют возникновению болей в спине. Любую стрессовую ситуацию наш организм воспринимает как опасность. При этом активируется симпатическая часть нервной системы, надпочечники «впрыскивают» в кровь гормоны стресса, повышается артериальное давление, учащается сердцебиение, напрягаются мышцы. В природе животное, если чего-то испугалось, бежит или защищает себя, соответственно сгорают гормоны стресса и мышцы, поработав, расслабляются. Человек – существо социальное, тревожиться стал чаще, а двигаться меньше, соответственно разрядки не происходит. Как результат возникает боль в позвоночнике, головная боль, моторные тики и другое.
В литературе можно встретить разные формулировки остеохондроза, но суть их одна. Остеохондроз – это «поломка» двигательного сегмента, разрушение, дегенерация хрящевой ткани. Причина – неправильный двигательный стереотип и, как следствие, нарушение питания хряща.
Прогрессированию остеохондроза способствуют: малоподвижный образ жизни, большие физические нагрузки, подъем тяжестей, ожирение, ношение сумки на одном плече, обувь на высоком каблуке, слишком мягкий матрас для сна, частые переохлаждения, наличие вредных привычек, наследственная предрасположенность, стрессовые ситуации, недостаточный питьевой режим и другое.
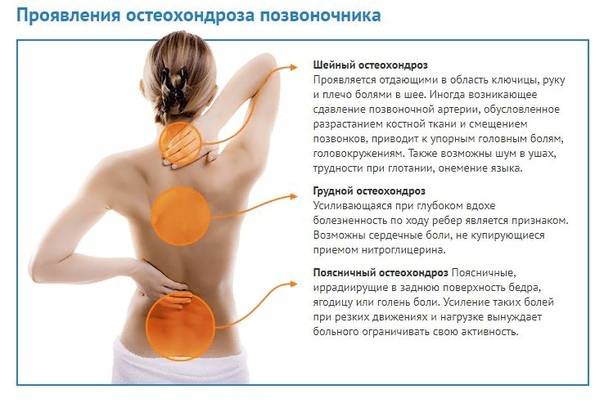
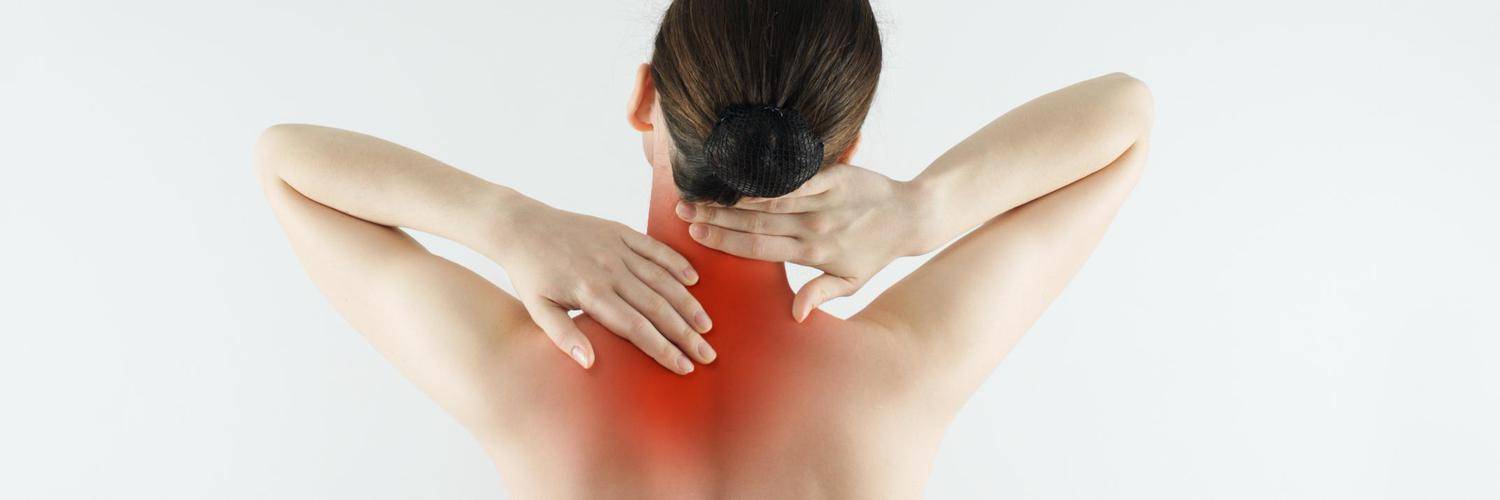
Клинические проявления
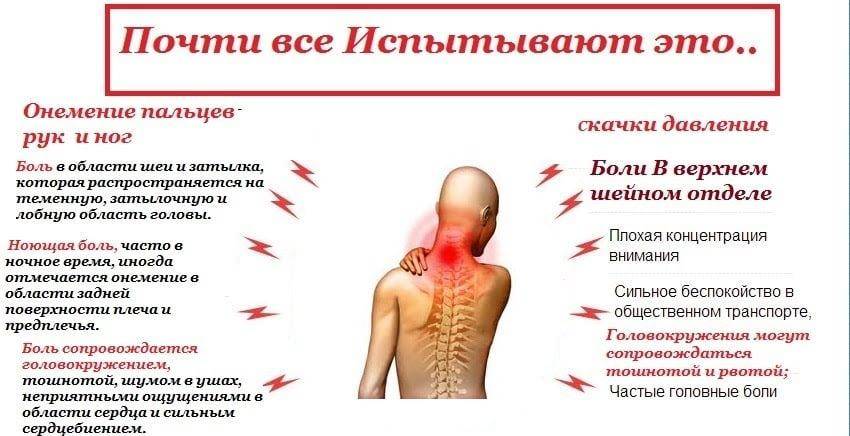
Симптомы шейно-грудного остеохондроза выражены не очень ярко. Они включают в себя следующее:
- болевые ощущения, локализующиеся в области груди, которые нарастают в ночное время, при движениях и физических нагрузках; перемене положения тела;
- болевые ощущения, локализующиеся в области лопаток, которые нарастают при поднятии верхних конечностей;
- болевые ощущения, локализующиеся в области между рёбрами во время ходьбы;
- ощущение кругового сдавливания груди и спины.
Помимо них, клинические проявления этой патологии включают в себя следующее:
- нарушение чувствительности кожи, онемение;
- сбои в работе ЖКТ;
- болевая симптоматика в области пищевода.
Симптомы шейно-грудного остеохондроза также представлены:
- дорсаго — грудной прострел после длительного пребывания тела в одном положении, сопровождается затруднённым дыханием;
- дорсалгией — боль в поражённой области, которая длится несколько недель, затрудняет дыхание и усиливается в ночное время.
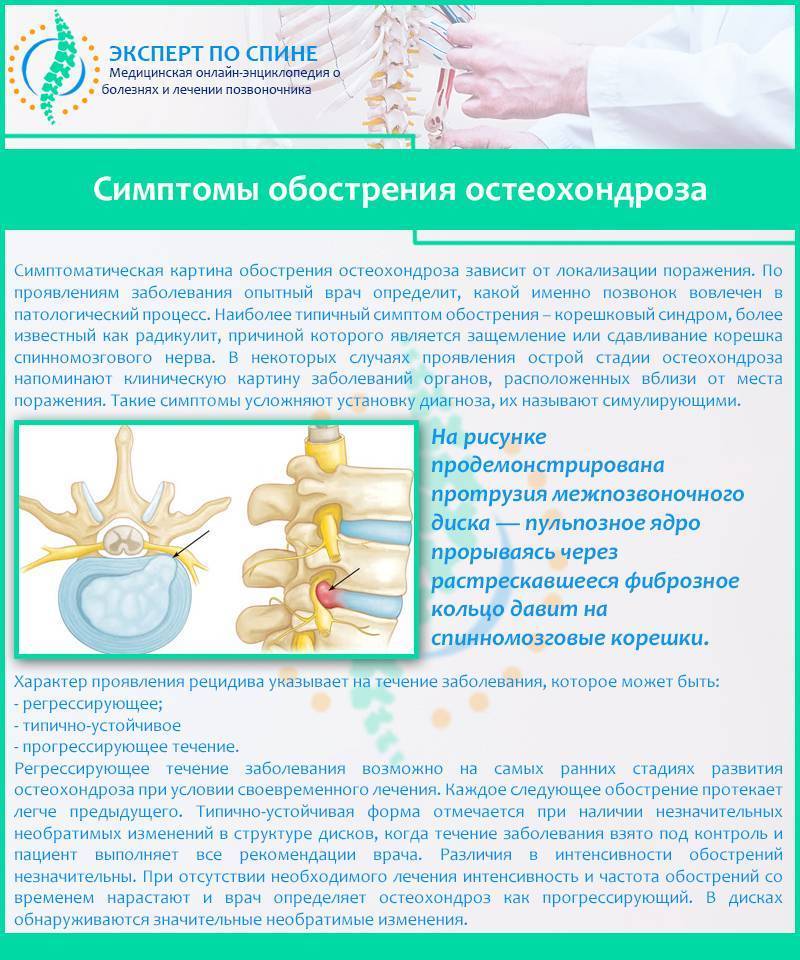
Диагностика грудного остеохондроза
При подозрении на остеохондроз можно обратиться к терапевту или неврологу.
Проводится осмотр пациента с фиксированием всех клинических данных. При формировании 2-3 стадии, скелет подвергается значимой деформации. Следует собрать полный анамнез пациента, чтобы точно установить или исключить факторы, приводящие к формированию остеохондроза грудного отдела позвоночника.
Самым первым методом диагностики служит рентгенография. Дальнейшие исследования проводятся, исходя из данных клинического анамнеза и необходимости проведения дифференциальной диагностики.
Первоначально пациента может осмотреть любой врач. Главное – грамотный и полно собранный клинический анамнез. Это позволит точно установить этиологию заболевания и подобрать схему терапии. Лечением грудного остеохондроза занимается терапевт, невролог, ревматолог. При травматических воздействиях на позвоночный отдел требуется консультация травматолога.
- Рентгенографическое исследование грудной клетки в двух проекциях. Позволяет установить наличие и размер остеофитов, определить контуры и высоту межпозвонковых дисков, установить изменения формы диска.
- Дискография даёт возможность рассмотреть структуру пульпозного ядра за счёт использования контраста.
- Компьютерная томография используется для визуализации нервных волокон, мышц, связок и суставов.
- Электромиография позволяет проводить дифференциальную диагностику с неврологическими заболеваниями.
- Эндоскопические методы диагностики могут быть назначены с целью обследования органов кровообращения и пищеварения.
- ЭКГ проводится для установления этиологии сердечно-сосудистых заболеваний.
- Электроэнцефалография – для установления патологий нервной системы.
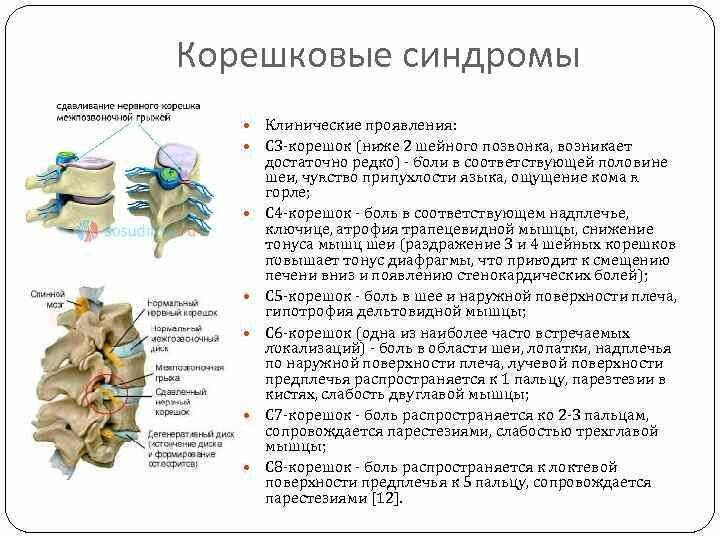
Дифференциальная диагностика
Грудной остеохондроз следует отличать от целого ряда заболеваний.
- Аномалии в формировании позвоночника, травмы, опухоли, воспаления. Существует несколько вариантов данных патологий. Например, дополнительный врожденный отросток, смещение или срастание позвонков (спондилолистез), остеомиелит, патология Бехтерева и другие.
- Поражение опорно-двигательного аппарата (разная длина нижних конечностей, мышечные спазмы, воспаление мышц и другие).
- Не связанные с поражением опорно-двигательного аппарата, но сходные по симптоматике заболевания внутренних органов. В частности, панкреатиты, воспаление придатков, язва желудка, ишемическая болезнь сердца, стенокардия, плеврит.
- Неврозоподобные расстройства, сочетающиеся с мигрирующими болями при повышенной утомляемости, раздражительностью, перепадами настроения.
Грудной остеохондроз и ИБС
Крайне важно проведение грамотной дифференциальной диагностики с наиболее схожими патологиями. Боли, возникающие при вертеброгенной торакалгии и ишемической болезни сердца (ИБС) имеют ряд различий, что позволяет точно установить диагноз. . Характер болей:
Характер болей:
При ИБС они имеют жгучий и сжимающий характер, сопровождаются страхом смерти.
По длительности болей:
- ИБС: Кратковременный, в течение нескольких минут приступ.
- Грудной остеохондроз характеризуется затухающими или продолжительными болями, в ряде случаев они не ослабевают в течение суток.
Изменение положения тела:
- При ИБС сила и интенсивность боли не варьирует при двигательной активности.
- При торакалгии даже относительно не резкие движения вызывают усиление боли или возникновение нового приступа.
Реакция на физические нагрузки:
- При ИБС боль появляется при физической нагрузке, купируясь в состоянии покоя.
- Торакалгия же наоборот ослабевает, но не купируется в состоянии покоя.
Купирование на прием лекарственных средств:
- При ишемическом приступе боли легко снимаются приемом нитратов (нитроглицерина).
- Торакалгия купируется использованием анальгетиков.
Влияние физиотерапевтических факторов и мануальной терапии:
- При ишемической болезни сердца даёт нестабильное и незначительное улучшение.
- При остеохондрозах отмечается значительная положительная динамика в состоянии пациента.
Симптомы остеохондроза у кормящей мамы
Нижний участок позвоночника будущей матери подвергается нагрузкам еще в период беременности. Затем влияют на здоровье непосредственно роды, при которых имеется вероятность смещения позвонков и сбой гормонального фона.
В период лактации из-за того, что новоиспеченной маме приходится каждый день носить подрастающего младенца на руках, заболевание только усугубляется. Проявить себя патология способна в любом отделе позвоночника, что будет сопровождаться соответствующими симптомами.
Признаки наличия остеохондроза у кормящей матери:
- Поясничный отдел: тянущие болевые ощущения в крестце и пояснице; идут прострелы в ноги (могут вплоть до пяток), ягодицы; наблюдаются «мурашки» в нижних конечностях, периодически проявляется ощущение онемения.
- Грудной отдел: режущая боль в зоне между лопаток; остеохондроз может отдавать в молочную железу; присутствуют «мурашки» в области спины и/или груди.
- Шейный отдел: дискомфорт в плечах, шее, груди и голове; частые и сильные головокружения, перед глазами появляются темные пятна.
Каждый из вышеперечисленных типов остеохондроза опасен, поскольку боль свидетельствует о наличии защемления нервных окончаний. Неправильное положение тела только усугубляет симптоматику и может привести к тому, что женщина не сможет взять на руки своего ребенка.
Грудная разновидность остеохондроза сделает кормление малыша болезненным. Ряд матерей, не понимая первопричины болей, прекращают давать младенцу грудь, что неверно. В такой ситуации следует в кратчайшие сроки обратиться к врачу, чтобы он смог назначить эффективное лечение недуга.
Что кроется за терминами невроз и психоз
Мы так привыкли бросаться словами «истеричка», «неврастеник», «психопат», что нередко забываем, что используем в качестве ругательств или даже насмешек медицинские термины. Между тем ничего забавного в этих словах нет.
Невроз
Кратко невроз можно охарактеризовать так:
- Это нервное истощение, длительное хроническое расстройство, способное развиться у человека на фоне перенесенного стресса или травмирующего события.
- Личность пациента, страдающего неврозом, обычно не претерпевает серьезных изменений. У человека сохраняется критическое отношение к болезни; он может контролировать свое поведение.
- Как правило, невроз проявляется вегетативными, соматическими и аффективными нарушениями.
- Это обратимая (излечимая) болезнь.
Наиболее распространенными видами этого заболевания являются:
- неврастения (астенический невроз, синдром усталости);
- истерия (истерический невроз);
- различные фобии (страхи, панические атаки) и навязчивые состояния (навязчивый невроз).
Одной из главнейших причин формирования невроза является стресс в самом широком понимании этого слова, будь то детская травма, неблагоприятный климат в семье, кризис на работе, нервное перенапряжение, межличностный конфликт или эмоциональное потрясение.
Согласно медицинской статистике, состояние невроза не понаслышке знакомо 10-20% населения нашей планеты, а от различных типов психоза страдают примерно 5% жителей Земли.
Психоз
Говоря о психозе, необходимо отметить следующее:
- Это психическое расстройство, характеризующееся неадекватным поведением человека, нетипичной реакцией на события и явления.
- Проявляется психическими нарушениями, в частности, нарушениями восприятия действительности (галлюцинации, бред).
- Развивается незаметно для больного, может быть следствием патологий эндокринной и нервной систем.
- Способен полностью менять личность пациента.
- Это трудноизлечимая болезнь.
Психозы по их происхождению принято делить на:
- Эндогенные, то есть, связанные с внутренними причинами (соматические заболевания, наследственные психические расстройства, возраст);
- Экзоорганические, вызванные внешними факторами (инфекции, интоксикации и др.) или связанные непосредственно с нарушением структуры головного мозга (травмы, кровоизлияния, новообразования и др.).
К первой группе относят:
- маниакально-депрессивный психоз;
- сенильный (старческий);
- аффектативный;
- шизофренический;
- эпилептический;
- симптоматический психоз и др.
В экзогенную группу входят:
- реактивный острый психоз;
- интоксикационный;
- инфекционный;
- алкогольный психоз и др.
1
БОС-терапия при лечении и диагностике психоза
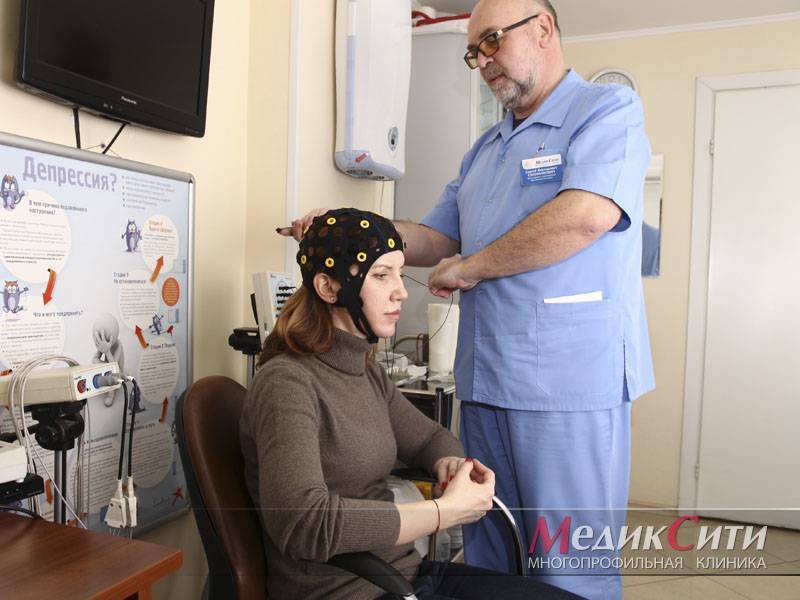
2
БОС-терапия при лечении и диагностике психоза
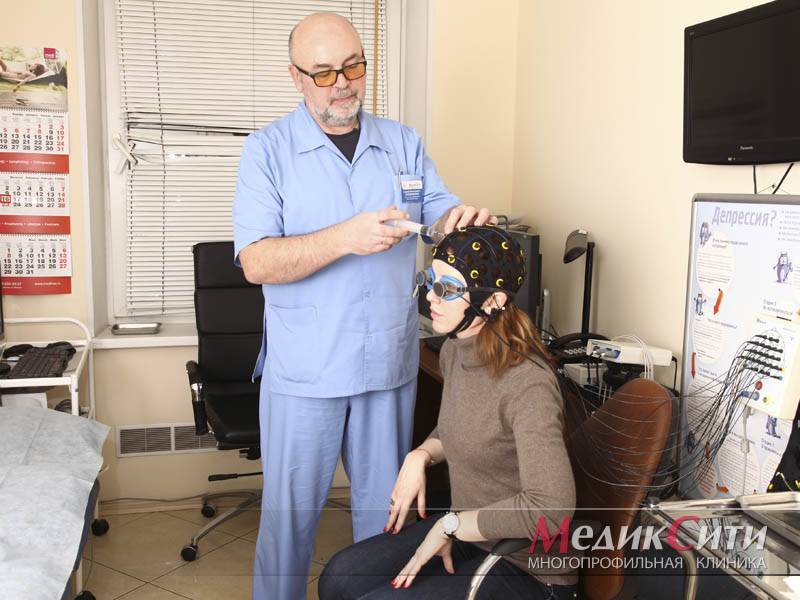
3
БОС-терапия при лечении и диагностике психоза