На какие инфекции и болезни нужно провериться перед беременностью?
В некоторых случаях для зачатия ребенка имеются противопоказания. Из-за риска для здоровья женщины и плода не рекомендуется беременеть в следующих случаях:
- при тяжелых аутоиммунных заболевания (планирование беременности при АФС и других патологиях может закончиться выкидышами);
- при диабетической нефропатии (при диабете вынашивание ребенка в некоторых случаях возможно, но под строгим наблюдением врачей);
- при сердечной недостаточности и тяжелых пороках сердца;
- при эпилепсии;
- при тяжелой гипертензии, которая сопровождается серьезными осложнениями;
- при почечной и печеночной недостаточности;
- при тромбофилии (врожденной, не поддается излечению).
Важно пройти комплексное обследование, чтобы выявить все патологии, в том числе и протекающие скрыто. В некоторых случаях потребуется пройти лечение
К примеру, женщина может забеременеть при эндометриозе, хотя это и затруднительно, но сначала потребуется пройти комплексную терапию с гормональными препаратами. Необходимо вылечить цистит при планировании беременности, а также другие хронические и острые воспалительные процессы. И хотя цистит и планирование беременности напрямую не связаны, любые воспаления негативно влияют на общее состояние здоровья будущей матери.
Женщине обязательно нужно провериться на наличие гинекологических заболеваний, хотя не все патологии влияют на зачатие и вынашивание ребенка. Эрозия шейки матки и планирование беременности никак не взаимосвязаны, поэтому прижигание можно провести после рождении малыша. А вот лечение молочницы при планировании беременности обязательно следует провести, чтобы ребенок не заразился грибком при рождении.
Чтобы выявить имеющиеся патологии, будущим родителям необходимо пройти комплексное обследование. Обязательный список анализов:
- общий анализ крови и мочи;
- биохимический анализ крови;
- коагулограмма;
- анализ крови на гормоны;
- PAP-тест на наличие злокачественных клеток;
- группа крови и резус;
- анализ на ИППП;
- анализы на инфекции (ВИЧ, гепатит и др.).
Кстати, современная медицина позволяет при ВИЧ родить здорового ребенка.
В обязательном порядке проводится анализ на TORCH-инфекции (краснуху, герпес, токсоплазмоз, цитомегаловирус). При герпесе, как и других перечисленных инфекциях, беременность противопоказана. Если выявлено заболевание, сначала необходимо пройти лечение
Важно, чтобы была сделана прививка от краснухи, а также прививка от кори и других опасных инфекционных заболеваний. В таком случае снижается риск развития заболевания и осложнений при заражении
Для комплексного и всестороннего обследования необходимо пройти следующие исследования:
- УЗИ;
- маммографию;
- флюорографию;
- ЭКГ.
Другие исследования могут подбираться врачом в индивидуальном порядке.
Календари и калькуляторы для планирования беременности
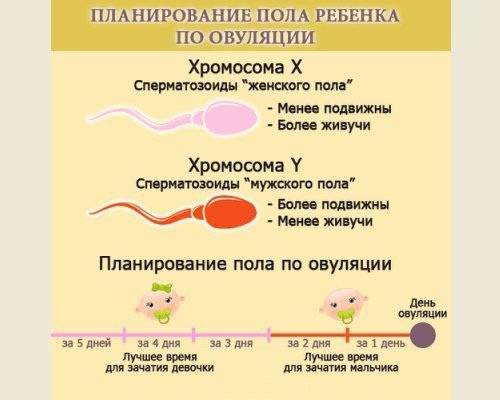
Многие женщины принимают листья малины при планировании беременности или используют другие народные средства, но важно еще и в правильные дни заниматься любовью. Врачи не рекомендуют ежедневную интимную близость, но соитие должно быть при наиболее благоприятных условиях – в дни овуляции
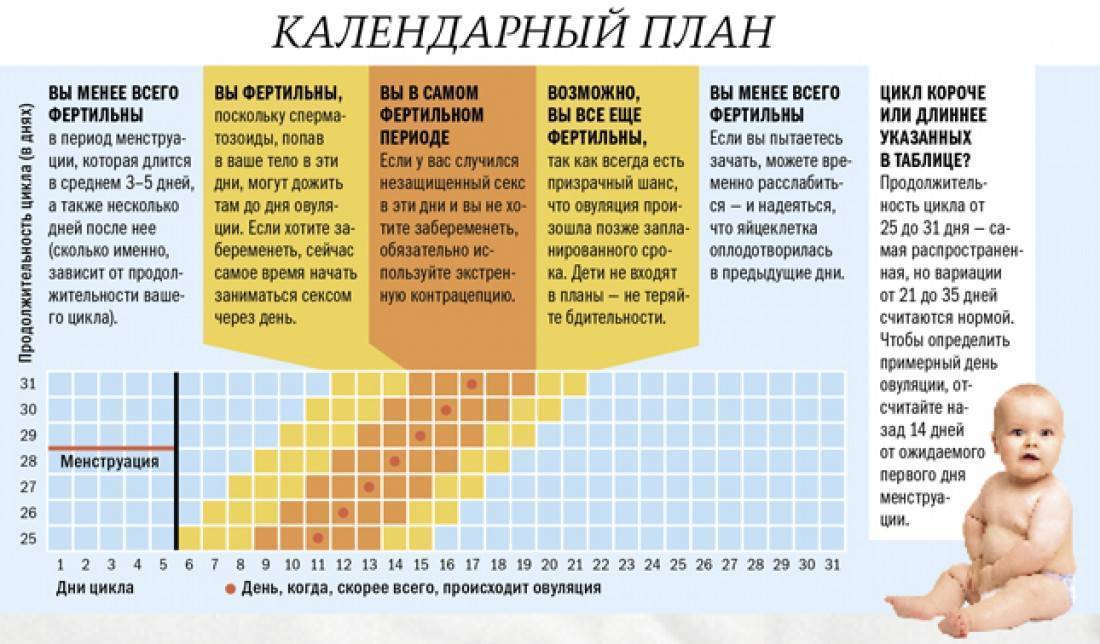
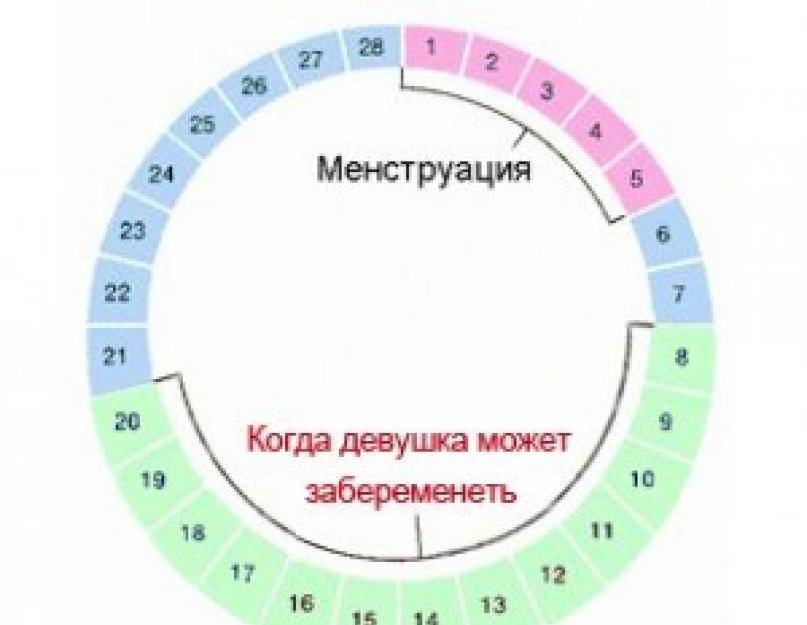
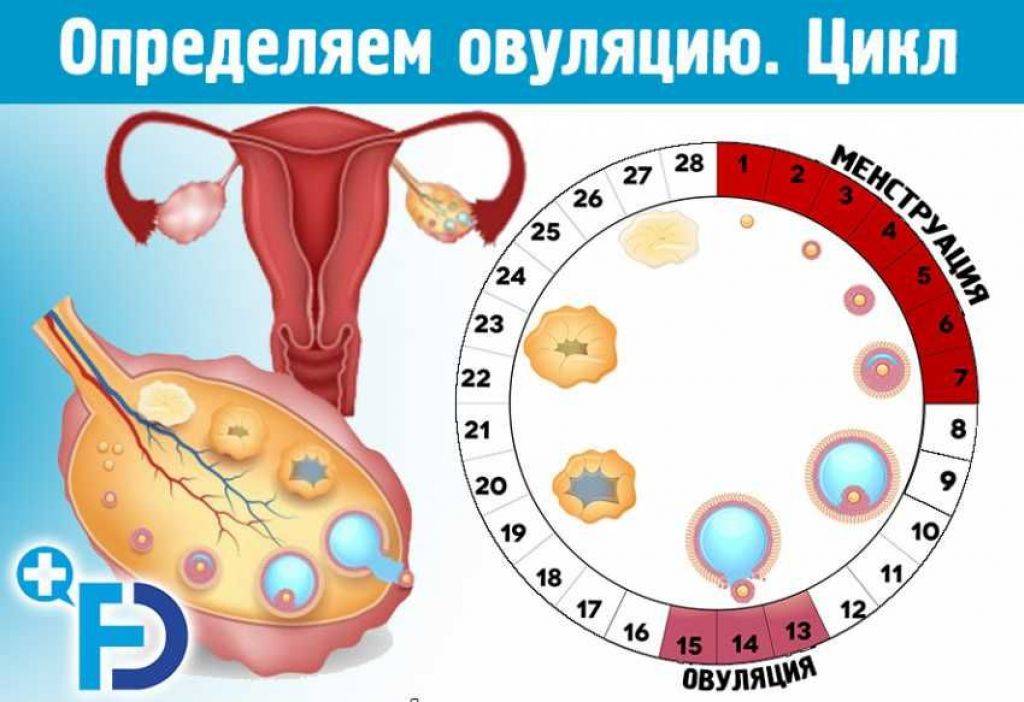
Калькулятор планирования беременности поможет рассчитать дни овуляции по датам последней менструации, длительности цикла и других данных. Календарь зачатия ребенка представляет собой простую программу. Достаточно заполнить пустые поля и нажать «Расчет».
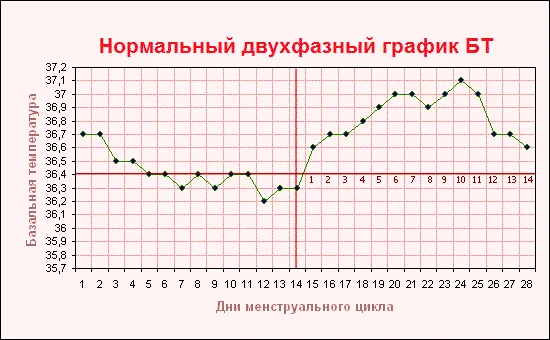
Некоторые женщины предпочитают самостоятельно высчитывать благоприятные дни. Для этого они используют различные методы определения овуляции. Отзывы женщин подтверждают, что одним из самых доступных, но при этом эффективных способов считается ежедневное измерение базальной температуры. Овуляция наступает при ее снижении. Также женщина наблюдает за выделениями из шейки матки. В период овуляции они становятся обильными и прозрачными, похожими на яичный белок. Если сочетать календарный метод планирования беременности с подсчетом дней овуляции другими способами, шансы зачать ребенка увеличиваются.
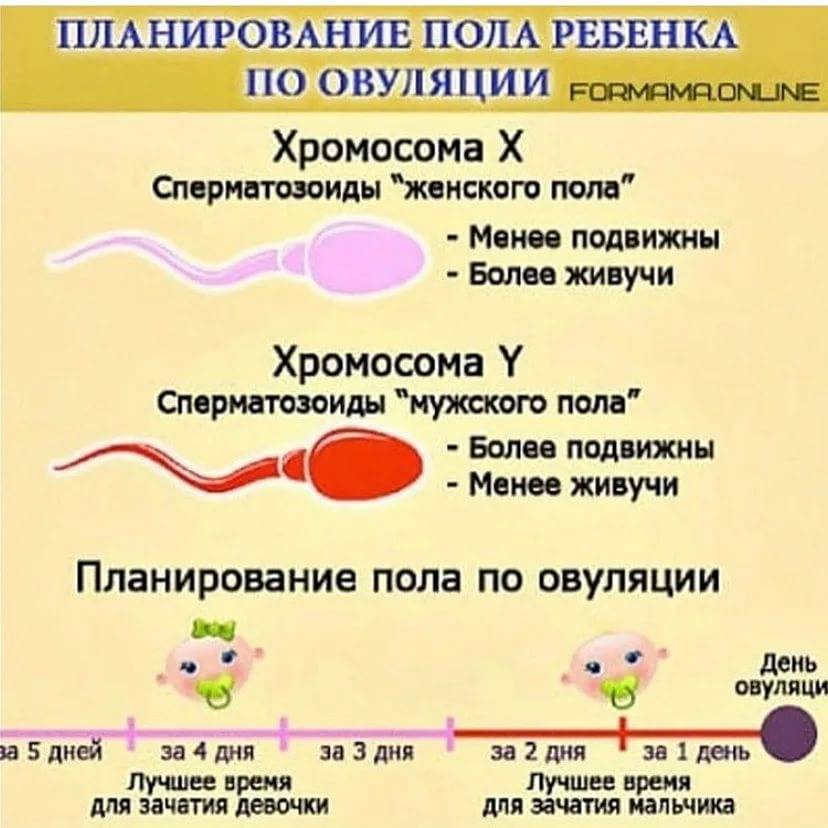
Большой популярности набрал и японский календарь планирования беременности. Он позволяет с высокой долей вероятности заранее узнать пол будущего ребенка. Чтобы произвести необходимые расчеты, достаточно знать месяц рождения матери и отца, а также зачатия ребенка. Благодаря японскому календарю, возможно планирование пола, хотя 100% гарантии не может дать ни одна таблица.
Вне зависимости от того проводится планирование беременности по группе крови, по лунному календарю или по обновлению крови, необходимо пройти медицинское обследование и придерживаться всех рекомендаций врача.
Как увеличить шансы?
Повысить шансы забеременеть даже с одной трубой или яичником женщина может посредством стимуляции процесса овуляции лекарственными препаратами и средствами народной медицины.
Искусственная стимуляция яичников придумана для тех женщин, которые не способны зачать естественным образом из-за проблем со здоровьем. Суть этого метода заключается в том, что пациентка принимает назначаемые врачом медикаменты, которые влияют на выработку соответствующих гормонов.
Таким образом, обеспечивается имитация цикла созревания яйцеклетки, что очень схоже с естественными условиями. В результате появляется зрелая и готовая к оплодотворению естественным либо искусственным образом яйцеклетка.
Стимуляция медикаментами
Для стимулирования овуляции специалисты используют искусственные заменители гормонов гипофиза, которые регулируют производительность яичников. Вместе с тем, могут применяться синтетические вещества, например, Гонал, Кломифен и Менопур.
Для того чтобы активизировать яичник, специалисты ожидают начала менструального кровотечения, от чего и начинается отсчет нового цикла.
Можно ли забеременеть без придатков?
Забеременеть без яичников можно! У таких женщин тоже есть шанс стать мамами. В таких случаях выход только один — это ЭКО. Для искусственного оплодотворения необходима донорская яйцеклетка и сперма партнера. Если оплодотворение произошло, пациентке подсаживают несколько зигот в матку и проводят поддерживающую гормонотерапию, ведь у нее отсутствует желтое тело, которое бы делало это самостоятельно. Подсаженные оплодотворенные яйцеклетки приживаются в 20-30% случаев.
Факторы, препятствующие наступлению зачатия
После проведения овариоэктомии нагрузка на один оставшийся яичник возрастает. У многих наблюдаются признаки его преждевременного истощения. Многие пациентки старше 35 лет сталкиваются с нарушениями менструального цикла, частыми ановуляциями и другими проблемами, вызванными уменьшением запасов яйцеклетки.
Но это не единственные причины, которые мешают наступлению беременности. Проблемы с зачатием наступают в таких случаях:
- образование спаек после операции,
- воспалительные заболевания органов мочеполовой системы,
- эндометриоз,
- внематочные беременности в анамнезе,
- гормональные нарушения.
Если женщине не удается забеременеть на протяжении года, то врач может рекомендовать проверить работу щитовидной железы, гипофиза, гипоталамуса, надпочечников. Часто отсутствие беременности обусловлено нарушением гормонального фона.
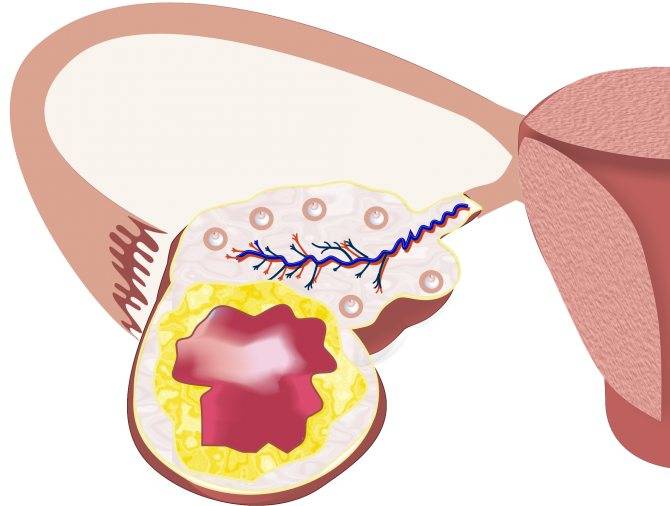
Что такое киста
Кистозное образование часто диагностируется у девушек, возраст которых является репродуктивным. Иногда она может тревожить женщин в момент менопаузы.
Киста не считается опухолью. Главное их различие заключается в следующем: опухоль имеет в своем составе лишь одни клетки, а киста является мешочком с жидкостью. Большинство женщин могут не подозревать о ее наличии, пока не посетят гинеколога.
Вопрос, касающийся беременности при кисте яичника, тревожит многих. Ответ утвердительный, но спорный. Дело в том, что представленное образование имеет несколько разновидностей, и некоторые из них исключают возможность оплодотворения.
В любом случае при наличии кисты следует проходить тщательное наблюдение у лечащего врача.
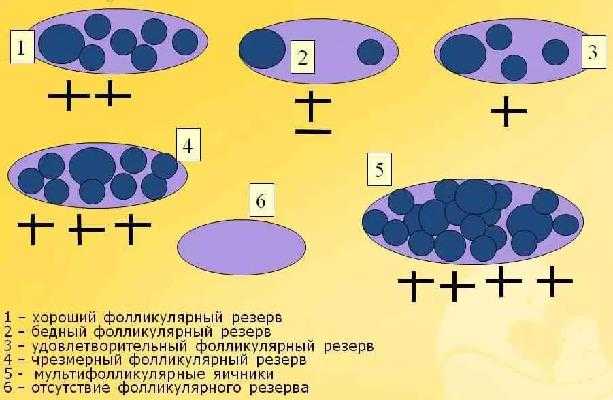
Патогенез “бедного” ответа на стимуляцию
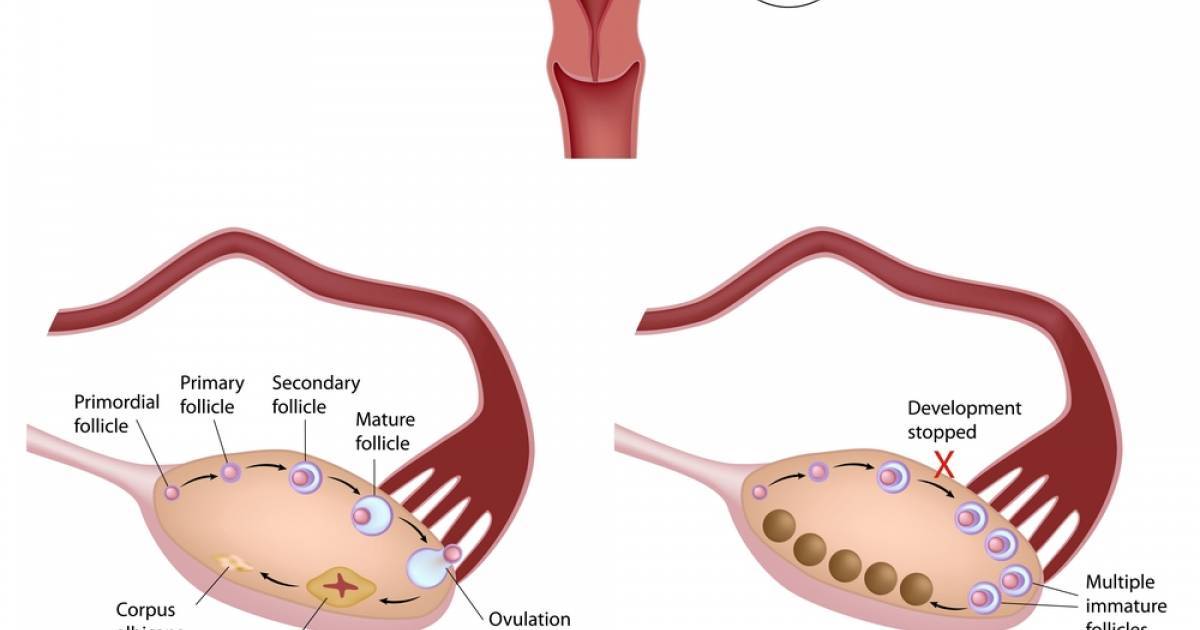
Природой заложен простой механизм размножения: женщина 16-40 лет находится на пике здоровья, способна выносить, родить и «поднять на ноги» ребенка. В реальной жизни на женские репродуктивные функции влияет не только возраст.
Факт! Слабая реакция яичников встречается и у женщин возрастом до 35 лет, при условии, что в организме отсутствуют гормональные нарушения. Несмотря на нормальный по медицинским показателям овуляторный цикл, концентрацией «гормонов беременности» в пределах нормы и отсутствием патологий репродуктивных органов в такой возрастной группе созревает не более трех фолликулов (или ответ нулевой) в 20% случаев.
Не возрастные факторы слабой реакции
Конечно, возрастное истощение фолликулярного запаса яичников — одна из причин, по которым невозможно зачать ребенка в возрасте старше 40 (по заключению ВОЗ старше 49) лет. Однако возраст — не главный критерий при постановке диагноза. На сниженную способность к формированию и созреванию половых клеток могут повлиять:
- врожденные патологии (например, природная дисгенезия гонад, при которой организм не вырабатывает нормальное количество гормонов, способствующих созреванию яйцеклеток);
- аутоиммунная агрессивная реакция организма на антигены яичника;
- генетические отклонения, вызванные спецификой работы или образа жизни;
- противораковая терапия в анамнезе.
Подобные нарушения приводят к преждевременному истощению функции яичников и рассчитывать дозировку гонадотропинов для пациенток, проходящих подготовку к ЭКО, в такой ситуации следует особенно тщательно.
Важно! Ждать 100% результата (созревания достаточного количества фолликулов) в ходе одного протокола подготовки не стоит. Также не стоит впадать в панику, если врач-репродуктолог прервет курс
Подобрать наиболее эффективный «набор» стимулирующих препаратов и спрогнозировать реакцию половой системы на него с первого раза удается всего в 30% случаев.
Причины бедного ответа яичников у молодых женщин
У пациенток репродуктивного возраста (50% из которых молодые женщины до 30 лет) низкий ответ яичников может диагностироваться и по таким причинам:
- перенесенные операции яичников (например, при хирургическом удалении кисты);
- частые операционные вмешательства в органы малого таза, даже если при этом не затрагивались яичники;
- аутоиммунные заболевания (гипотиреоз, тиреоидит);
- дисфункции (сбои в гормональной системе), вызванные сахарным диабетом, заболеваниями почек или щитовидной железы;
- наличие наружного (генитального) эндометриоза;
- бесплодие идиопатического происхождения.
Работа репродуктивной системы с одним придатком
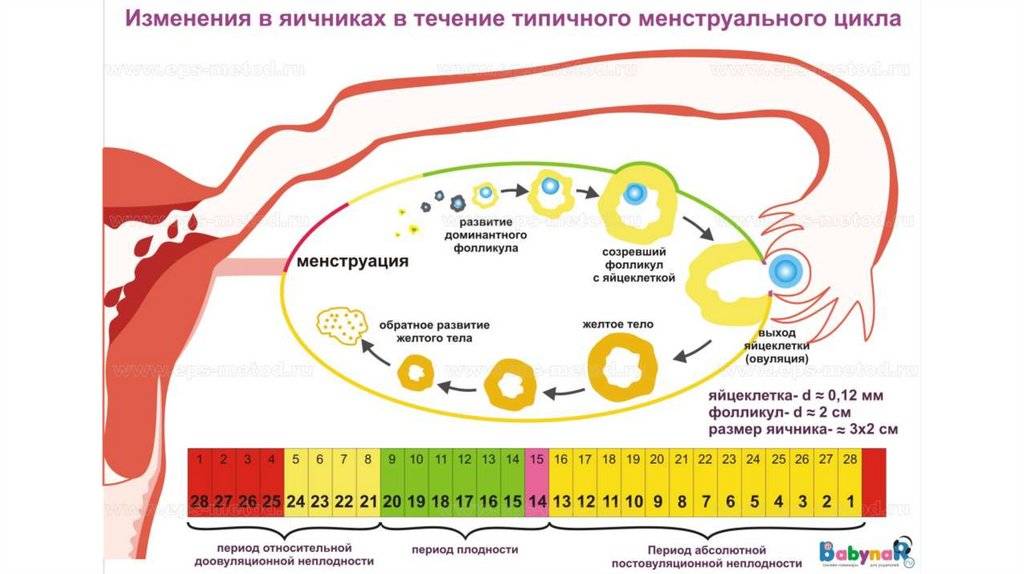
Чтобы родить после проведенной операции по удалению одного из придатков, нужно убедиться в отсутствии сбоев в работе репродуктивной системы. Сделать это позволяет ультразвуковое исследование. Проводить УЗИ нужно в определенные фазы цикла. Более точное название процедуры – фолликулометрия. Она позволяет отследить изменения, которые происходят в яичнике: может ли там созреть яйцеклетка, в какой именно день происходит овуляция, является ли конкретный менструальный цикл овуляторным.
Если созревания яйцеклетки не происходит или она с трудом передвигается по маточным трубам, либо, после оплодотворения не может прикрепиться к эндометрию матки, то зачать ребенка будет невозможно. На то, что оставшийся яичник не функционирует или этот процесс происходит с нарушениями, будут указывать сбои в менструальном цикле, аменорея или дисменорея.


Когда оба придатка сохранны и здоровы, овуляция случается ежемесячно, а яйцеклетки они продуцируют по очереди. Если один из них удаляют, то второй яичник не перестает работать, а перенимает на себя его функции и каждый месяц самостоятельно выпускает яйцеклетку. При таком развитии событий зачатие возможно.
Также помочь в определении дня созревания яйцеклетки могут регулярные измерения базальной температуры тела (ее измеряют в прямой кишке, утром, после пробуждения). До наступления овуляции она будет варьироваться в пределах 36,2-36,9 градусов, а во время овуляции поднимется до 37 градусов.
Овариоэктомия и климакс
У пациенток старшего репродуктивного возраста после удаления яичника возможно полное угасание репродуктивной функции в течение ближайших лет. Многие женщины после овариоэктомии больше не предохраняются. Они замечают, что менструации стали нерегулярными, и полагают, овуляторные процессы в яичниках больше не происходят. Это не всегда так. Забеременеть все-таки возможно, ведь угасание овариальной функции идёт постепенно. Хотя овуляция становится редким явлением, она всё же иногда происходит. Время от времени яйцеклетки могут созревать, и это продолжается ещё несколько лет.
Преждевременный климакс наступает иногда и у молодых пациенток. При этом угасание репродуктивной функции сопровождается:
- приливами;
- головокружением;
- головными болями;
- общей слабостью;
- сердцебиением;
- бессонницей;
- изменением сексуального влечения;
- перепадами настроения.
Поэтому после овариоэктомии, если женщина хочет иметь детей, то откладывать беременность нельзя. Забеременеть с одним яичником можно, пока он выполняет свои функции и в нормальном количестве производит женские гормоны. Конечно, предварительно нужно вылечить заболевания, которые могут препятствовать зачатию. Кроме того, таким женщинам понадобится гормональная поддержка, как до беременности, так и во время нее.
Помимо вопроса, возможна ли беременность с одним яичником, женщин часто интересует можно ли родить с одним яичником. При беременности все органы и системы испытывают нагрузку, перестраивается функция многих органов, а в яичнике формируется желтое тело беременности. Даже в единственном количестве оно способно вырабатывать достаточное количество гормонов. Но женщине нужно будет наблюдаться и посещать врача, поскольку снижение эндокринной функции может вызвать невынашивание, выкидыши. Правильное ведение беременности и родов показывает, что и с одним яичником можно родить. Этому есть немало подтверждений.
Иногда сопутствующие заболевания, воспалительные процессы в матке, миоматозные изменения препятствуют имплантации плодного яйца. Поэтому может ли женщина забеременеть с одним яичником, нередко зависит от состояния всех половых органов. Планировать беременность после овариоэктомии нужно только после лечения этих процессов.
Факторы, препятствующие наступлению зачатия
После проведения овариоэктомии нагрузка на один оставшийся яичник возрастает. У многих наблюдаются признаки его преждевременного истощения. Многие пациентки старше 35 лет сталкиваются с нарушениями менструального цикла, частыми ановуляциями и другими проблемами, вызванными уменьшением запасов яйцеклетки.
Но это не единственные причины, которые мешают наступлению беременности. Проблемы с зачатием наступают в таких случаях:
- образование спаек после операции;
- воспалительные заболевания органов мочеполовой системы;
- эндометриоз;
- внематочные беременности в анамнезе;
- гормональные нарушения.
Если женщине не удается забеременеть на протяжении года, то врач может рекомендовать проверить работу щитовидной железы, гипофиза, гипоталамуса, надпочечников. Часто отсутствие беременности обусловлено нарушением гормонального фона.
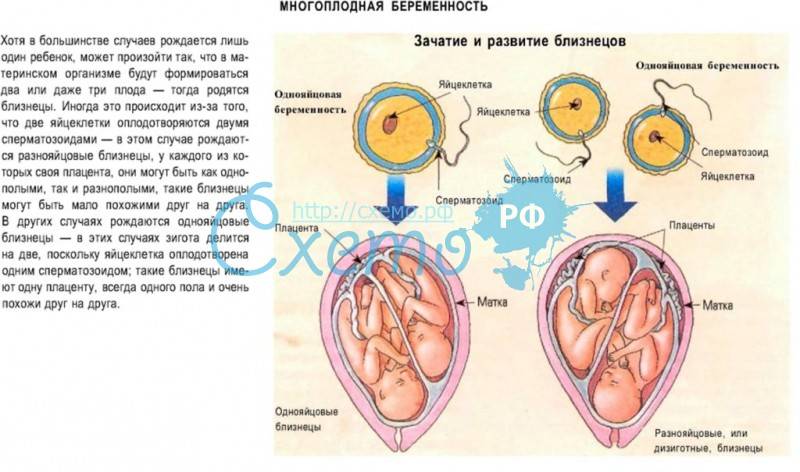
Многоплодная беременность: плюсы и минусы
Среди животных данное явление встречается повсеместно. Это обусловлено тем, что в дикой природе большое потомство повышает шансы на выживание популяции. Болезни, жестокая конкуренция, нападение других животных уносит много жизней, и компенсировать эти потери в таких условиях можно только числом. У человека, вследствие его эволюции как разумного вида, развились иные способы защиты потомства. Забота родителей о детях, развитие пренатальной и детской медицины позволяют продолжить род даже при наличии всего одного ребенка в семье.
С точки зрения современной медицины многоплодная беременность является аномалией, но не патологией. Однако, она может вызвать следующие осложнения:
- Сильный токсикоз, проявляющийся в чрезмерной рвоте, анемии, артериальной гипертензии;
- Предлежание (неправильное положение) плаценты, при котором она перекрывает зев матки и мешает нормальному выходу плодов при родах;
- Предлежание одного или обоих плодов, при котором также затрудняется их проход по половым путям во время родов;
- Многоводие – избыточное количество околоплодных вод в амниотической полости, вызывающее увеличение размеров и чрезмерное напряжение матки, повышенную подвижность плодов;
- Преждевременное отслоение плаценты, которое в тяжелой форме приводит к кровотечениям, образованию в матке гематом, нарушению кровообращения плода, сильной боли;
- Преждевременные роды и связанную с ними недоношенность плодов, которая может быть фатальной или требовать срочного медицинского вмешательства;
- Аномалии развития плода – синдромы «сиамских близнецов» и «близнецов-паразитов», ацефалию (отсутствие головы или головного мозга) и т. д
Такие осложнения не обязательно возникают при многоплодной беременности, однако их вероятность существенно возрастает – вплоть до 80-85%. Из-за этого пациентке, беременной двумя или более детьми, требуется специальный уход и регулярное медицинское наблюдение.
Тем не менее, в клиниках экстракорпорального оплодотворения по всему миру сегодня многие пациенты с бесплодием интересуются – можно ли зачать двойню искусственным путем? Такое решение они принимают, исходя из практических соображений:
- Сокращение расходов – при повторных беременностях необходимо каждый раз заново проходить медицинские обследования и другие процедуры, многие из которых платные;
- Экономия времени, которое можно потратить на самореализацию, карьеру, отдых или иные цели, не связанные с созданием семьи;
- Меньшая нагрузка на организм – чтобы забеременеть двойней при ЭКО, достаточно пройти всего один курс гормональной стимуляции.
Нередки случаи, когда в центры экстракорпорального оплодотворения обращаются даже здоровые семейные пары именно с целью зачать двойню. Однако, ЭКО, как правило, используется как метод преодоления бесплодия и такую услугу людям без соответствующего диагноза предоставляет не каждое медицинское учреждение.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Что делать если после овариоэктомии беременность так и не наступила?
Отчаиваться не надо. В настоящее время современные методы вспомогательных репродуктивных технологий могут помочь даже при двусторонней овариоэктомии. Конечно, нельзя сказать, что любой женщине можно забеременеть без яичников.
Еще в 2010 году была попытка пересадить заранее замороженную овариальную ткань пациентке, у которой был обнаружен рак. После курса лечения ей пересадили замороженный биоматериал в брюшную стенку, провели стимуляцию, извлекли созревшие яйцеклетки и подсадили их в матку. Прижились два эмбриона.
Даже при отсутствии обоих яичников, в зависимости от состояния женщины всегда есть шанс стать матерью. Если матка развита нормально, то можно воспользоваться программой донорской яйцеклетки, которую оплодотворят спермой мужа
Конечно, вынашивать ребенка нужно под пристальным вниманием акушеров-гинекологов, репродуктологов и эндокринологов, поскольку потребуется гормональная поддержка на протяжении всей беременности
Поэтому когда женщины спрашивают: «Можно ли рожать с одним яичником?» врачи отвечают, что отсутствие этого важного для репродукции органа не лишает женщину возможности стать матерью. В некоторых случаях зачатие происходит самостоятельно, если есть какие-то проблемы с созреванием яйцеклетки, можно родить с одним яичником, воспользовавшись вспомогательными репродуктивными технологиями, применив ЭКО и донорскую яйцеклетку
В крайнем случае, есть возможность воспользоваться услугами суррогатной матери или усыновить ребенка из детского дома.
О врачах
Запишитесь на прием к врачам акушерам-гинекологам высшей категории – Ерхан Каролине Павловне и Майсурадзе Лиане Георгиевне уже сегодня. Мы сделаем все, чтобы принять вас как можно быстрее. Клиника Радуга расположена в Выборгском районе Санкт-Петербурга, всего в нескольких минутах ходьбы от станций метро Озерки, Проспект Просвещения и Парнас. Смотрите карту проезда.
Можно доверять! Данная статья проверена врачом и носит общий информационный характер, не заменяет консультацию специалиста. Для рекомендаций по диагностике и лечению необходима консультация врача.
Автор статьи: Ерхан Каролина Павловна
Врач акушер-гинеколог, врач УЗИ (УЗД)
Стаж: 15 лет
Консультация гинеколога — 1200 руб.
или звоните
Безопасно ли делать ЭКО без мужа?
Качество предоставления этой услуги и замужним, и одиноким женщинам везде одинаково. Более того, при использовании тщательно отобранной донорской спермы шансов на успешное зачатие больше, а на проявление осложнений – меньше. По эффективности и безопасности такое оплодотворение превосходит и ЭКО с использование генетического материала супруга, и естественную инсеминацию при половом акте. Однако, при наличии у пациентки некоторых заболеваний или чувствительности к гормональным препаратам возможны побочные эффекты, в том числе тяжелые. Чтобы снизить такие риски до минимума, назначается предварительное медицинское обследование.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Юридически эта процедура также не никаких рисков. Женщина, прошедшая ЭКО с использованием донорской спермы, защищена от возможных претензий со стороны донора. При возникновении таковых она вправе обратиться в суд и правоохранительные органы за защитой. Она является единственным полноправным родителем, если в будущем не разделит эти обязанности с другим человеком.
Функция
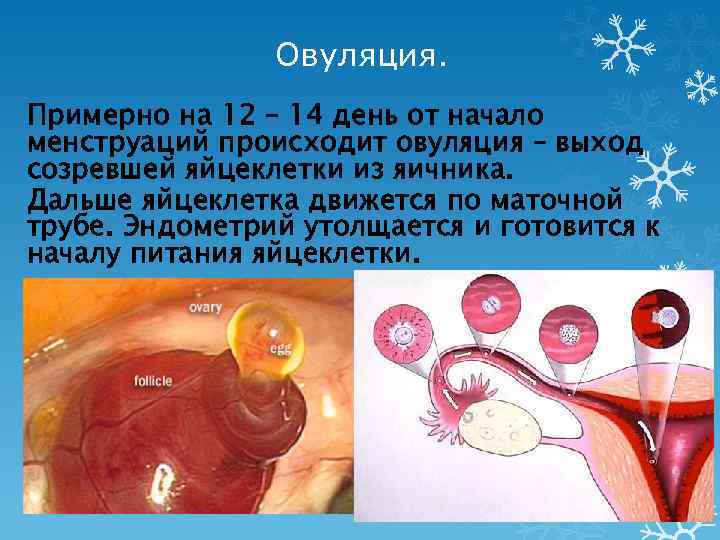
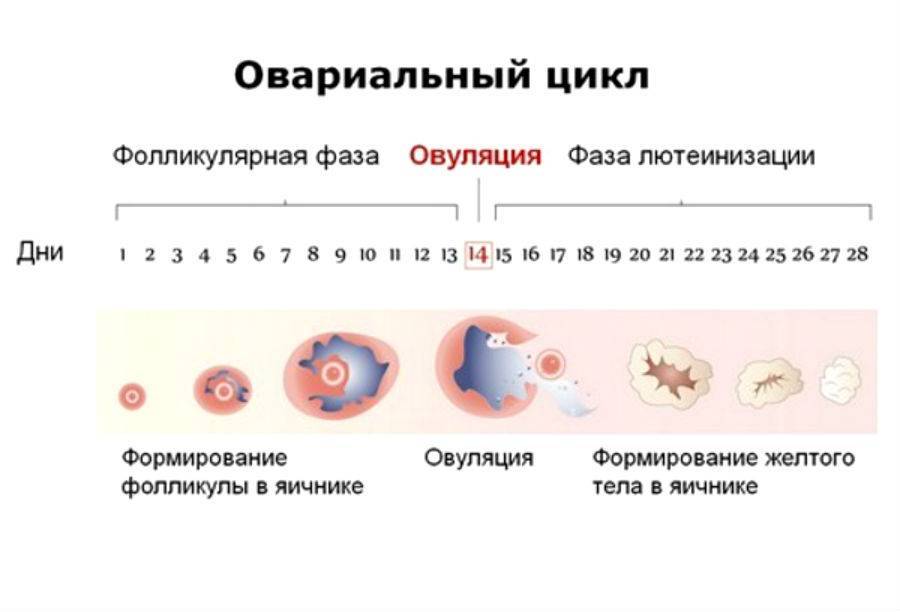
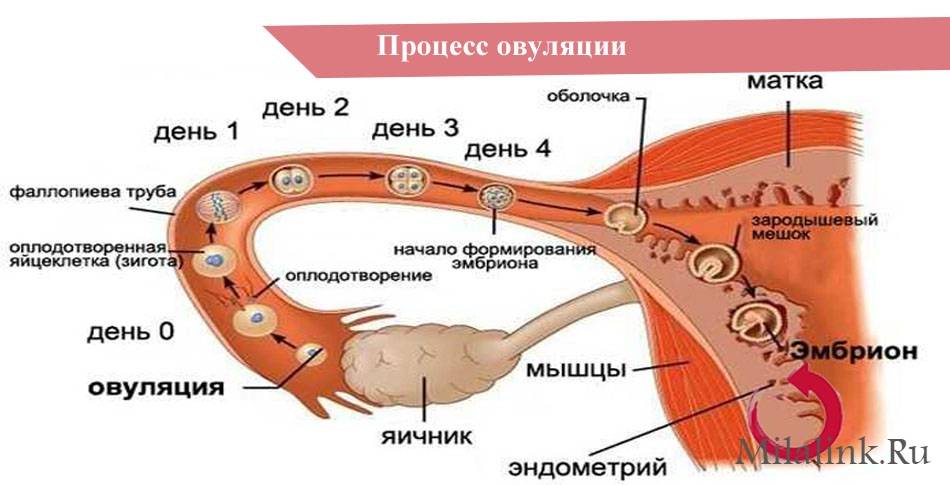
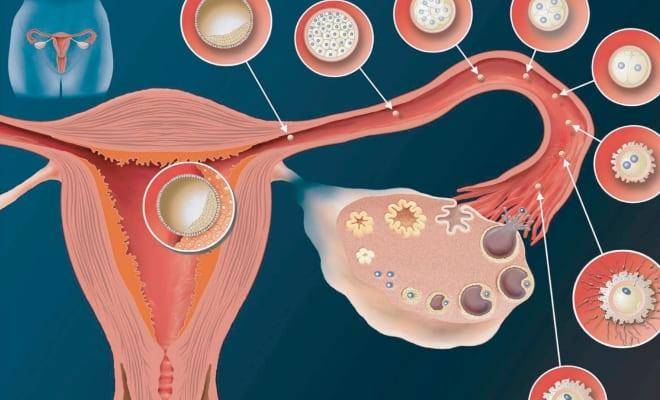
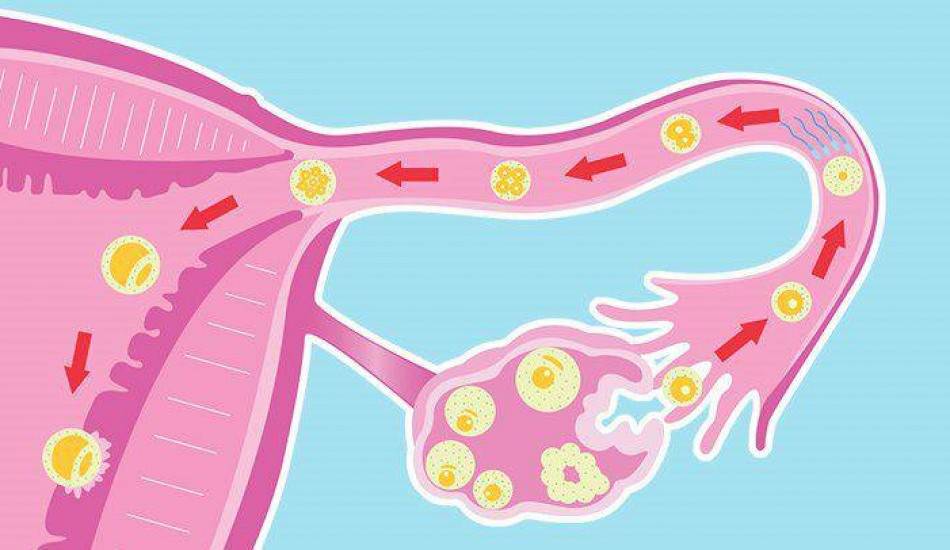
Маточные трубы – это парный орган. Он представляет собой два нитевидных канала, которые идут от матки к яичникам. Длина маточной трубы достигает в среднем 11 см, а диаметр – не больше 0,5 см. После овуляции ворсинки, находящиеся в маточных трубах, захватывают созревшую яйцеклетку и перемещают ее внутрь трубы.
Именно в маточной трубе сливается сперматозоид с яйцеклеткой, после чего образовавшаяся зигота по ней перемещается в матку, где она и будет развиваться. Решение об удалении маточной трубы принимает врач. Показанием для этого обычно является:
- повреждение трубы (во время хирургической операции или какой-либо травмы);
- заполнение полости органа жидкостью, слизью;
- поражение маточных труб вследствие тяжелого воспаления (в этом случае может нарушиться целостность трубы или ее ворсинок, произойти склеивание стенок и т д.);
- наличие спаек, которые невозможно вылечить;
- длительное кровотечение, которое развилось при выполнении сальпинготомии;
- деформации органа, увеличение его в размерах;
- развитие эктопической беременности;
- планирование ЭКО (хотя чаще в этом случае трубы перевязывают).
Как можно понять удаление трубы проводится в крайних случаях. Иногда эта процедура является главным условием для того, чтобы спасти пациентке жизнь. Удаление пораженных труб поможет увеличить шансы на благоприятное протекание беременности после ЭКО.
В целом же беременность с одной трубой отзывы имеет положительные. Она протекает, так же как и у пациенток с двумя яйцеводами. На процессе вынашивания ребенка и родах эта особенность никак не сказывается.
Зачатие и опасные образования
При наличии нежелательных патологических образований, которые были диагностированы у женщины, планирующей беременность, крайне не рекомендуется осуществлять зачатие.
Беременность при опасных новообразованиях вполне возможна, но в дальнейшем это может серьезно сказаться на вашем и детском здоровье. Это связано с тем, что большинство разновидностей опухолей активно реагируют на выработку гормонов, а в момент женского положения постоянно фиксируются гормональные всплески. Какую реакцию даст опухоль неизвестно, она может остаться в неизменном состоянии или запустить прогрессивный рост.
В редких случаях киста вызывает раковое заболевание матки. Многих интересует, можно ли зачать ребенка после перенесенной операции по удалению данной патологии? Да, но, если у вас остался хотя бы один функционирующий яичник.
В основном большинство докторов утверждают, что женщина, которая находится в положении, обязана проходить регулярное обследование. Наличие кисты требует постоянного наблюдения. Какую реакцию окажет патология неизвестно, вполне возможно она будет быстро расти, из-за чего течение беременности значительно усложниться.
Важно: чтобы избежать нежелательных последствий врачи настоятельно рекомендуют пройти полный курс лечения, а затем планировать зачатие
Трубное бесплодие: что это такое и почему развивается
Трубное бесплодие – состояние, при котором женщина не способна самостоятельно зачать ребенка из-за непроходимости фаллопиевых (маточных) труб.
Возможна ли беременность без труб? Чтобы ответить на этот вопрос, нужно рассмотреть их строение и физиологическое назначение.
Фаллопиевы трубы – орган, расположенный в области малого таза и выполняющий важную функцию в процессе зачатия: его внутренние ворсинки захватывают вышедшие при овуляции из яичника яйцеклетки. Именно здесь они оплодотворяются сперматозоидами. В дальнейшем яйцеклетка направляется по фаллопиевым трубам в полость матки, где происходит ее закрепление.
Есть истории из жизни о беременности без труб, но это единичные и далеко не успешные случаи.
Непроходимость этого парного органа возникает при появлении в его просвете рубцов, спаек или жидкости, которые препятствуют попаданию яйцеклетки в матку, а также в результате его деформации или перегиба из-за наличия спаек в брюшной полости и области малого таза.
Патология связана с такими причинами, как:
- оперативные прерывания беременности;
- инфекции, передающиеся половым путем (особую опасность представляют гонорея и хламидиоз, провоцирующие воспаления фаллопиевых труб);
- гинекологические оперативные вмешательства в анамнезе;
- гормональный дисбаланс;
- гинекологические заболевания (миома матки, эндометриоз, фибромиома).
В некоторых случаях проводят операцию по удалению маточных труб. Такое оперативное вмешательство называют сальпингэктомией или тубэктомией. Оно проводится при патологических изменениях одной или обеих маточных труб, вызванных:
- Внематочной беременностью, сопровождающейся внутренними кровоизлияниями. (внематочная беременность без удаления трубы может возникнуть при необильном кровотечении, если место крепления эмбриона находится близко к выходу из этого органа.)
- Скоплением большого количества крови или гнойного экссудата в их просвете.
- Образованием кист большого размера или грубых спаек, которые невозможно удалить.
- Злокачественными новообразованиями матки или ее придатков.
Случаи беременности после удаления труб единичны за всю историю медицины, и лишь один из них завершился успешным рождением ребенка.
Женщинам, которым был поставлен диагноз «трубное бесплодие», на помощь приходят современные вспомогательные репродуктивные технологии. Беременность без труб возможна благодаря методу экстракорпорального оплодотворения (ЭКО), при котором яйцеклетка оплодотворяется «in vitro», то есть в пробирке, а затем переносится искусственным путем в матку женщины. Такой способ эффективен даже в том случае, если удалены сразу обе трубы, но остался хотя бы один яичник.
Впервые метод ЭКО был испробован в 1978 году, британскими учеными. 25 июля 1978 года появилась на свет «девочка из пробирки» Луиза Браун, которая в 2004 году родила ребенка, зачатого естественным путем. С тех пор искусственный метод оплодотворения широко применяется в случаях женского или мужского бесплодия. Успех ЭКО без маточных труб с первой попытки составляет 35-40%. Результат напрямую зависит от возраста пациентки: чем она моложе, тем больше шансов.
Как забеременеть при СПКЯ
Рассматривая вопрос о том, как забеременеть при поликистозе яичников, необходимо сказать о том, что это должно происходить под наблюдением врача. Если женщина знает свой диагноз и собирается зачать ребенка, ей в первую очередь необходимо обратиться к врачу, который объяснит все риски, схему лечения и методы, с помощью которых можно успешно зачать и родить малыша, и насколько высоки шансы благоприятного исхода именно в ее случае. Можно, конечно, самостоятельно пытаться забеременеть, но процент успеха будет значительно ниже.
В целях ознакомления, рассмотрим основные способы зачатия и беременности естественным путем при СПКЯ:
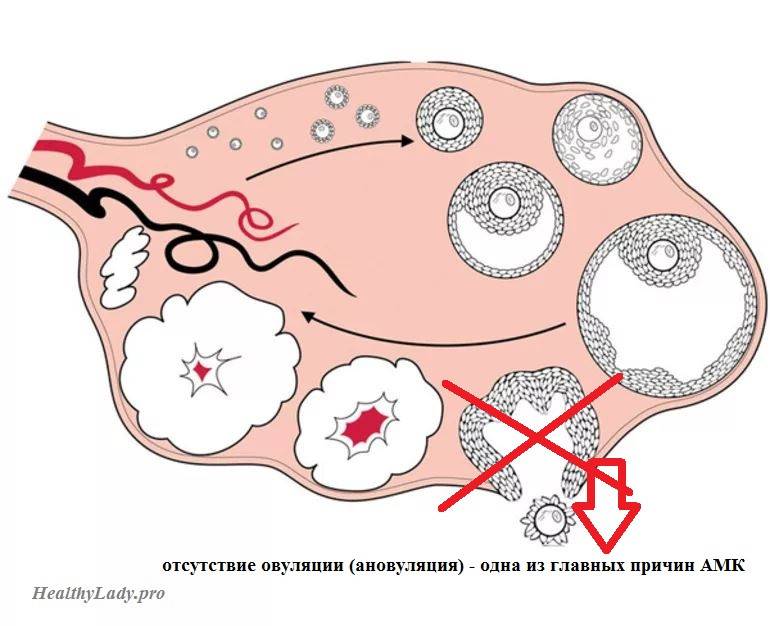
необходимо следить за циклом, чтобы отследить наступление овуляции. Главная причина, по которой женщина не может забеременеть при синдроме поликистозных яичников – это отсутствие или редкое наступление овуляции
Чаще всего овуляция наступает, просто, это происходит не при каждом цикле, поэтому важно «словить» этот период и яйцеклетку можно будет оплодотворить. Отслеживание происходит довольно просто: по измерению базальной температуры в период всего цикла, с помощью специальных тестов на овуляцию (можно приобрести в аптеке), метод УЗИ;
применение негормональной медикаментозной терапии
Такой вариант лечения при диагнозе СПКЯ может быть, если заболевание стало следствием эндокринных нарушений, например, инсулинорезистентность. В таком случае необходим прием препаратом, которые будут уменьшать концентрацию инсулина в крови, чтобы вернуть чувствительность рецепторов тканей к данному гормону;
стимулирование наступления овуляции с помощью гормональной терапии. При болезни назначаются препараты, которые запускают процесс созревания фолликулов, после созревания врач делает специальную инъекцию ХГЧ, вследствие которой должен произойти разрыв созревших фолликулов и выход яйцеклетки.
Кроме выше перечисленных процедур, существуют еще две, которые применяются в целях наступления беременности:
- хирургическое вмешательство – лапароскопия. С помощью данной операции можно быстро удалить существующие кисты в одном или в обоих яичниках. Эффективность такого метода очень высока и обычно беременность наступает в течение полугода после операции;
- ЭКО. Данный способ подразумевает искусственное оплодотворение и является наиболее дорогостоящим. Заключается в том, что яйцеклетка оплодотворяется вне организма женщины, а после подсаживается в матку для дальнейшего развития.
Можно ли сохранить трубу при внематочной беременности?
Для многих женщин беременность с одной трубой после внематочной беременности представляется рискованной и маловероятной. Поэтому в большинстве случаев пациентки заинтересованы в сохранении трубы при внематочной беременности. Это возможно при проведении лапароскопического оперативного вмешательства, которое не только лучше переносится, но и позволяет извлечь только плодное яйцо, сохранив фаллопиеву трубу и возможность зачатия естественным путем.
Такие операции проводятся на сроке до 8 недель с первого дня последней менструации. На более поздних сроках риск разрыва трубы повышается в разы, и врачи отдают предпочтение полостному оперативному вмешательству. Реабилитация после лапароскопии проходит намного легче и быстрее, также сводится к минимум риск развития спаечных процессов в полости малого таза. Шансы на естественную беременность после лапароскопии маточных труб повышаются.
Причины
- Среди главных причин образования данной патологии выявляют следующие:
- Ранний менструальный цикл у девочки – 11 лет. Слишком позднее начало – от 15 лет.
- Позднее начало климакса – от 50 лет.
- Заболевания половой системы хронической стадии.
- Хирургическое вмешательство в область малого таза.
- Не периодичная половая жизнь.
- Переносимые аборты.
- Слишком большие физические нагрузки.
- Наследственность.
Провоцирующих факторов существует множество. Главное вовремя начать лечение кисты яичника. В противном случае беременность будет невозможной в связи с тем, что данная патология рискует перерасти в раковое заболевание.