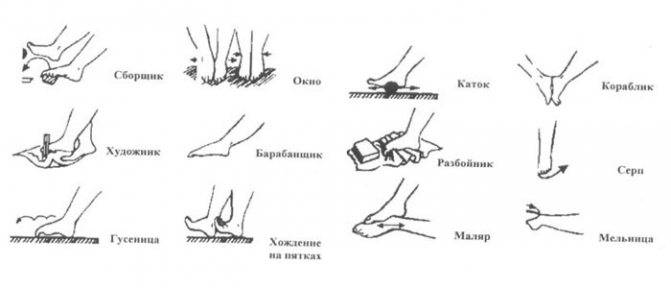
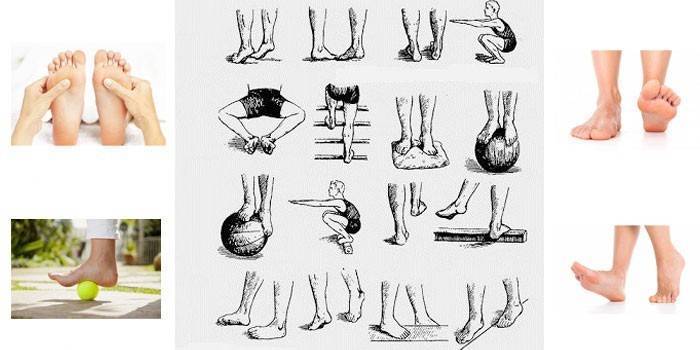
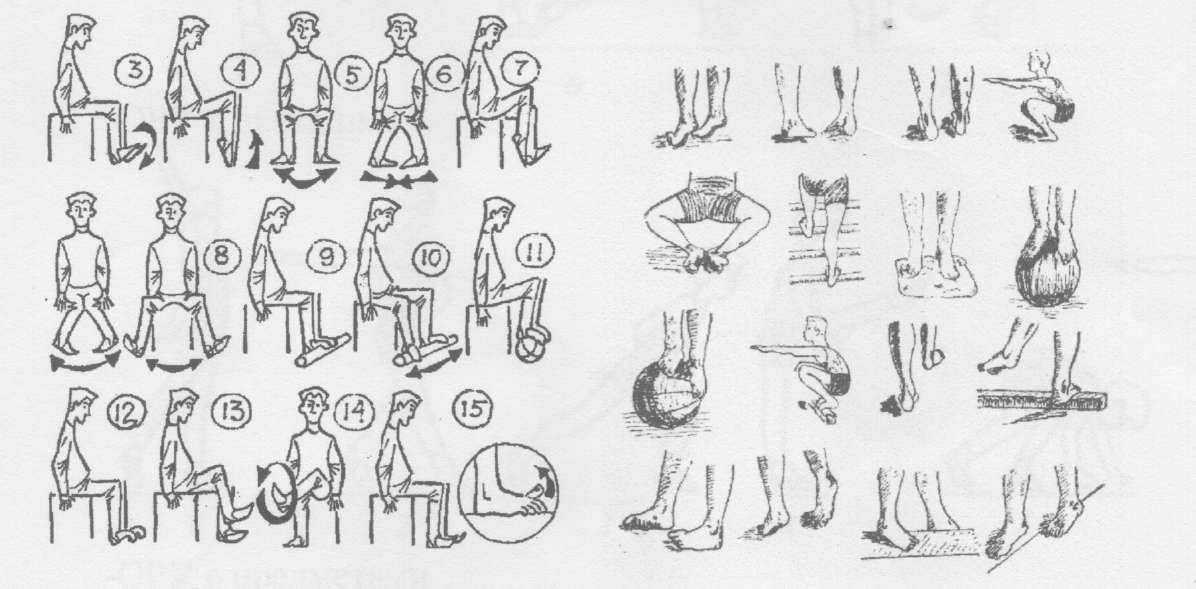
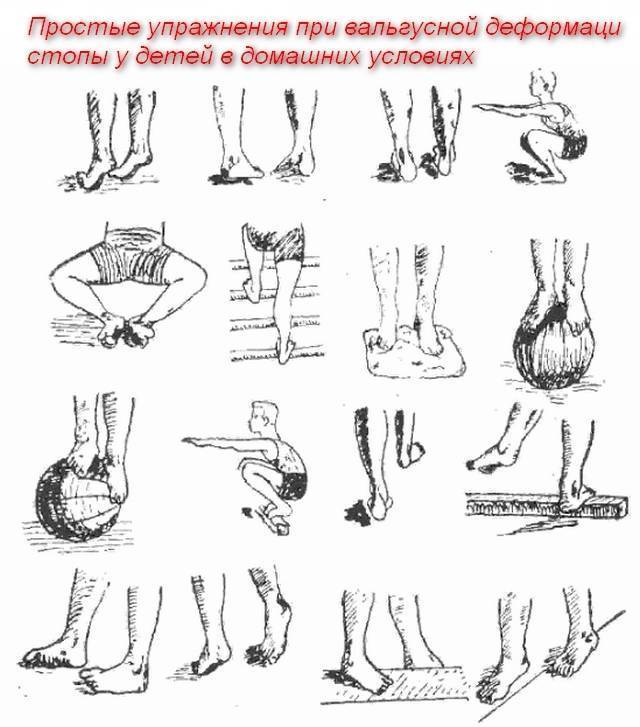
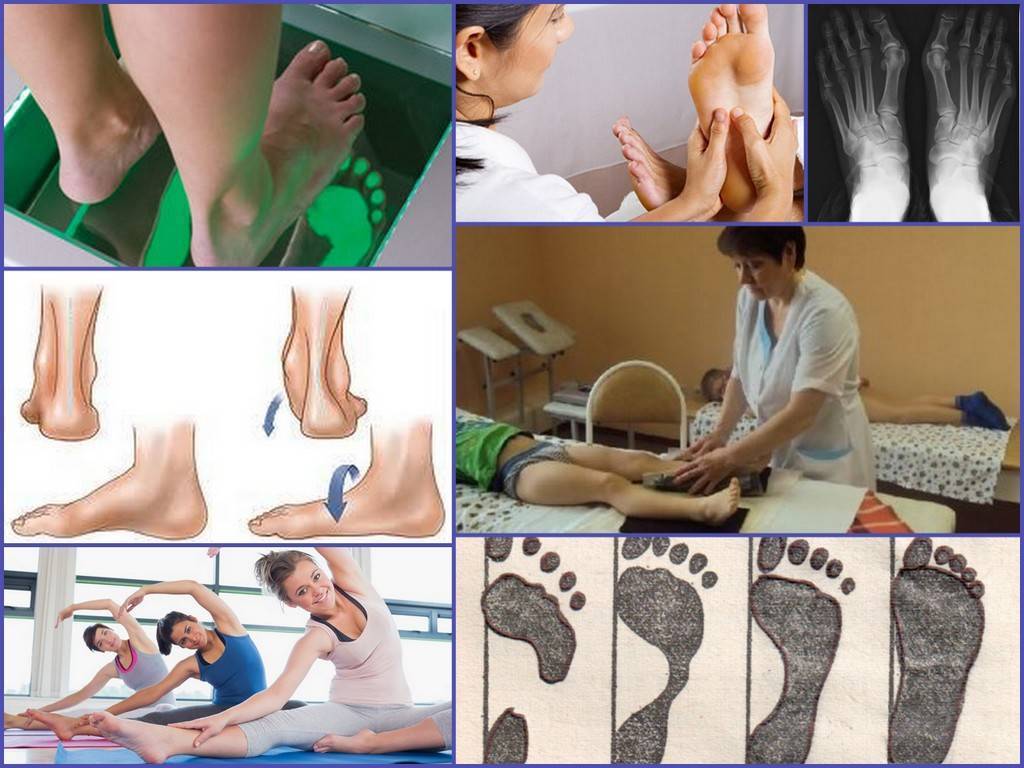
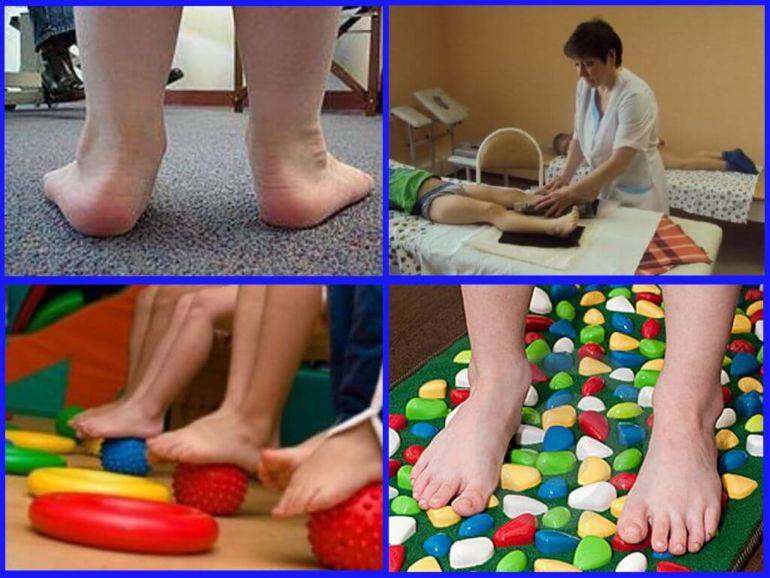
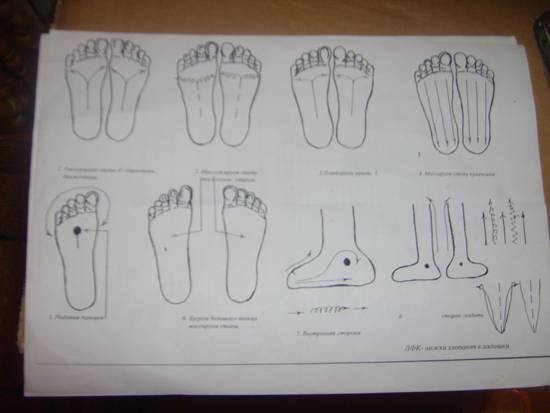
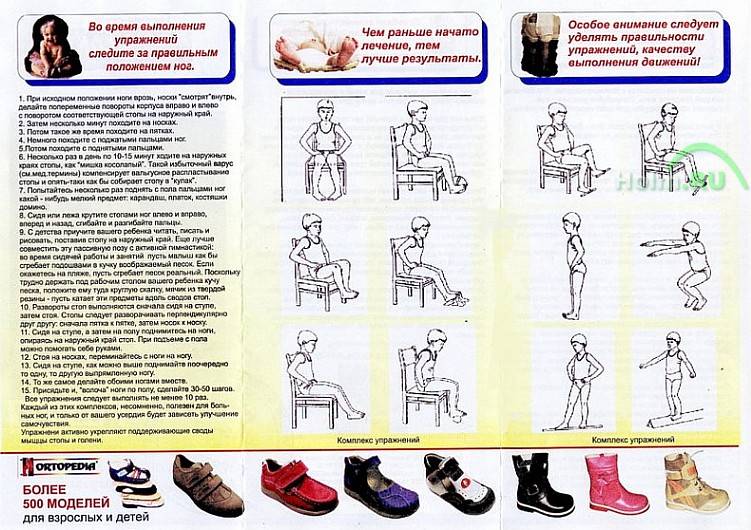
Правила и принципы выполнения упражнений при вальгусной деформации
Гимнастические упражнения от шишки на большом пальце ноги очень эффективный способ борьбы с вальгусной деформацией на первой стадии развития патологии в послеоперационный, восстановительный период.
Чтобы повысить эффективность лечебной гимнастики, следует соблюдать все рекомендации врача относительно частоты, техники, времени выполнения упражнений. Однако, существуют принципы и правила выполнения лечебной гимнастики, которые применимы к любой индивидуальной программе упражнений:
- Систематичность и регулярность – упражнения следует выполнять каждый день. При этом большинство специалистов считают, что гимнастикой нужно заниматься два раза в день для достижения максимального лечебного эффекта;
- Четкое соблюдение количества подходов, рекомендованных ортопедом;
- Выполняйте упражнения в удобное для вас время – не стоит заниматься, когда вы куда-то спешите, сконцентрированы на другом деле и т.д.;
- Увеличить эффективность упражнений поможет легкий массаж стопы перед началом выполнения гимнастики;
- Контролируйте степень нагрузки – если упражнения даются совсем легко, то увеличьте количество подходов или посоветуйтесь с врачом о способах усложнения гимнастики.
Правильное и регулярное выполнение лечебного комплекса упражнений позволит уже через неделю заметить положительный результат: уменьшение косточки, сокращение болевых ощущений, укрепление мышц и связок.
Особенностистелек для детей при вальгусе
Основным отличием вкладышей для коррекции является необходимость постоянной замены по мере роста ноги ребенка. Изменения вносятся раз в несколько месяцев. По ГОСТу материал стельки должен быть натуральным и дышащим.
Какими должны быть стельки для малыша:
- Быть точно подобраны в соответствии с размером обуви. Нельзяприобретать изделие «на вырост».
- Задник выполнен с выемкой, глубину которой определяет ортопед.
- Супинатор строго располагается под внутренним сводом.
- В носке должны быть металлические подушечки, которые корректируютпоперечный свод.
Правильныйподбор стельки проводят только после проведения рентгенографии.
Какработают
Конструкциявкладыша позволяет удерживать ногу в правильном физиологическом положении. Такойсвоеобразный корсет возвращает в норму суставы, благодаря эластичной хрящевойткани у детей. Наилучший результат от коррекции происходит в возрасте до 7 лет.
После операции
Дозированная нагрузка на ногу возможна уже со следующего дня после операции. Несмотря на это, в первые две недели послеоперационного периода рекомендуется использовать дополнительную опору для передвижения (трость) для лучшего и скорейшего заживления послеоперационной раны. Полное восстановление опорной функции нижней конечности происходит к 4-6 недели после операции.
Рекомендации по профилактике Hallux Valgus от наших докторов
Существуют определённые профилактические меры, принимая которые можно избежать или остановить прогрессирование возникновения «шишки на стопе».
- 1. Питайтесь правильно. Исключите из меню острые и солёные блюда, ограничьте употребление углеводов и сахара. Добавьте в рацион овощи и фрукты. Следите за весом, ведь как мы уже писали ранее, лишние килограммы усиливают нагрузку на стопы и провоцируют деформацию.
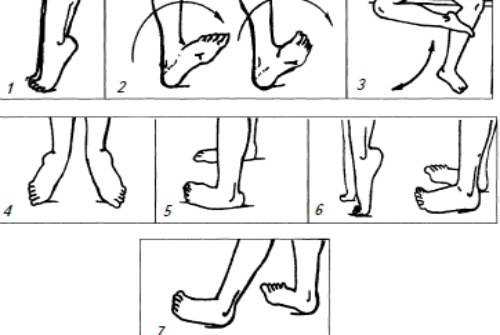
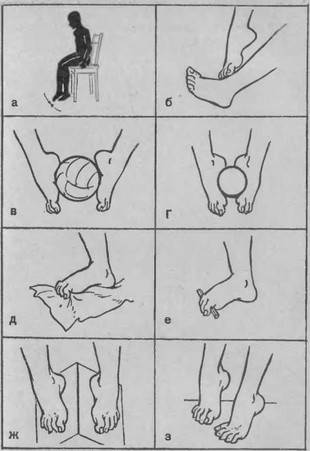
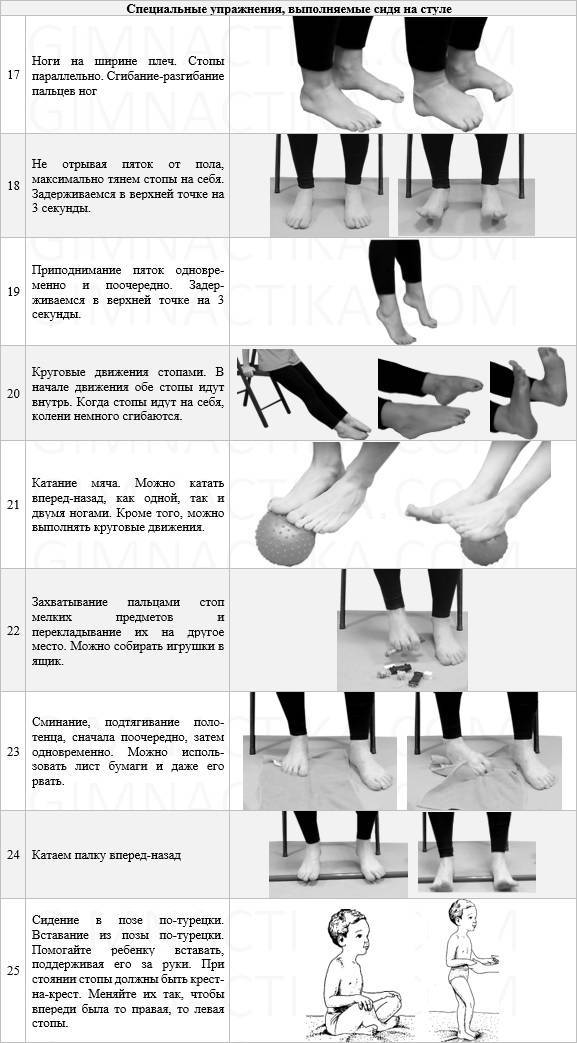
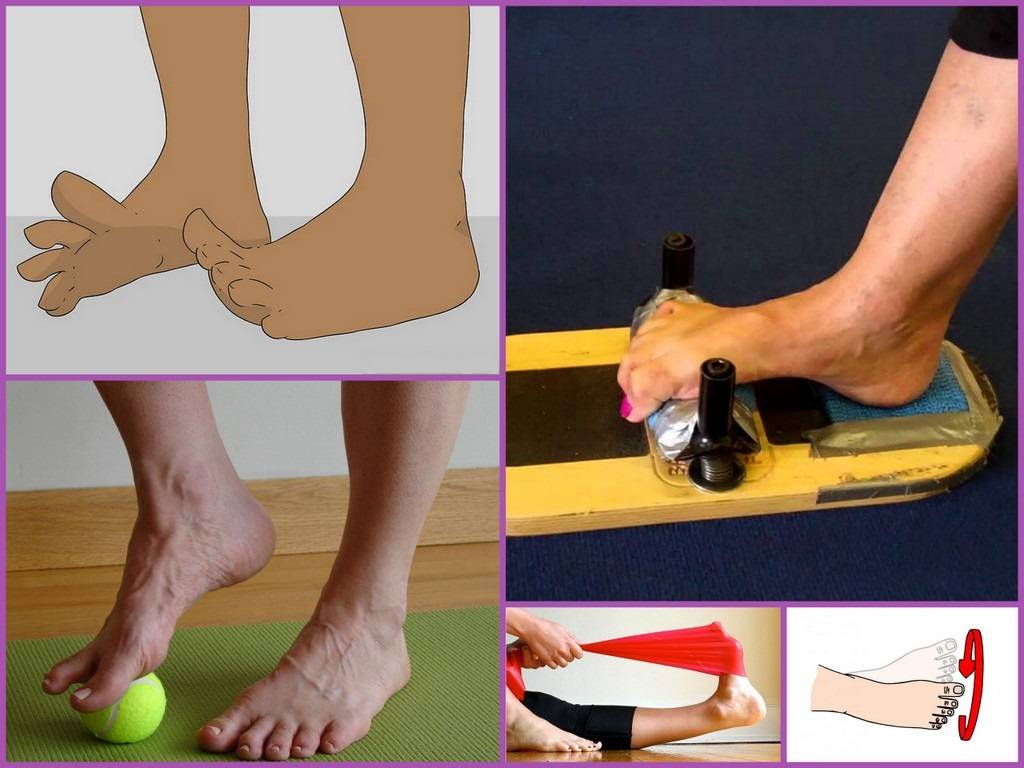
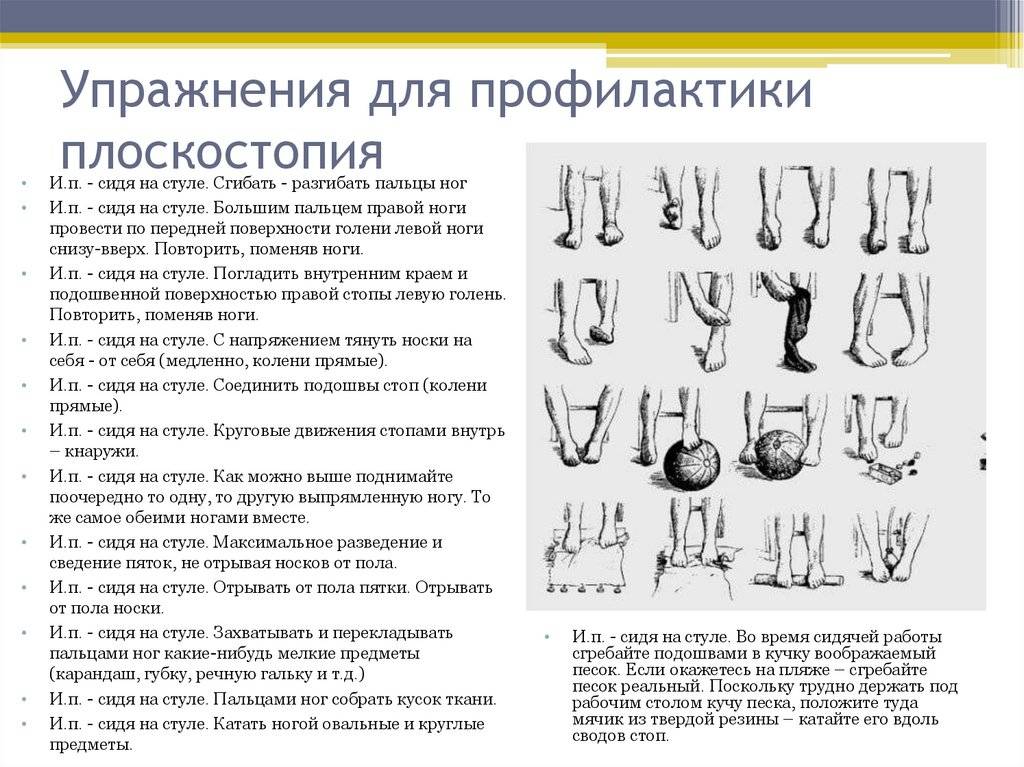
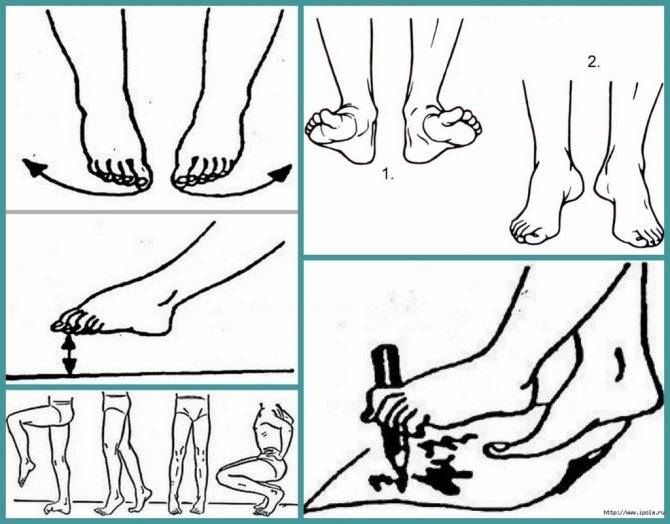
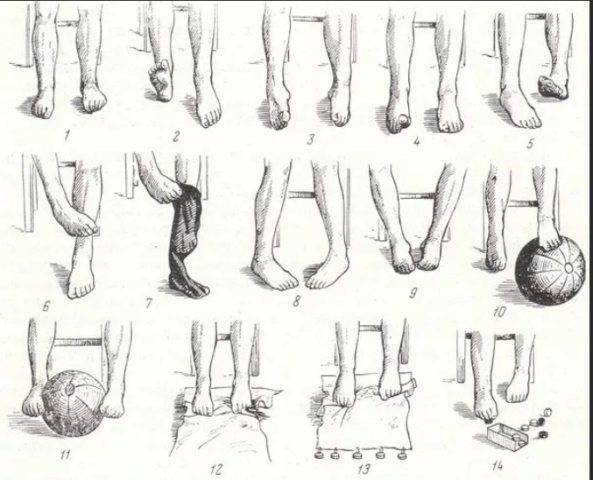
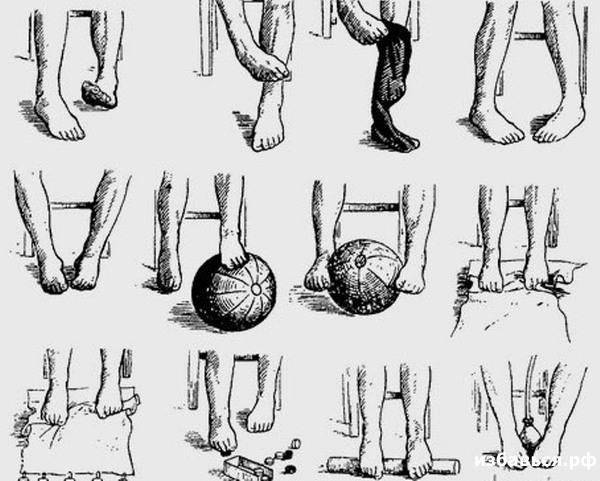
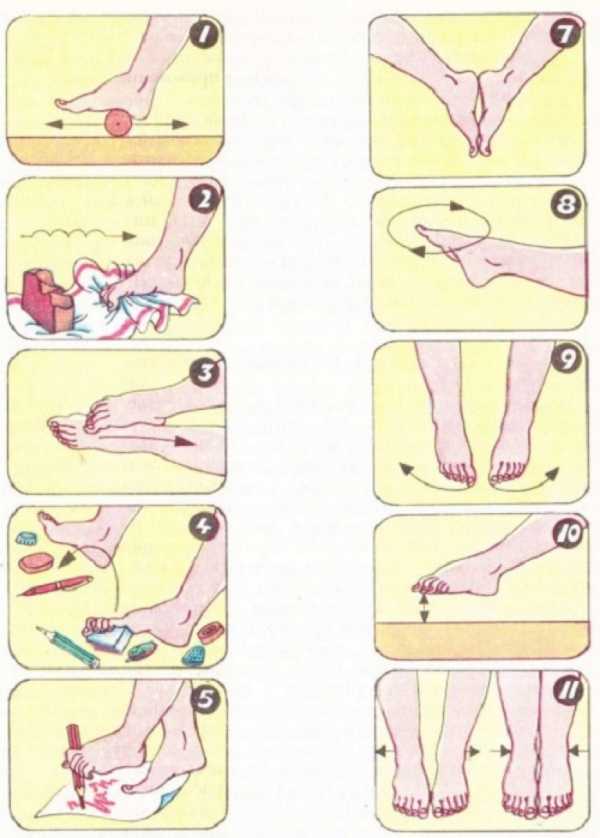
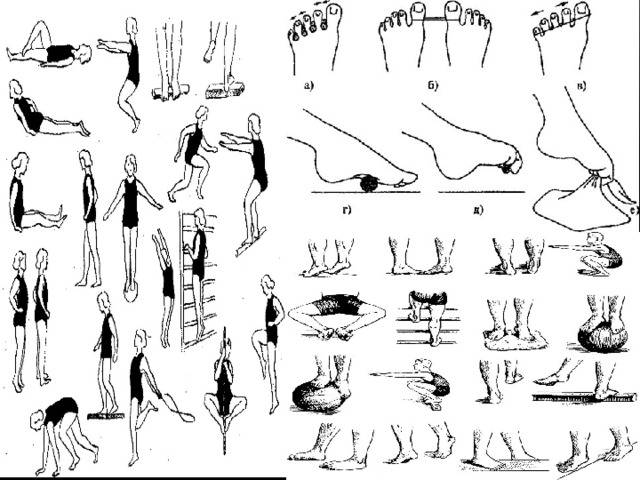
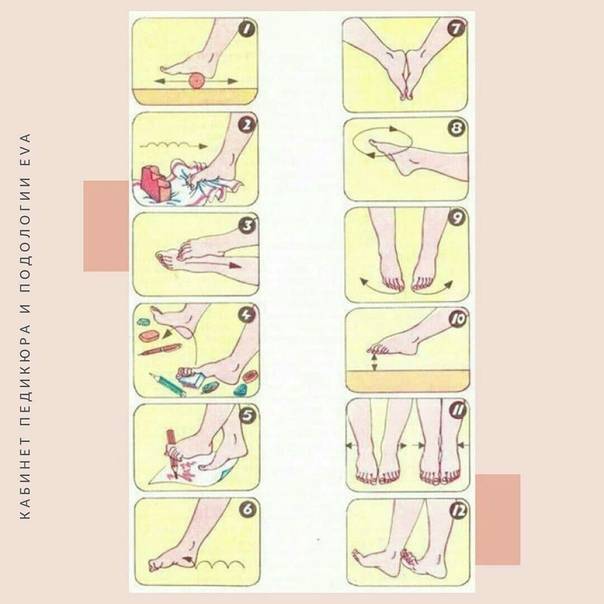
- 2. Делайте гимнастику для стоп. Выделите 5-10 минут на выполнение простейших упражнений. Основным условием гимнастики является ее регулярность. При ежедневных упражнениях укрепляются мышцы и связки стопы:
- – разбросайте по полу мелкие предметы и собирайте их пальцами (ручки, карандаши, ластик, лист бумаги);
- – ходите на носочках и пятках;
- – рисуйте пальцами в воздухе или на песке (полу) всё что душа пожелает;
- – раздвигайте пальцы, таким образом, чтобы они не соприкасались. Держите в таком положении не менее минуты;
- – перекатывайте ступней бутылку с водой.
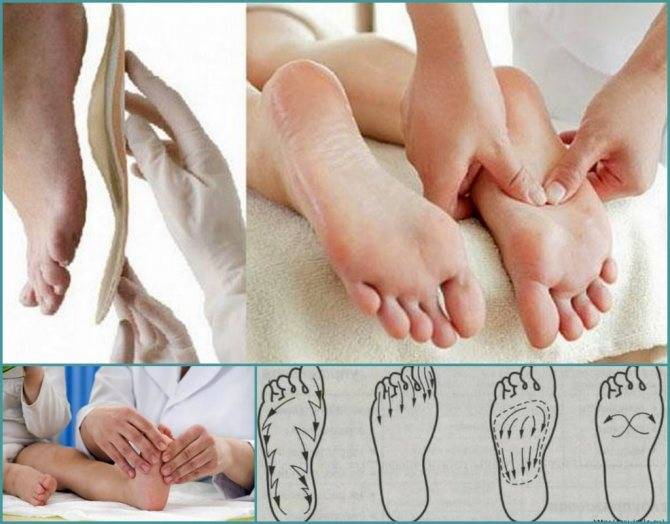
- 3. Массаж стоп. Массаж стопы возможно делать самостоятельно в домашних условиях. Выполняйте основные правила:
- – Руки должны быть тёплыми и сухими.
- – Массаж проводить 2 раза в день: утром и вечером.
- – Выполните растирание ступни и пальцев. Используйте постукивающие и поглаживающие движения, делая акцент на внутреннюю поверхность подошвы.
- – Пальцы следует массировать от кончиков по направлению к стопе.
- – Закончите массаж сгибанием и разгибанием пальцев ног.
- 4. Ванночки для стоп. После тяжёлого дня тёплые ванны для ног прекрасно расслабляют и успокаивают. Добавьте травы, соль или соду. После окончания процедуры промойте ступни прохладной водой и аккуратно разотрите подошвы мягким полотенцем.
- 5.Носите правильную обувь. Модницам необходимо минимизировать носку туфель на высоком каблуке с узким носом. Повседневная обувь должна быть с устойчивым каблуком – не выше 4 -5 см, с округлым мысом, с мягкой и гнущейся подошвой.
- 6. Подберите ортопедические стельки. Ортопедические стельки показаны всем людям и носить их можно в любом возрасте. Стельки разгружают пальцы, перераспределяя давление по стопе. Правильно подобранные стельки – это стельки которые сделаны на специальном аппарате по вашей стопе.
- 7. Используйте ортезы. Ортезы – это специальные межпальцевые вставки-разделители, которые располагаются между большим и вторым пальцами. Так же существуют вкладыши-подушечки разных видов, защищающие стопы от натоптышей. Вы можете приобрести их и получить консультацию в любом ортопедическом салоне в Санкт-Петербурге.
- 8. Давайте ногам отдохнуть. Если работа требует постоянного нахождения в положении «стоя», необходимо через определенные промежутки времени устраивать ногам разминку (опускать и поднимать пальцы ног, «распускать пальцы веером» и т.д.).
Видыортопедических стелек
Вальгусная деформация требует обязательного подбора ортопедических стелек
Важно чтобы рецепт выписывал ваш лечащий врач, так как ношение неправильных вкладышей может значительно ухудшить ситуацию
По типу выделяют 3 вида стелек:
- Лечебные — имеют самую жесткую конструкцию и позволяют формироватьправильных свою стопы. Такие стельки необходимо изготавливать строго поиндивидуальным меркам.
- Профилактические — используют для предупреждения дефекта приналичии провоцирующих факторов или при предпосылках к искривлению. Данныйвариант можно купить самостоятельно в специализированных магазинах.
- Лечебно-профилактические — не имеют жесткой фиксации икорректирующего эффекта. Они осуществляют массаж при ходьбе и снимаютповышенную нагрузку со стопы.
Изделия требуютежедневного ношения. Обязательно в комплекте должна подбираться специальнаяобувь с высоким и жестким задником.
Помощь специалистов Гарант Клиник
Лечебная гимнастика достаточно эффективный способ борьбы с шишкой на пальце ноги на первых этапах образования патологии, однако на второй и третьей стадии болезни физические упражнения не помогут. В такой ситуации необходимо оперативное вмешательство.
Современный медицинский центр «ГарантКлиник» проводит операции по удалению вальгусной деформации при помощи лазерных технологий. Квалифицированные специалисты быстро, аккуратно и безболезненно избавят вас от косточек на ногах пальцев, используя современное медицинское оборудование. Управляет современными аппаратами для лазерной хирургии только специалисты высочайшей категории, а сама процедура абсолютно безболезненна и не требует специфической подготовки.
Удаление косточек на ногах – инновационная технология, обладающая массой преимуществ: отсутствие необходимости общего наркоза, минимальные надрезы и потеря крови, великолепный результат с эстетической точки зрения. Еще одним плюсом метода становится короткий реабилитационный период, во время которого наши специалисты также будут наблюдать и поддерживать пациента.
Методы лечения вальгуса по Комаровскому
Механизм лечения вальгусной стопы у ребенка по Комаровскому зависит от степени заболевания. Профессиональные ортопеды различают следующие уровни недуга:
- Угол отклонения достигает 15°. Патология корректируется консервативными способами;
- II (≥20°). Расстройство устраняется специальными упражнениями и индивидуальной терапией;
- III (≥30°). Восстановление в таком случае будет длительным. Комплексное воздействие даст положительный результат;
- IV ˃ (30°). В большинстве случаев назначается операция.
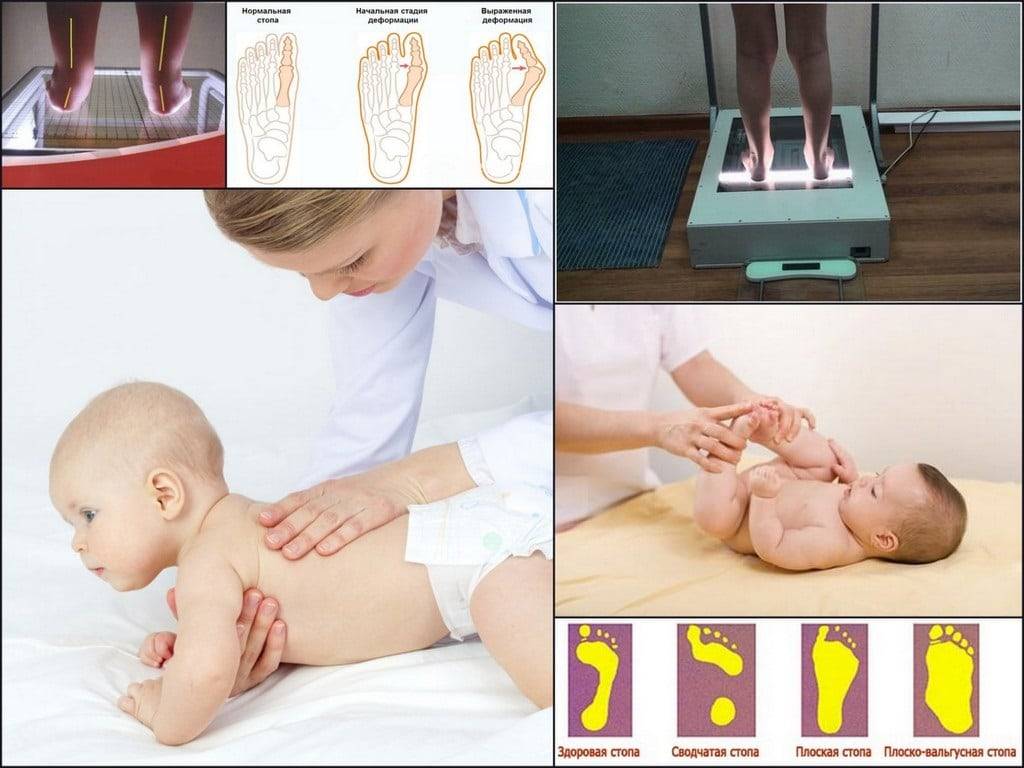
Диагностику проводит дипломированный врач-ортопед. После визуального осмотра и дополнительных исследований (рентген, плантография, подометрия и пр.) доктор ставит диагноз. Маленьким больным не помешает визит к неврологу, чтобы минимизировать проблемы с нервной системой.
Доктор Комаровский рекомендует придерживаться ряда правил для малышей с неправильной установкой стопы:
- незамедлительное обращение к врачу при первых симптомах расстройства;
- с 2-х месяцев чаду дается витамин D (специальные препараты);
- до 7-и месяцев ребенка на ноги лучше не ставить;
- в комнате дома должен быть ортопедический коврик;
- при неизбежности операции затягивать с лечением нельзя;
- консервативное лечение заключается в выполнении специального массажа и гимнастики.
Чтобы упражнения были интересны ребенку, их реализуют в игровой форме. Отличным вариантом является «мишка косолапый». Младенец просто ходит наружной стороной стопы. Искривление будет выравниваться в иную сторону. Альтернативной игрой является «жабка». Установив опору на ступню, ребенок выпрыгивает вверх. Установите для чада шведскую стенку, на которую необходимо каждый день залезать и висеть.
Слабость связок на ногах – распространенный вариант развития вальгуса. С целью повышения мышечного тонуса проводится массаж. Воздействовать следует на стопы, позвоночник, периферические нервы. Порядок проведения процедуры:
- Положите ребенка на живот.
- Гладьте вдоль спины, постепенно усиливая/ослабляя нажатия.
- Разотрите поясницу во всех направлениях.
- Разомните мышечные структуры в области бедра, голени.
- Переверните чадо на спину. После разотрите голень.
После разминки рекомендуется поместить младенца в кресло. Под ноги кладется валик из полотенца. Конечности натираются простым кремом. Растирке поддаются все пальчики, путем осуществлений круговых движений. Общая длительность массажирования составляет 10 минут. Процедуру положено выполнять 12 раз каждые 48 часов.
Популярным вариантом являются оздоровительные ванны. На дно таза выкладывается галька или массажные ролики. Теплая вода разводится морской солью и концентратом из хвои. Процедуру лучше проводить перед отходом ко сну. Ребенок расслабиться и будет крепко спать. Можно купить в аптеке электромассажеры для ног.
Популярным способом восстановления является комплексная физиотерапия в виде электромиостимуляции. Процедура заключается в прикладывании электродов на пораженные участки конечностей. Через аппарат пропускается слабый ток, который стимулирует мышечные сокращения. Частота терапевтического воздействия составляет 12 подходов каждые 6 месяцев. При острых формах заболевания назначается операция. Статистика утверждает, что радикальный способ устранения вальгуса встречается лишь у 7% детей.

Факторы риска
- Обувь оказывает влияние на частоту появление вальгусной деформации большого пальца ( она ниже у взрослых которые не носят обувь). Однако, это не означает, что только обувь вызывает это заболевание. Стягивающая обувь может причинять боль и ущемление нервов стопы нерва наряду с формированием вальгусной деформации. Модная обувь может быть слишком обтягивающей и слишком узкой, чтобы ‘ нога выглядела эстетично.’. Высокие каблуки увеличивают нагрузку на стопу, что еще больше усугубляет проблему. Причем модных тенденций придерживаются не только молодые люди, но и лица старшей возрастной группы .Факторы риска можно разбить на основные :
- Большая вероятность возникновения вальгусной деформации у лиц женского пола .Причиной может служить обувь.
- У балерин, которые проводят много времени на блоках, танцуя на пальцах ноги, и таким образом, у них можно ожидать более высокую вероятность возникновения вальгусной деформации
- Возраст. Частота деформации увеличивается с возрастом, с показателями 3 % у людей в возрасте 15-30 лет, 9 % у людей в возрасте 31-60 лет, и 16 % у тех кто старше 60 лет 1
- Генетические факторы имеют определенное значение
- Ассоциированные заболевания
Существуют определенные причины биомеханической неустойчивости, включая нервно-мышечные нарушения. Это может быть связано с артритами различных видов. Эти ассоциированные заболевания включают:
- Подагра.
- Ревматоидный артрит.
- Псориатическая артропатия.
- Суставная гиперподвижность связанная с такими заболеваниями как синдром Марфана синдром Дауна.
- Рассеянный склероз.
- Болезнь Шарот
- Церебральный паралич.
Чем опасна вальгусная деформация стоп для ребенка?
Проблема вальгусной деформации при отсутствии коррекции и лечения стопы может привести к разным проблемам со стороны всего опорно-двигательного аппарата.
Если говорить об осложнениях касающихся стоп, то вальгус способствует развитию следующих отклонений:
- искривление пальцев ног;
- неврома;
- постоянные мозоли и натоптыши на подошвенной и боковой поверхности стопы;
- формирование пяточной шпоры;
- врастание ногтей;
- воспаление ахилового сухожилия;
- отвисание стопы;
- развитие косолапости.
Далее возможны осложнения дегенеративные и воспалительные процессы в области коленных, тазобедренных суставов, воспаление коленных менисков, синовиальных сумок, диспропорциональное развитие мышц нижних конечностей. Воспалительные процессы в суставах будут сопровождаться покраснением, отечностью, боль, усиливающимися при определенных движениях. Также вальгус негативно сказывается на позвоночнике, вызывает искривление осанки, перекос, смещение межпозвоночных дисков.
При вальгусной деформации ребенка могут часто беспокоить болезненные ощущения в стопах, коленях, бедрах. Особенно выраженными они становятся после длительной двигательной активности или нагрузки. При тяжелой степени деформации боли могут доходить до спины.
Симптомы деформации стопы
При деформациях стопы обычно наблюдается нарушение осанки, изменение походки. Другие внешние признаки нарушения зависят от формы патологии.
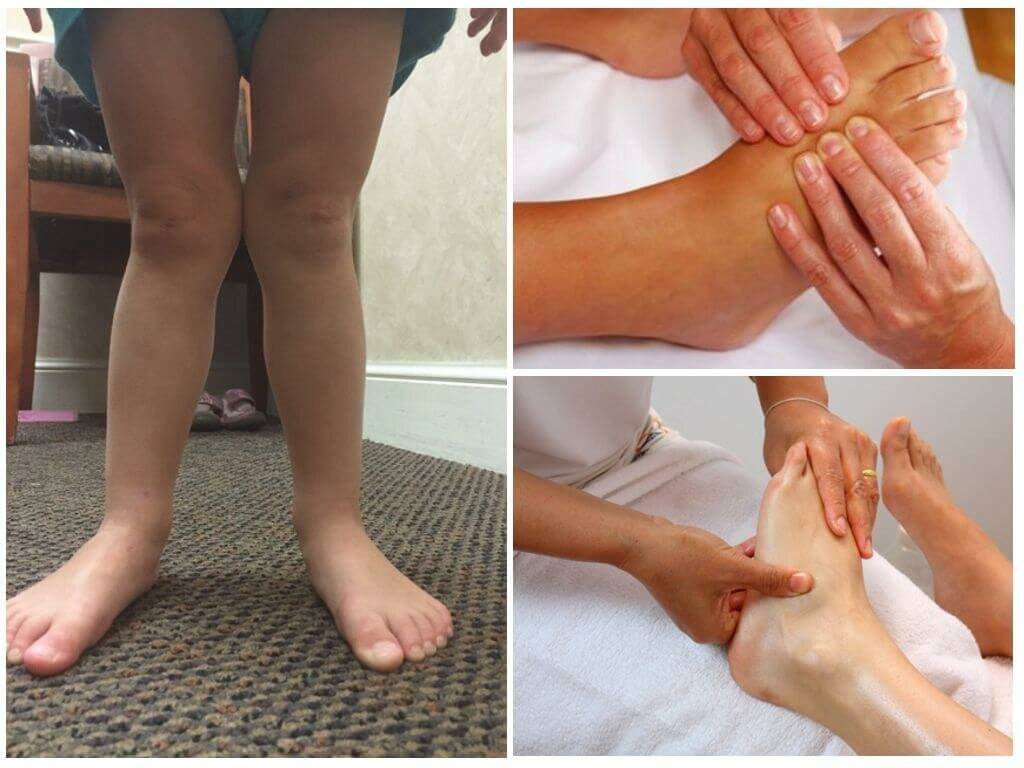
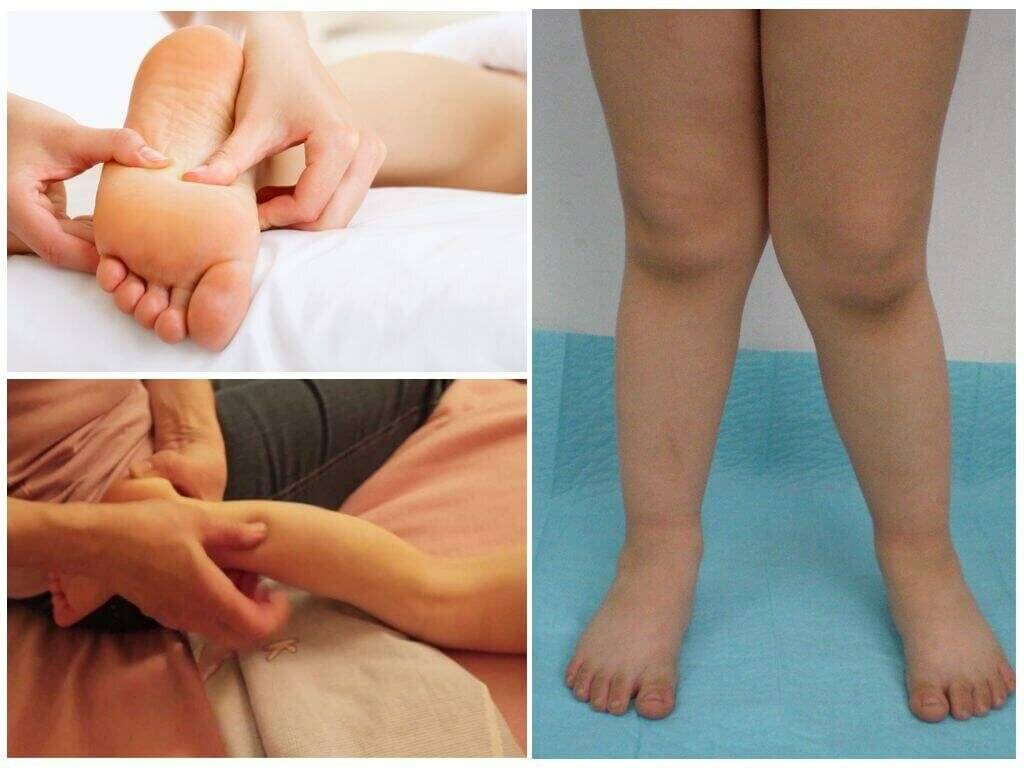
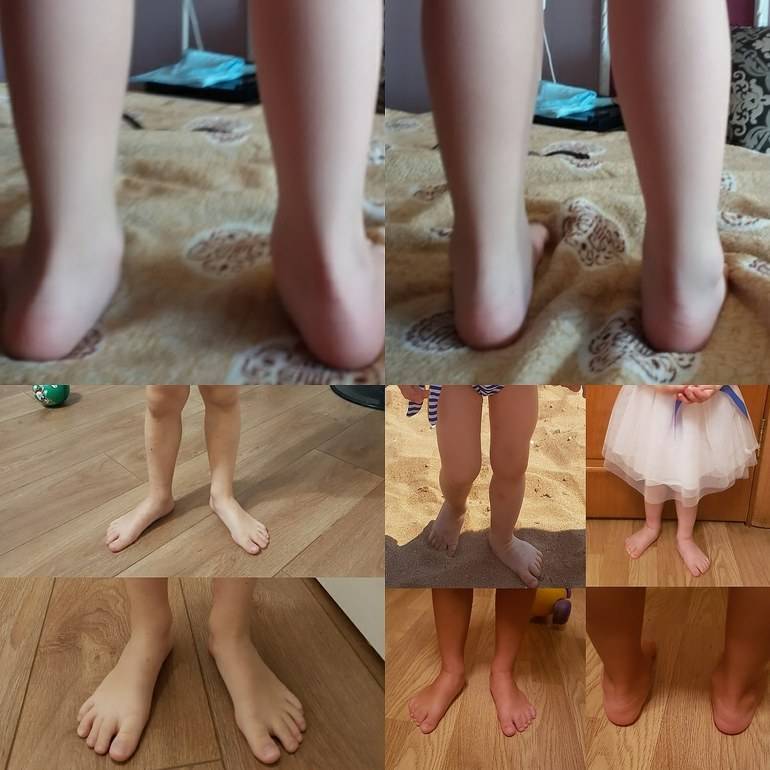
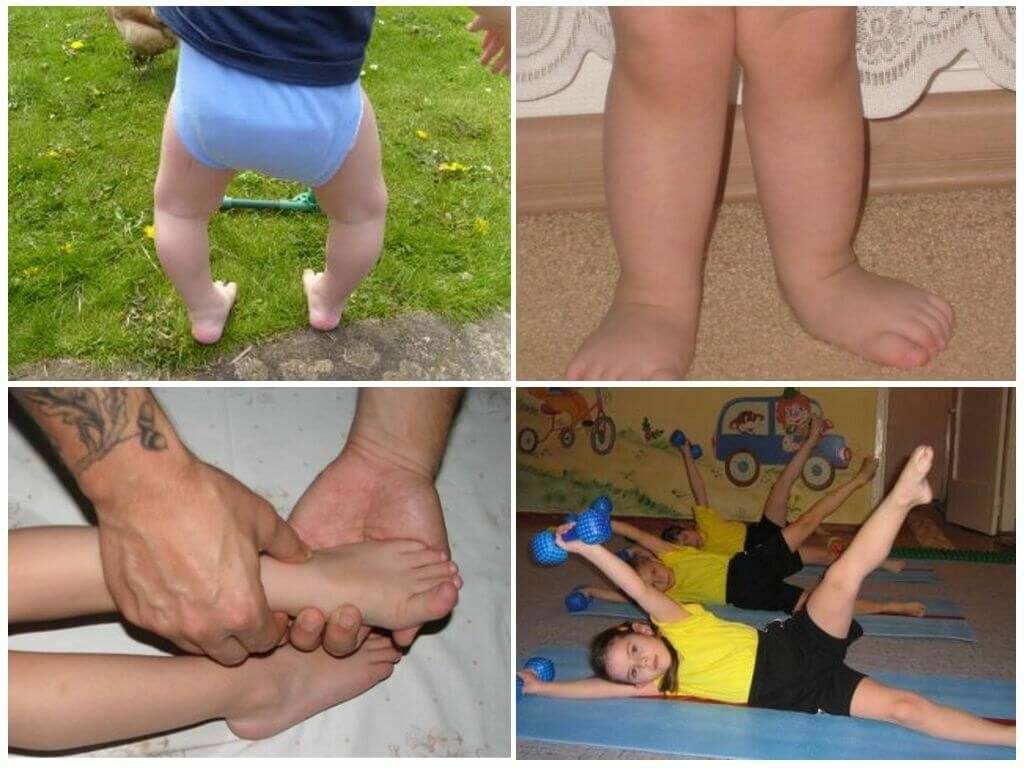
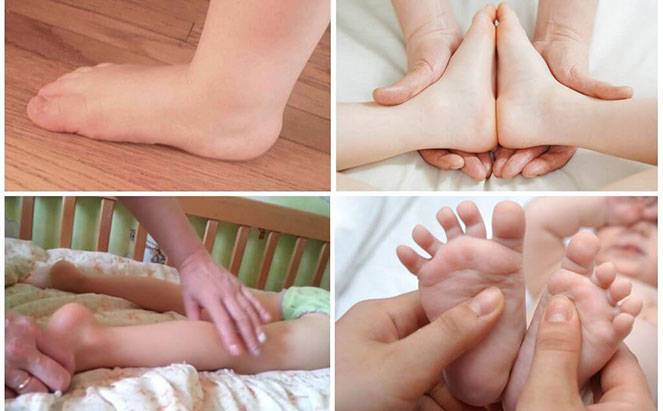
Так, при вальгусной деформации (наиболее частого отклонения) стопы у ребёнка плоские, располагаются под углом друг к другу, искривляются внутрь, внешние стороны ступней оказываются немного приподняты. Ноги малыша при этом имеют X-образную форму.
Косолапие проявляется в ограничении подвижности голеностопа. Стопа при этом повёрнута внутрь, пятка уменьшается.
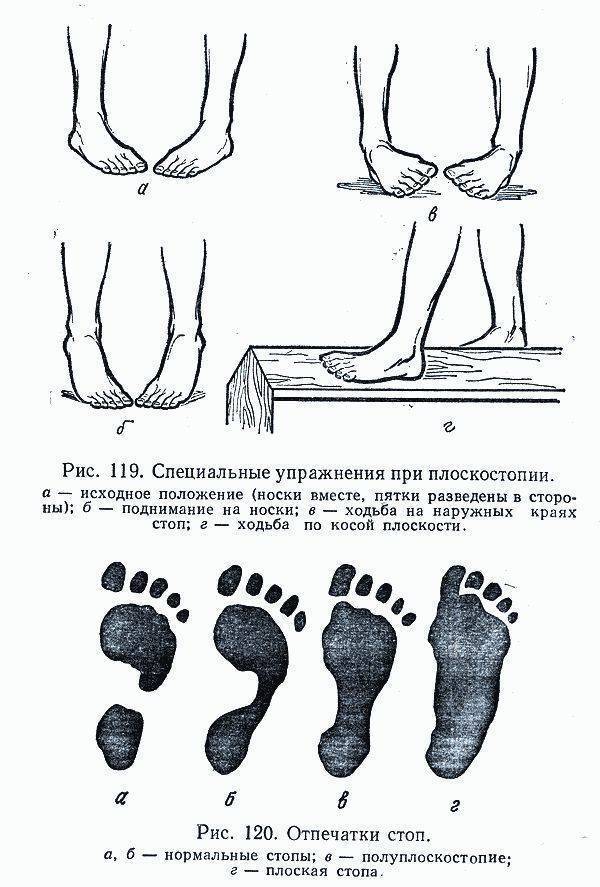
Плоскостопие выражается в изменении формы ступни, уплощении её сводов.
При варусной постановке стопы малыш опирается на внешнюю часть стопы, стопы и голени отклоняются наружу. Форма ног приобретает О-образную форму.
Диагностика и лечение
Диагностирование патологии происходит на основании визуального осмотра. Для подтверждения диагноза и оценки степени развития патологии пациенту потребуется сделать рентген.
Консервативное лечение
Такое лечение и профилактика затормаживает процесс деформации стопы, однако эффективно только на первых двух стадиях. В консервативное лечение входят:
- введение специальных лекарств;
- массаж;
- лечебные стельки;
- физиотерапия;
- ЛФК.
Хирургическое лечение
Хирургическое удаление «косточки» на ноге рекомендовано при средней и тяжёлой стадиях. Существует множество оперативных методик, применяемых для исправления патологии. Наиболее подходящая подбирается врачом в индивидуальном порядке.
Виды операций по поводу Халюс Вальгус
Удаление косточки на большом пальце ноги возможно классическим хирургическим способом, то есть проведением открытой операции, либо малоинвазивными техниками. Рассмотрим их подробно.
Открытые реконструктивные вмешательства
Основные этапы таких операций:
1) Хирург выполняет разрез на внутренней стороне первого пальца.
2) Капсула первого плюснефалангового сустава рассекается, сустав мобилизуется.
3) Удаляется костная мозоль (экзостозэктомия).
4) Первая плюсневая кость перепиливается. Есть несколько видов остеотомии – SCARF, шевронная, проксимальная клиновидная, циркулярная. Выбор осуществляется, в зависимости от степени и вида проблемы.
5) Костные фрагменты перемещаются с изменением оси больного пальца.
6) Костные фрагменты фиксируются титановыми винтами.
7) Капсула первого плюснефалангового сустава зашивается.
8) На кожу накладываются швы и стерильная повязка.
9) На всю стопу надевается фиксирующая повязка.
Длительность вмешательства – от 30 до 120 минут. После операции следует реабилитация на протяжении одного-полутора месяцев.
Малоинвазивные операции
Такие вмешательства не предполагают разрезов на коже. Доступ обеспечивается мини-разрезами длиной до 3 мм. Через такие отверстия хирург перепиливает кости микроскальпелем. Малоинвазивные операции – это низкая травматичность и быстрое восстановление. Они проводятся при I-II степени заболевания.
1) Коррекция поперечного свода стопы – хирург меняет угол между костными структурами стопы.
2) Экзостэктомия – это удаление головки плюсневой кости, другими словами, костной шпоры, формирующей дефект.
3) Резекционная артропластика – иссечение концевого отдела либо элемента сустава плюсневой кости.
4) Артродез – обеспечивается неподвижность сустава первого пальца. После этого удаляются хрящи, а кости фиксируются так, чтобы суставы соприкасались до того, как срастутся.
5) Лазерное удаление косточки на ногах – шишка шлифуется лазерным лучом, пока полностью не выровняется. Операция по удалению кости на ноге лазером отличается бескровностью, быстрой реабилитацией, минимальным риском инфицирования.
6) Остеотомия – иссечение части плюсневой кости либо фаланги первого пальца.
7) Эндопротезирование – больной сустав заменяется имплантатом.
Детская ортопедическая обувь или индивидуальные ортопедические стельки – что лучше для профилактики вальгусной деформации стопы у детей
Сегодня многие родители покупают ортопедическую обувь для профилактики и вальгусной деформации стопы у детей. Хотим предупредить наших читателей, что такая обувь в отдельных случаях может даже навредить ребенку.
Дело в том, что в отличие от индивидуальных ортопедических стелек, ортопедическая обувь выпускается массово и не учитывает особенности строения стопы каждого юного пациента.
Особенно опасно покупать ортопедическую обувь «на вырост», поскольку в таких случаях положение супинатора не совпадает даже со средними показателями стопы ребенка вашего возраста.
Между тем, заказав индивидуальные детские вальгусные стельки, которые можно без проблем перекладывать из одной пары обуви в другую, вы не только надежно предотвратите развитие вальгусной деформации стопы, но и сэкономите значительную сумму.
Хирургическое лечение
Если все консервативные меры оказываются не эффективными, то принимается решение об оперативном лечении. В настоящее время, существует более 100 оперативных методик по лечению Hallus valgus.Основные задачи при хирургическом лечении следующие :
- удалить бурсит большого пальца стопы
- реконструировать кости, из которых состоит большой палец ноги
- уравновесить мышцы вокруг сустава так, чтобы не было рецидива деформация
Удаление «нароста»
В некоторых умеренных случаях формирования бурсита большого пальца стопы, при операции может быть удален только нарост на сумке сустава. Эта операция, выполняется через маленький разрез на стороне ноги в области бурсита большого пальца стопы. Как только кожа разрезана удаляется нарост с помощью специального хирургического долота. Кость выравнивается и разрез кожи ушивают маленькими швами.
Более вероятно, что реконструкция большого пальца ноги также будет необходима. Главное решение, которое должно быть принято, состоит в том, надо ли разрезать метатарзальную кость и также ее реконструировать . Для решения этого вопроса имеет значение угол между первой метатарзальной и второй костью.Нормальный угол – приблизительно девять или десять градусов. Если угол будет 13 градусов или больше, то скорее всего необходимо разрезать и реконструировать метатарзальную кость. Когда хирург разрезает и производит репозицию кости, то это называется остеотомией. Есть два основных метода, используемых, чтобы выполнить остеотомию и реконструкцию первой метатарзальной кости..
Дистальная Остеотомия
В некоторых случаях дистальный конец кости разрезается и перемещается в латерально (это называется дистальной остеотомией). Это позволяет эффективно уменьшить угол между первыми и вторыми метатарзальными костями. Этот тип операции обычно требует одного или двух маленьких разрезов в ноге. Как только хирург достигает удовлетворительного положения костей, остеотомия сопрождается фиксацией костей с помощью металлических булавок .После операции и заживления булавки удаляются( обычно их удаляют через 3-6 недель после операции).
Прокимальная остеотомия
В других же ситуациях, первая метатарзальная кость разрезается в проксимальном конце кости. Этот тип операции обычно требует двух или трех маленьких разрезов в ноге. Как только кожа разрезана , хирург выполняет остеотомию. Кость подвергается реконструкции и фиксируется на время металлическими булавками. Эта операция тоже уменьшает угол между метатарзальными костями.Кроме того, производится релизинг сухожилия мышцы, приводящей большой палец стопы. Поэтому, после операции надевается специальный бандаж.
Реабилитация после операции
Необходимо в среднем 8 недель для того, чтобы произошло заживление мягких тканей и костей. Ногу на этот период лучше поместить в обувь с с деревянной подошвой или специальный бандаж для того, чтобы исключить травматизацию оперированных тканей и дать возможность нормальной регенерации. Непосредственно после операции могут понадобиться костыли.
Диагностика и лечение
Нередко врождённые патологии диагностируются уже с первых месяцев жизни малыша на приёме у педиатра. Особенно заметна становится симптоматика с началом хождения ребёнка. Предварительный диагноз ставит детский врач, затем ребёнка направляют к профильному специалисту — ортопеду.
Программа лечения патологии подбирается индивидуально в зависимости от типа и выраженности деформации, индивидуальных особенностей организма, возраста пациента. В медицинском центре «СМ-Клиника» применяются разнообразные хирургические методы коррекции: пересадка сухожилия, установка аппарата для внешней фиксации стопы, реконструктивные операции и т.д
Специалисты клиники с вниманием относятся к каждому пациенту, подбирая наиболее подходящие именно ему методики лечения врождённой или приобретённой деформации
Запишитесь на приём в «СМ-Клиника», чтобы узнать больше о консервативных и хирургических способах лечения врождённых или приобретённых деформаций стопы у ребёнка.
Вернуться в раздел детской ортопедии.
Другие заболевания:
- Укорочение нижней конечности
- Ортопедическая коррекция последствий ДЦП
Цены
| Наименование услуги (прайс неполный) | Цена (руб.) | В рассрочку (руб.) |
|---|
| Консультация хирурга по операции (АКЦИЯ) | – |
| Операция на стопах II кат. сложности | от 20000 | от 1999 |
| Операция на стопах III кат. сложности | от 30000 | от 2998 |
* Ознакомиться подробнее с условиями можно здесь — Лечение в кредит или рассрочку.
Способы оплаты медицинских услуг “СМ-Клиника”
Оплачивать услуги клиники можно любым удобным способом, в том числе наличными средствами, с помощью банковских карт основных платежных систем, а также с помощью карт рассрочки “Совесть” или “Халва”:
Запись на прием
Уточните дополнительную информацию по телефону +7 (812) 435 55 55 или заполните форму online — администратор свяжется с Вами для подтверждения записи.
«СМ-Клиника» гарантирует полную конфиденциальность Вашего обращения.
Профилактика
Любое заболевание легче профилактировать, чем лечить. При соблюдении несложных правил можно избежать деформации нижних конечностей.
- Не ставить специально малыша на ножки слишком рано (до восьмимесячного возраста).
- Подбирать обувь по размеру, не донашивать чью-то старую обувь.
- Не надевать туфли с узкими носами и каблуком.
- Ходить босиком не только по ровному полу, но и по камешкам, кочкам, песку. Подойдет и массажный коврик с выпуклыми элементами, а также шведская стенка.
- Контролировать вес ребенка, не допускать развития ожирения.
Нужно помнить о том, что чем раньше будет выявлена вальгусная деформация и начнутся занятия ЛФК, тем больше шансов у ребенка на благоприятный исход. Не стоит пускать процесс лечения на самотек, грамотные ортопеды и инструкторы ЛФК всегда подскажут, как правильно организовать занятия и назначат дополнительные терапевтические методики.
Что вызывает?
Болезнь бывает врожденной и приобретенной. В первой ситуации вальгус вызывают пороки развития соединительной ткани, генетические, хромосомные аномалии плода, нарушения нервной системы. Патология начинается еще в период внутриутробного развития, новорожденный рождается уже с ней.
К таким нарушениям относятся:
- нарушения иннервации;
- неправильное положение бедренных костей и таза, дисплазия тазобедренного сустава;
- врожденный вывих бедра;
- нарушения в пояснично-крестцовом отделе позвоночного столба;
- церебральный паралич;
- расщепление позвоночника (неполное закрытие нервной трубки в спинном мозге);
- спаечные процессы в малом тазу;
- врожденная слабость мышечно-связочного аппарата.
Родителям часто кажется, что некоторые из врожденных отклонений, никак не связаны с патологией стопы. Однако все костно-мышечные структуры в организме взаимосвязаны, поэтому причины вальгуса могут оказаться довольно неожиданными. Например, вызвать вальгус может такая родовая травма, как смещение оснований костей черепа, а именно изменение положения затылочной кости. Такая травма вызывает цепную реакцию. Неправильно становятся позвонки шейного отдела, грудного, поясничного, разворачивается крестец, тазовые кости, бедра, голени. И так деформация доходит до стоп. Точно также иногда вальгус может быть следствием такого диагноза, как кривошея.
Приобретенную вальгусную постановку стоп у ребенка вызывают ошибки в развитии и функционировании опорно-двигательного аппарата, травмы, чрезмерная нагрузка на ослабленную мышечно-связочную систему.
Ей способствует ранняя постановка в вертикальное положение, раннее начало ходьбы. Особенно высоки риски, если малыш пухленький, имеет лишний вес. Не стоит торопиться учить его ходить, равняться на других детей. Гораздо полезнее для опорно-двигательного аппарата стимулировать малыша активно ползать. К опоре на ноги и началу ходьбы тело ребенка готово только к 10 –12 месяцам. Некоторые детки делают свои первые шаги в 9 месяцев, а другие в 15 ¬¬– 18 месяцев. И это все варианты нормы. Помните, что разные ходунки, прыгунки, вожжи могут принести вред, а не пользу. Перед их использованием посоветуйтесь с педиатром.
Несформированные, неокрепшие связки, сухожилия, мышцы с ослабленным тонусом не способны удерживать ножки в правильном положении, поэтому под тяжестью веса тела стопы деформируются. Ухудшает ситуацию плохая координация, качающаяся походка малыша, когда для устойчивости он широко расставляет ножки.
Частая причина вальгусной деформации – перенесенный в младенчестве рахит. Как ни странно, но в легкой степени тяжести эта патология встречается почти у 30 % детей до 3 лет. Причиной рахита является дефицит витамина D, который приводит к нарушению усвоения кальция, недостаточной минерализации и прочности костей.
Еще одна распространенная причина – неподходящая, тесная или, наоборот, слишком свободная обувь. Она приводит к неправильному распределению нагрузки на стопу во время ходьбы, формированию походки, вызывающей появление кривизны ног. Выбирайте для ребенка качественную и хорошую обувь с эластичным жестким задником, небольшим каблуком, ортопедической стелькой, из натуральных материалов. Категорически не рекомендуется отдавать малышу обувь старших братьев, сестер, племянников и т. д.
Благоприятные условия для развития патологии создают:
- недоношенность;
- чрезмерная подвижность суставов;
- плоскостопие;
- дефицит кальция и витамина D;
- частые инфекционные болезни;
- ослабленный иммунитет;
- ожирение;
- нарушения в нервной системе;
- травмы голени и стопы (переломы, вывихи, растяжения);
- заболевания почек;
- генетическая предрасположенность, наличие вальгуса у родителей, бабушек, дедушек;
- эндокринные расстройства, приводящие к нарушению обмена кальция.
Лечение Халюс вальгус у ребенка
Цели лечения вальгусного искривления:
- укрепление связочного аппарата;
- развитие мышечной силы в стопе;
- формирование оптимальной высоты и кривизны свода для выполнения амортизирующей функции.
Из консервативных методов применяют:
- ванны для ног;
- массаж;
- лечебную физкультуру;
- плавание;
- способы физиотерапии (магнитотерапию, лазер, электрофорез);
- ношение специальной коррекционной обуви с супинаторами.

В случаях врожденной патологии используют жесткую фиксацию (иммобилизацию) стоп гипсовой повязкой на фоне лечебной физкультуры и стимуляции мышечного тонуса. Отсутствие эффекта требует хирургического вмешательства.
Массаж
Техника массажа при плосковальгусной деформации подбирается в зависимости от возраста и степени искривления стоп. Массажист последовательно поглаживает, разминает, похлопывает, пощипывает, растирает:
- пояснично-крестцовый отдел позвоночника;
- заднюю поверхность бедер, голеней;
- стопы.
Затем малыша переворачивают на спину и «прорабатывают» крупные суставы, голеностопы, наружную поверхность стопы.
У ребенка должны возникать приятные эмоции. Болевые, раздражающие действия запрещены. Родителям Е.О. Комаровский рекомендует освоить технику массажа и самостоятельно проводить его в домашних условиях ежедневно.
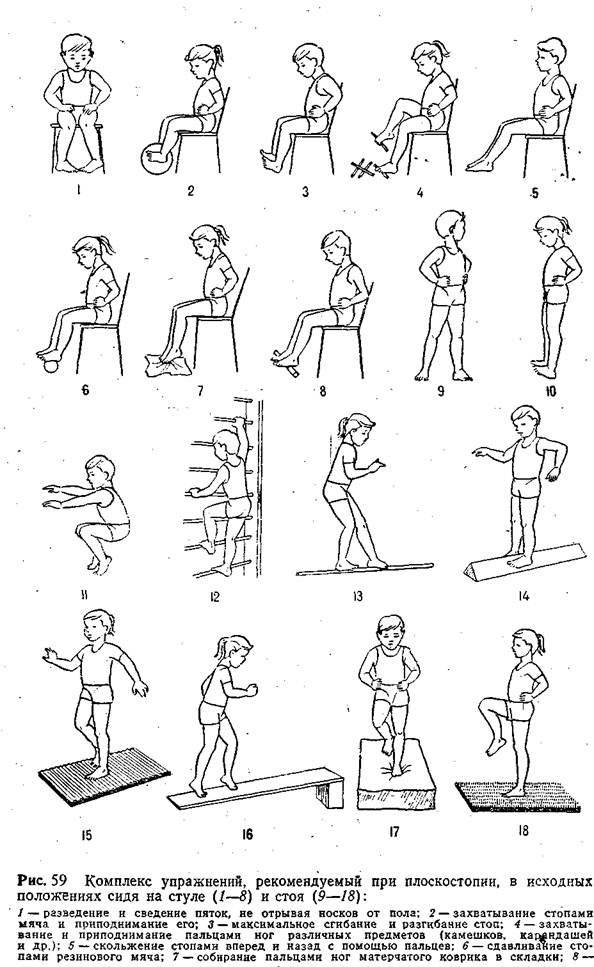
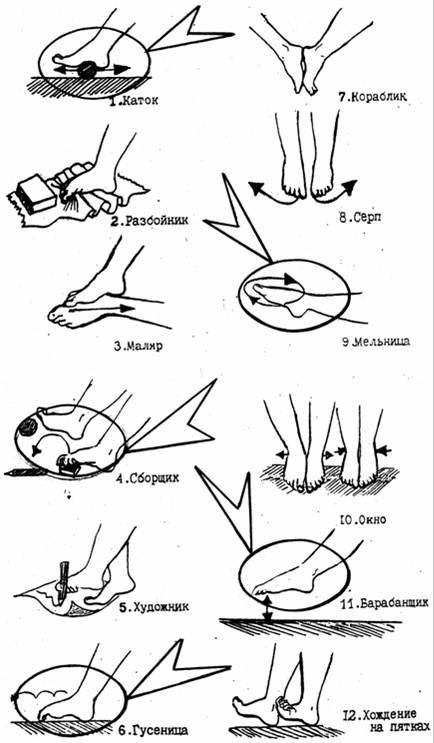
Легкая гимнастика
Родители должны учитывать, что ребенку скучно заниматься долго и повторять упражнения. Поэтому рекомендуется весь комплекс поделить на 3 части, включающие 3–4 упражнения, и выполнять их в течение дня.

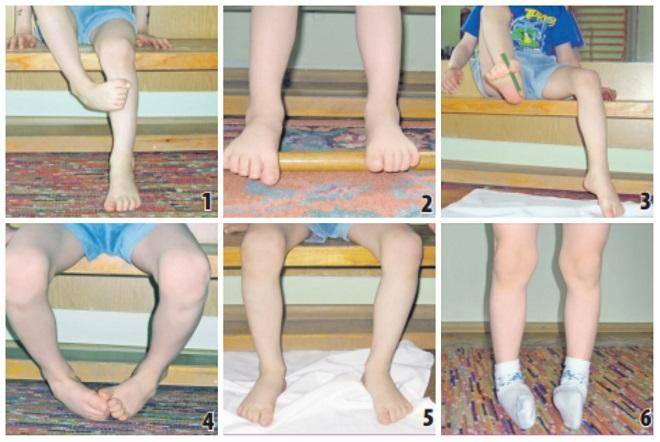
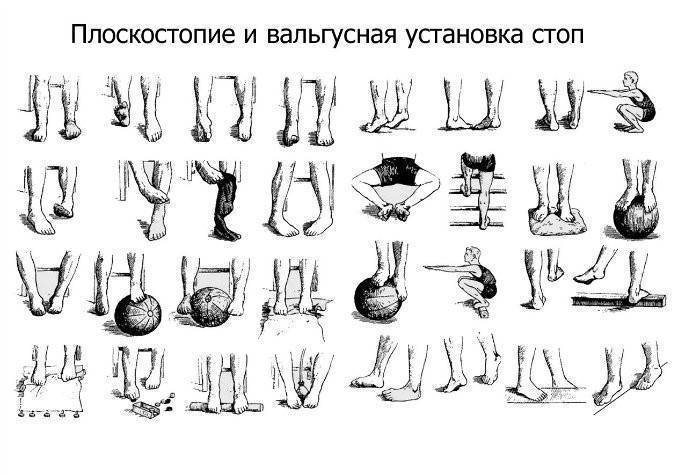
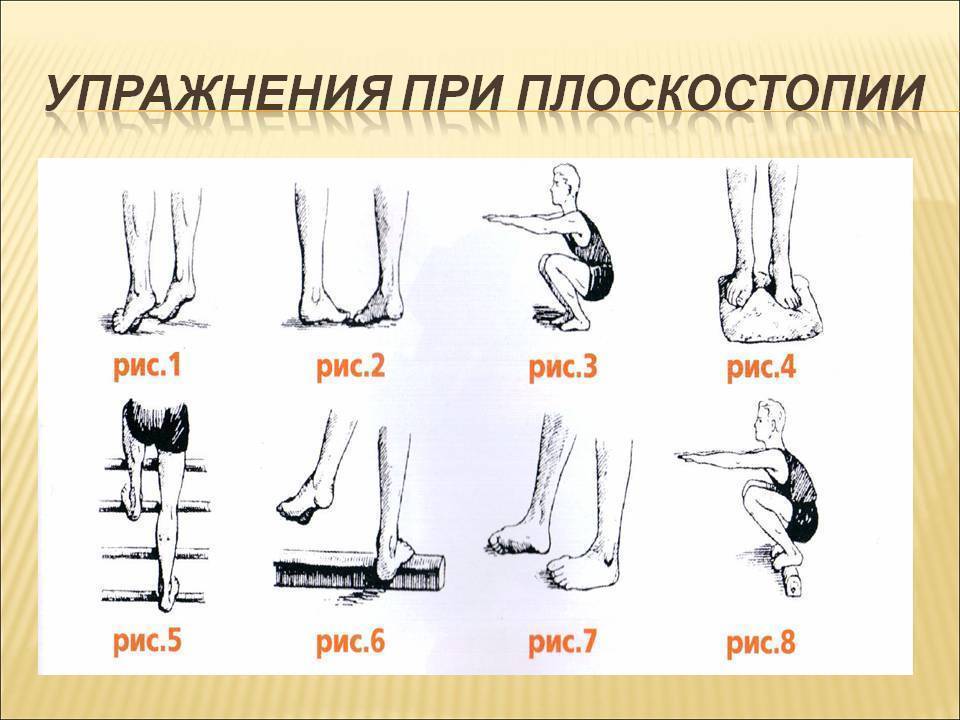
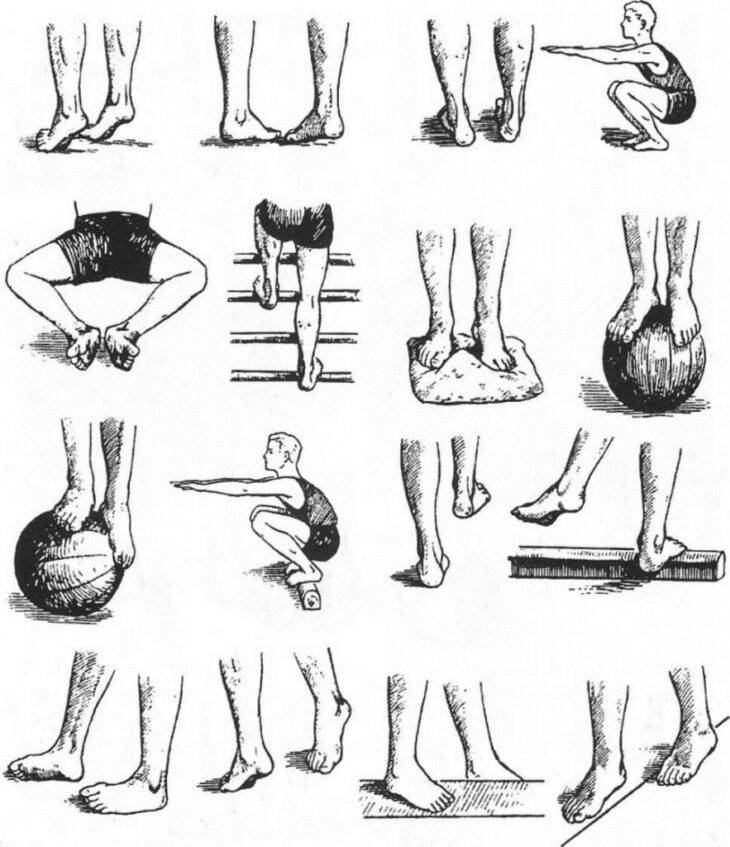
Доктор Комаровский советует заниматься дома, на траве, мелкой гальке босиком. Из легких упражнений можно выбрать:
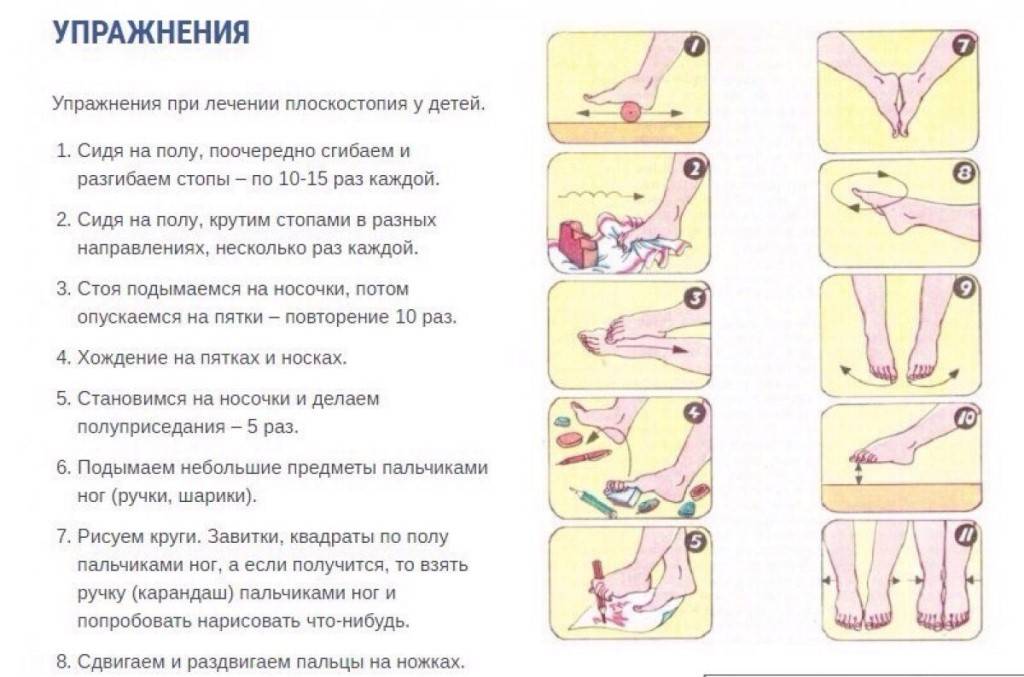
- хождение по узкой дорожке (невысокому бревну);
- попеременное хождение с упором на внутреннюю и наружную часть стопы, пятки;
- прыжки на носочках;
- ходьбу по ребристым коврикам;
- сидя или стоя собирание пальцами ног мелких предметов.
Более сложные упражнения хорошо выполняют старшие дети:
- сидение «по-турецки» с ровной спиной;
- закидывание одной ноги, согнутой в колене, на бедро другой с разворотом стопы к себе;
- чередование приседаний и подъемов на носки (присед выполнять прижатыми к полу пятками).
Рефлекторные ванночки
Рефлекторное воздействие на зону ступней оказывает не только массаж, но и ванночки для ног. Чтобы усилить кровообращение, рекомендуется выполнять следующие условия:
- делать ванны перед сном;
- температура должна быть в пределах 40°C;
- ноги погружать в тазик с водой до уровня щиколоток;
- длительность процедуры – 15–30 минут.
Правильная обувь
Ортопедическая обувь помогает исправить некоторые нарушения строения стопы ребенка. Но следует помнить, что влияние обуви должно сочетаться с комплексом других мер. В любых удобных условиях доктор Комаровский советует дать возможность малышу ходить босиком.

В правильной обуви ребенок способен активно двигаться, что предупреждает приобретенное искривление стоп. Врач-ортопед посоветует нужную форму и размер стелек, чтобы стопа не заваливалась внутрь. Ботинки должны иметь твердые боковинки и фиксатор для пятки.
Степени развития
Различают 4 степени тяжести искривления суставов на нижних конечностях при плосковальгусной деформации ног:
- 1 степень. Величина угла искривления ступни не больше 15°.
- 2 степень. Размер угла отклонения от физиологической оси составляет 15-20°.
- 3 степень. Угол составляет от 20° до 30°.
- 4 степень. Стопа отклонена больше, чем на 30°.
Гимнастика, назначаемая при плосковальгусной стопе у детей, наиболее действенна в случае 1 или 2 степени патологии. Менее эффективна лечебная гимнастика для стоп при 3 степени их вальгусной деформации. 4 степень крайне плохо поддается коррекции с помощью физкультуры и других консервативных методов терапии вальгуса, лечение чаще всего хирургическое.