Варианты вакцин
Коклюшная вакцина выпускается, как правило, в комбинации с дифтерийным и столбнячными анатоксинами (АКДС). Вакцина отечественного производства содержит более реактогенный, но при этом и более иммуногенный цельноклеточный коклюшный компонент. Кроме того, выпускаются комбинированные препараты «Бубо-М», «Бубо-Кок» и «АКДС-ГепВ» отечественного производства, а также импортные вакцины “Пентаксим”, «Инфанрикс Пента”, “Инфанрикс Гекса”, “Тетраксим”, “Инфанрикс”. Импортные вакцины АаКДС (Адсорбированные ацеллюлярные Коклюшно-Дифтерийно-Столбнячные вакцины) содержат бесклеточный коклюшный компонент, который переносится лучше цельноклеточного, но при этом обладает более низкой иммуногенностью. Импортные вакцины, а также, например, вакцина «БУБО-кок» часто комбинируются с вакцинами против гепатита В, полиомиелита (инактивированными) и гемофильной инфекции типа b.
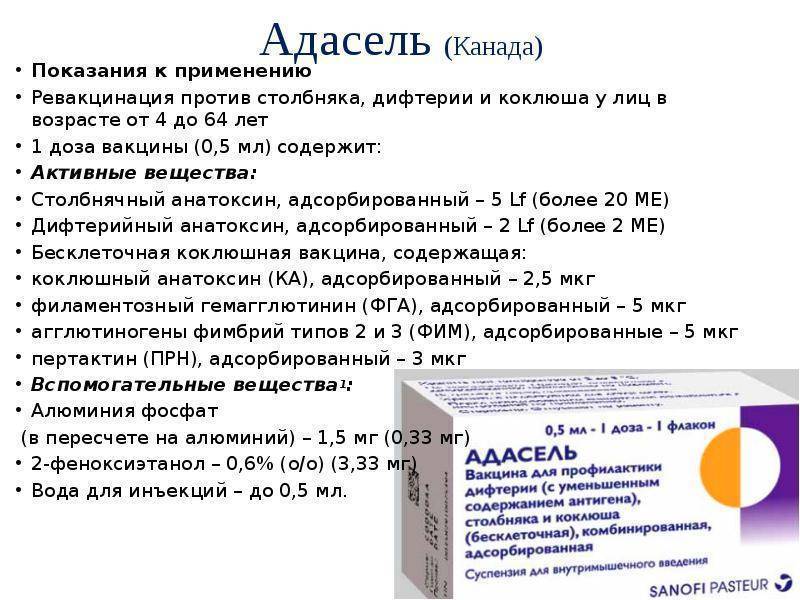
Для возрастных ревакцинаций против коклюша детей старше 6 лет и взрослых, как правило, применяются комбинированные вакцины с беcклеточным коклюшным компонентом, в состав которых также входят дифтерийный анатоксин в уменьшенном содержании и столбнячный анатоксин (вакцина Адасель).
Уход за ребенком после прививки
Несмотря на желание сразу после прививки уйти с плачущим чадом домой, делать этого нельзя. Редко, но бывают такие реакции на вакцины, как отек Квинке и анафилактический шок, поэтому в течение получаса оставайтесь в поликлинике или рядом с ней.
Придя домой, внимательно наблюдайте за ребенком. Болезненность в месте укола и небольшая хромота – нормальная реакция на эту прививку. Заранее подумайте о спокойных развлечениях: запаситесь добрыми, не возбуждающими мультиками, книжками, настольными играми-ходилками. Если малыш еще не ходит, оденьте его посвободнее, чтобы одежда на натирала место укола, а если дома тепло, вовсе не надевайте ничего на ножки.
Два дня после процедуры соблюдайте диету: не вводите новые продукты, давайте пищи столько, сколько малыш хочет, не перекармливайте. Витамин D можно снова давать спустя 2–3 дня, все это время продолжайте прием кальция. Поите ребенка почаще небольшими порциями.
В день прививки воздержитесь от купания. При отсутствии осложнений на следующий день купать можно, не прикасаясь к месту укола
Вытирайте осторожно, промокая влагу полотенцем
Не перегревайте ребенка, старайтесь обеспечить ему приток свежего прохладного воздуха при влажности 50–70%. Если нет жара, гуляйте – это будет только на пользу.
Противопоказания к АКДС — абсолютные и относительные
Перед тем, как соглашаться на вакцинацию, следует удостовериться в отсутствии противопоказаний. Особенно это касается маленьких детей. Родители должны узнать, когда прививку делать можно, а в каких случаях ее делать запрещено.
К первым относят наличие:
- афебрильные судороги в анамнезе;
- прогрессирующие заболевания ЦНС;
- выраженные реакции на предыдущую вакцинацию АКДС: температура выше 40С в первые 2 суток после вакцинации, отек или покраснение в месте укола более 8см.
Когда имеются перечисленные состояния, АКДС вводить вообще не будут. Если одно из абсолютных противопоказаний проигнорировать, пациенту грозит серьезное осложнение.
Прививка делается позже тем, кто страдает от:
- острых заболеваний;
- обострившихся хронических заболеваний.
Когда прививать?
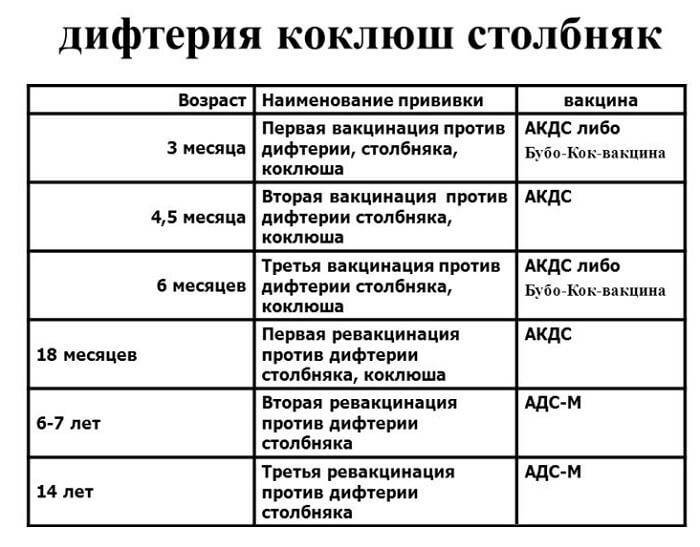
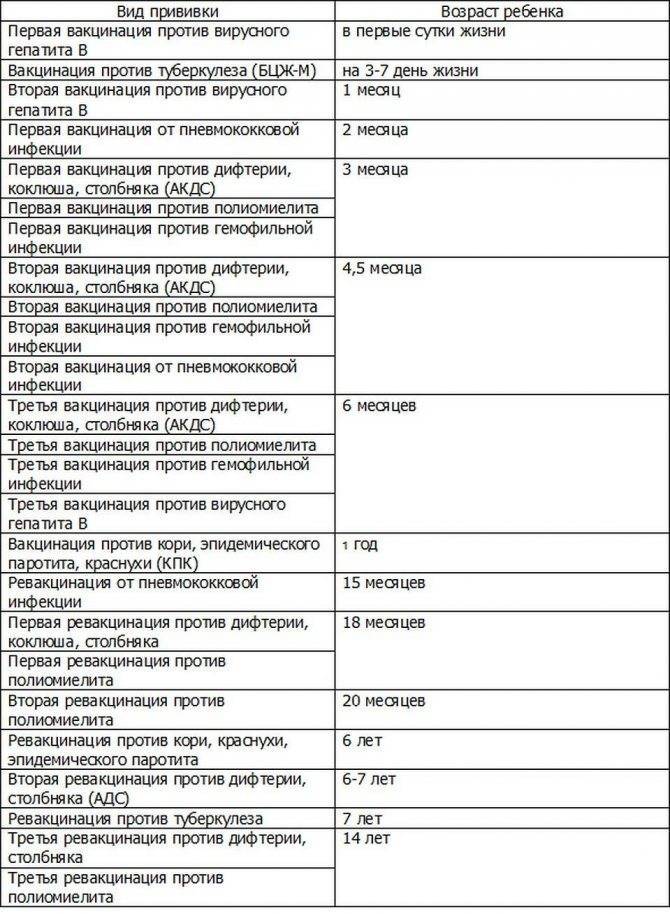
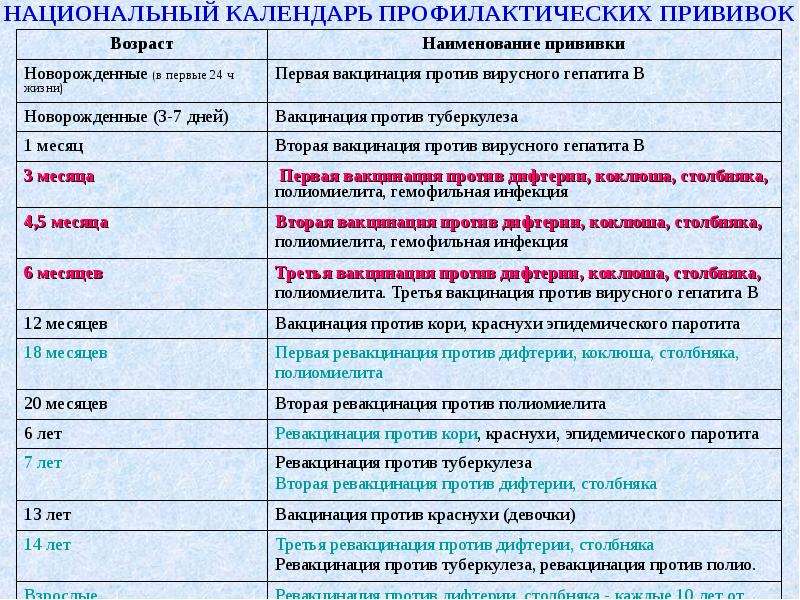
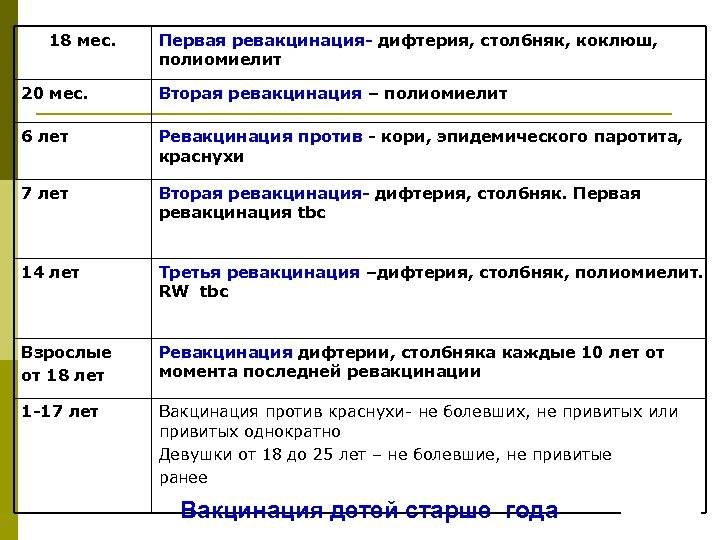
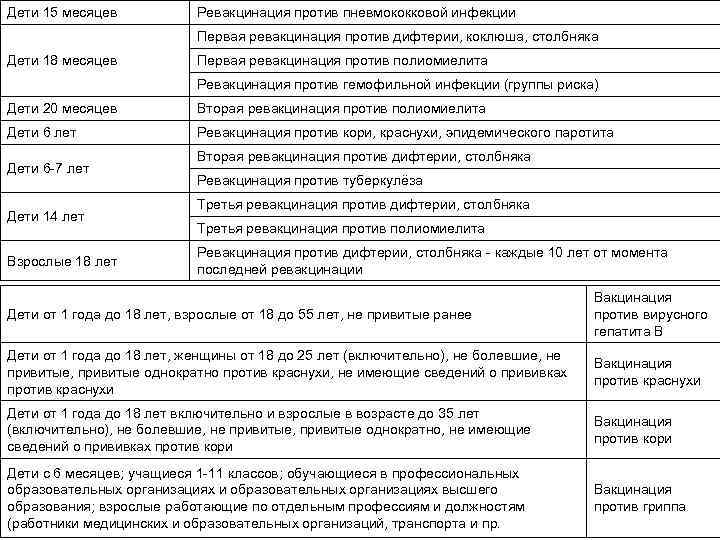
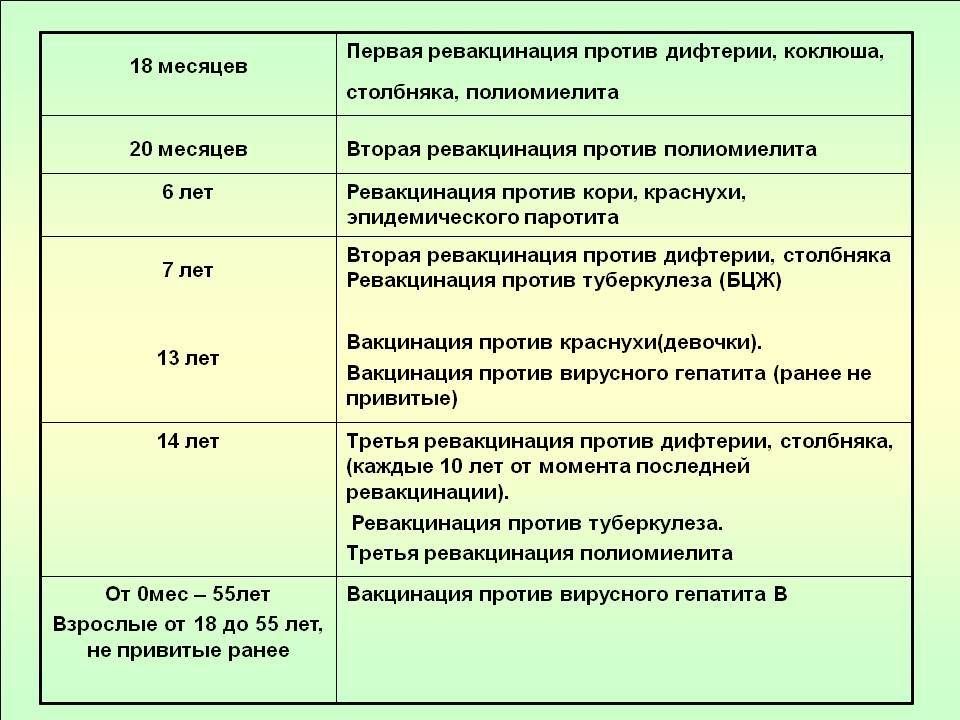
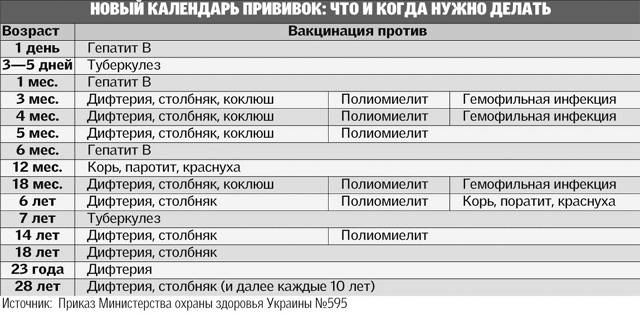
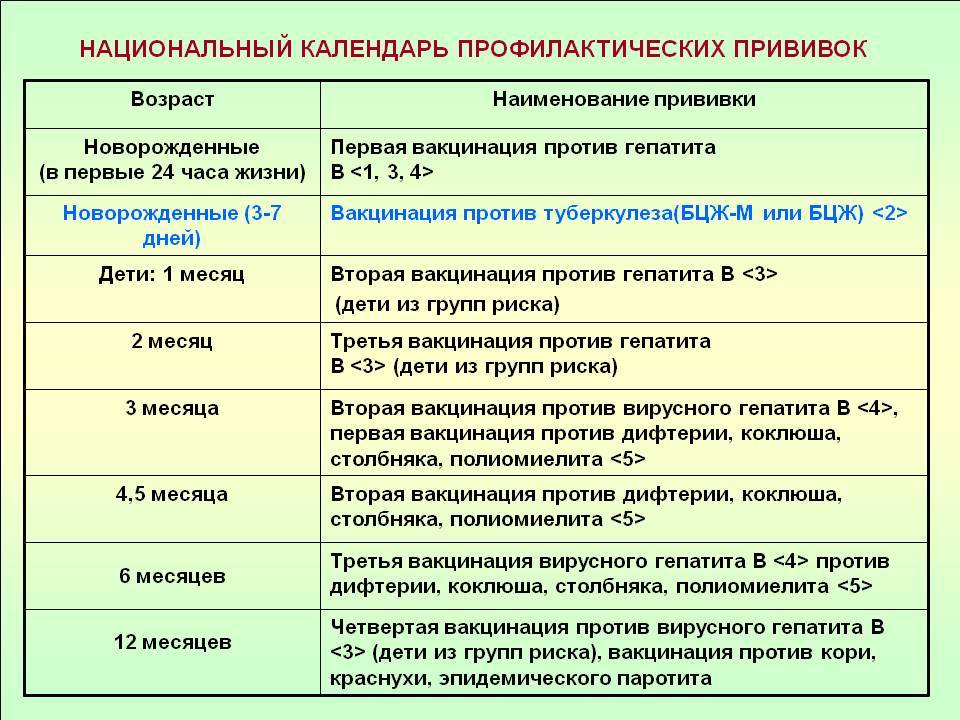
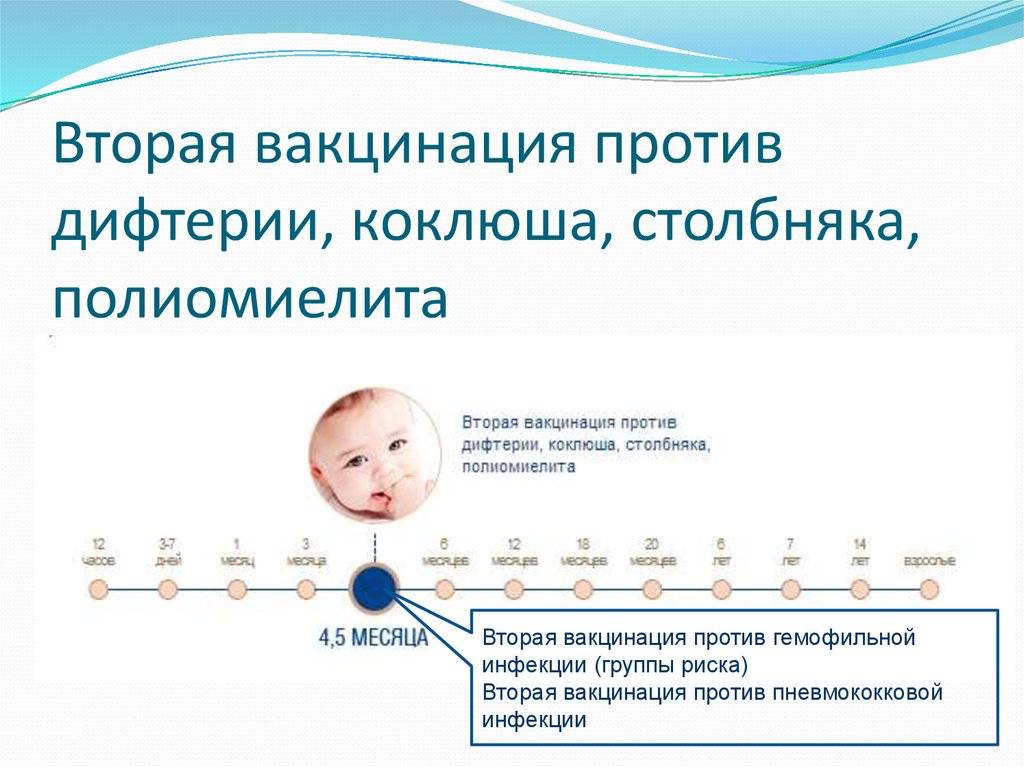
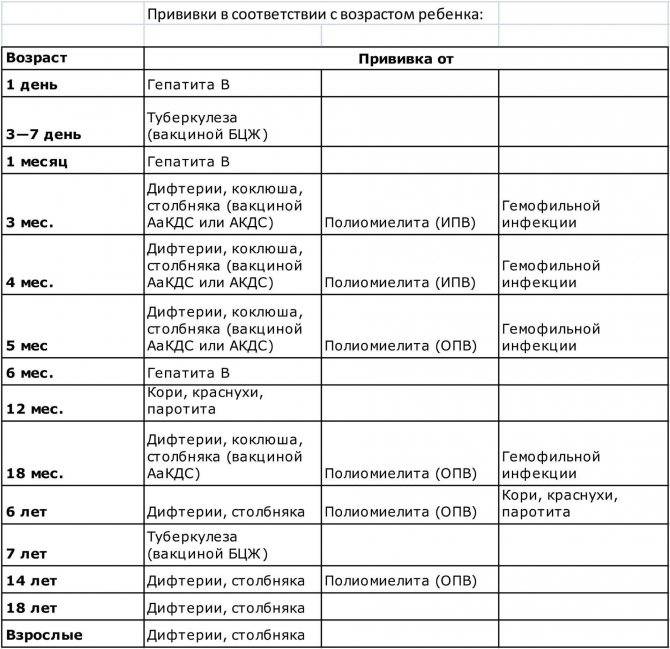
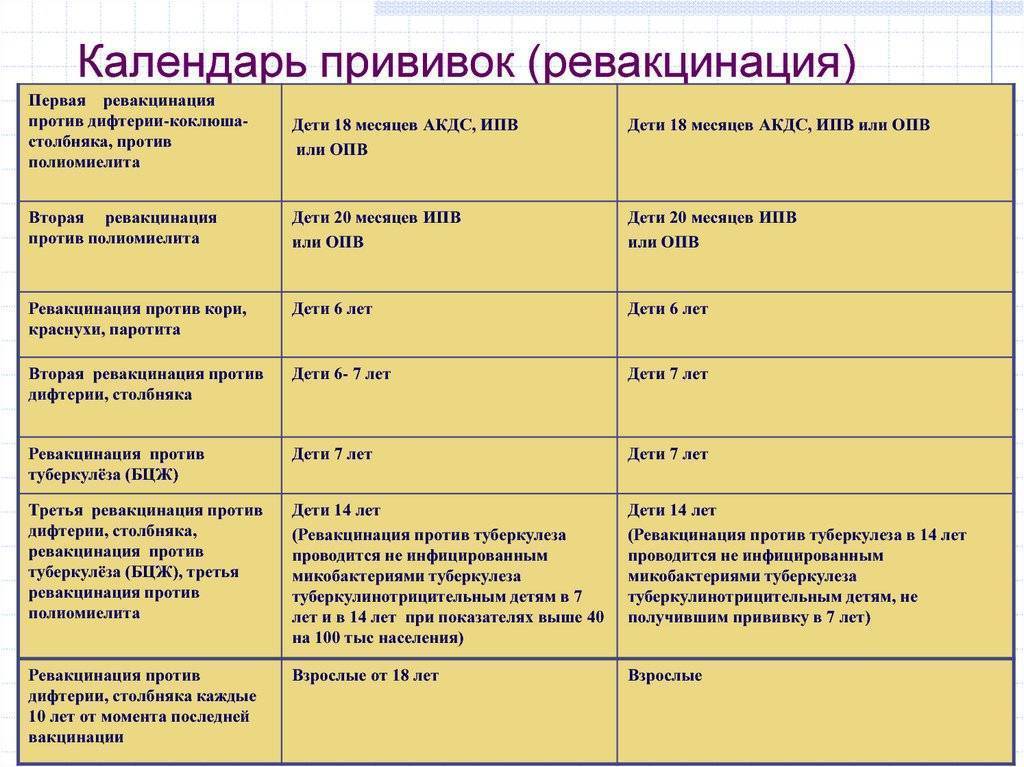
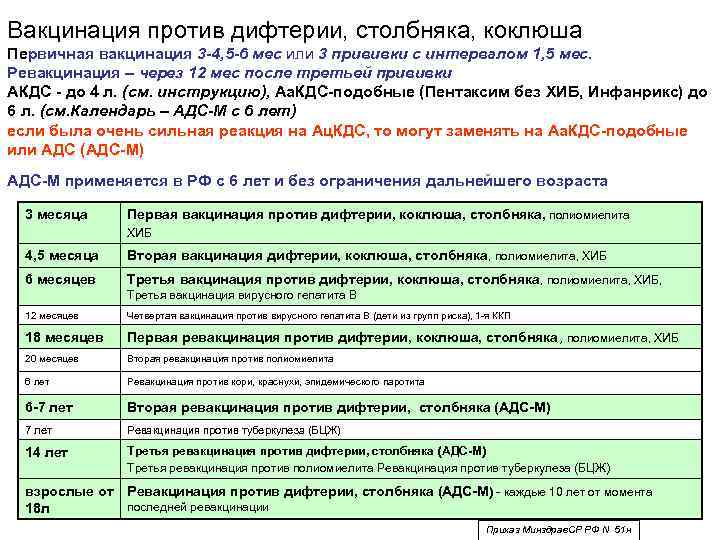
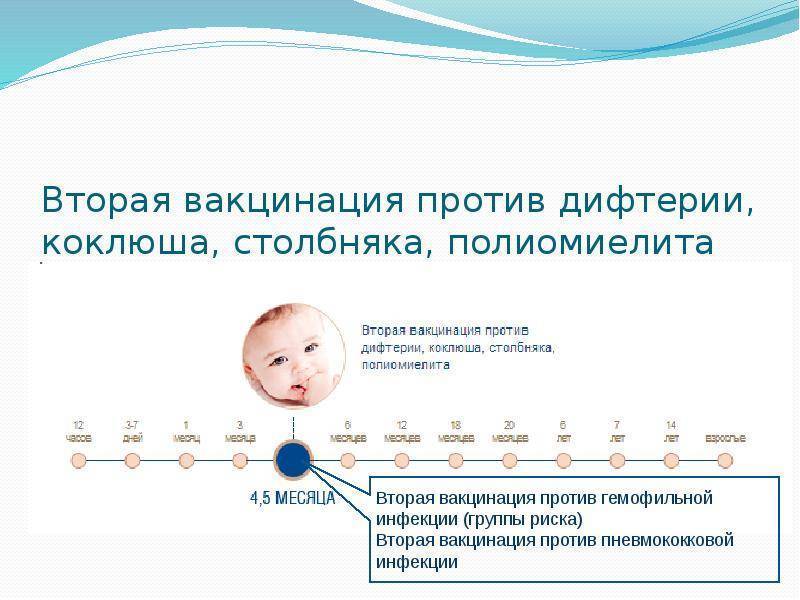
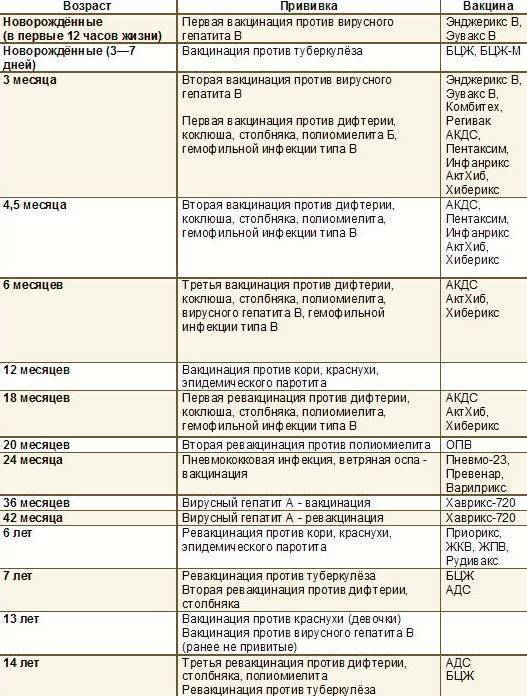
С 3 месяцев. Вакцинация проводится троекратно с интервалом 45 дней и однократной ревакцинацией через 12 месяцев после 3-й прививки, т.е. в 18 месяцев жизни.
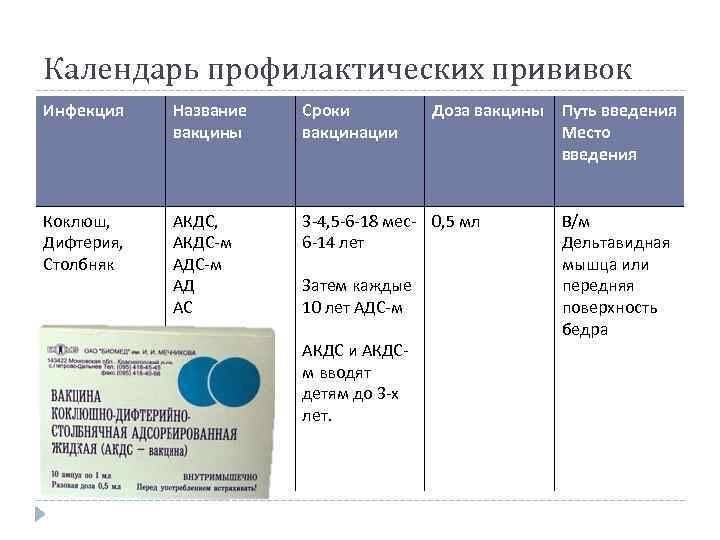
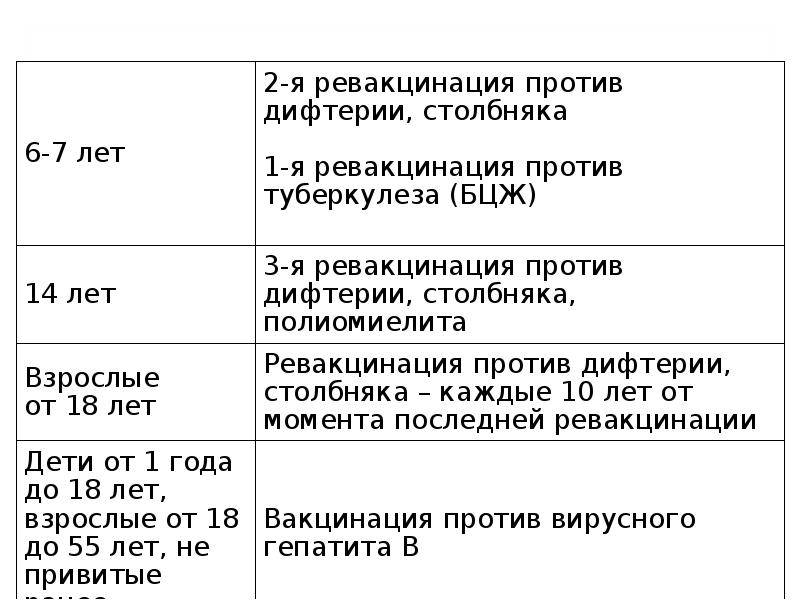
Оптимальной стратегией контроля коклюшной инфекции является максимальный своевременный охват профилактическими прививками детей первых двух лет жизни в сроки, рекомендованные национальным календарём профилактических прививок (в 3-4,5-6-18 мес.); догоняющая иммунизация детей, не привитых своевременно; проведение возрастных ревакцинаций против коклюша детей в 6-7 лет, 14 лет, подростков и взрослых с 18 лет каждые 10 лет с момента последней ревакцинации.
Виды вакцин
Сегодня в РФ разрешено применение четырёх видов вакцин против столбняка, дифтерии и коклюша:
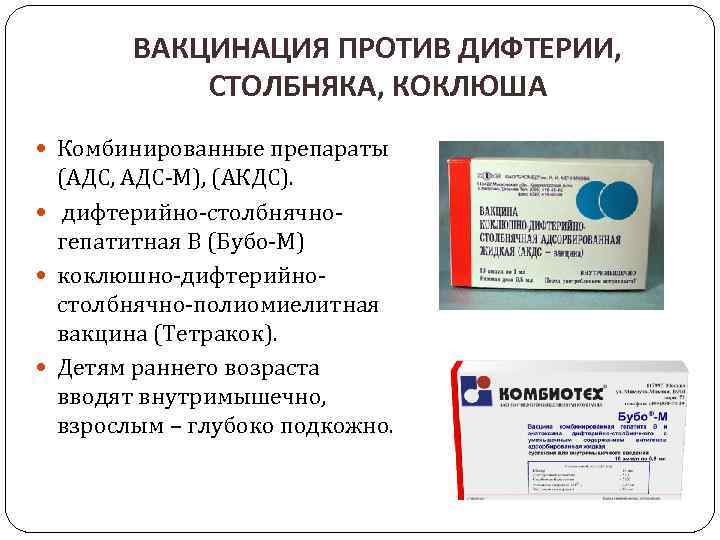
- АКДС («Тетракок») – российского производства. Она предоставляется всем бесплатно. В её состав входят убитые коклюшные микробы и анатоксины столбняка и дифтерии. Наиболее реактогенным компонентом АКДС, который и является главной причиной побочных эффектов и реакций, является инактивированная коклюшная палочка.
- «Инфанрикс» — производитель «GlaxoSmithKline». В его состав вместо убитых коклюшных бактерий входят коклюшные анатоксины. По этой причине он легче переносится и вызывает меньше осложнений и реакций.
- «Инфанрикс ГЕКСА» — комбинированная вакцина той же фирмы, дополнительно защищающая и от гепатита B, полиомиелита и инфекции, вызванной гемофильной палочкой (Haemophilus influenzae типа b).
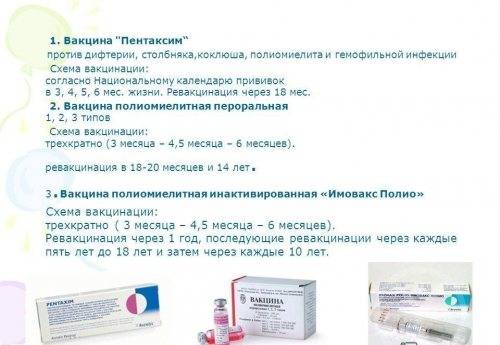
- «Пентаксим» — производитель «Sanofi Pasteur S.A.» (Франция). Кроме дифтерии, коклюша и столбняка содержит защиту от полиомиелита и гемофильной инфекции.
Препараты для вакцинации
Самым популярным препаратом был и остается АКДС. Вакцина поставляется в государственные учреждения и вакцинация ею проводится бесплатно. Анатоксин содержит инактивированный вирус возбудителей. То есть это означает, что вакцина от дифтерии, столбняка и коклюша не содержит в составе живых вирусов и безвредна для членов семьи.
Если при первой вакцинации у прививаемого отмечаются тяжелые побочные явления, то вакцину от дифтерии и коклюша можно заменить на более щадящий препарат АДС-м. Он содержит в составе бактерии дифтерии.Состав препаратов примерно одинаков, только доза антивируса уменьшена.
Также есть несколько препаратов импортного производства. Вакцинация от коклюша и дифтерии импортным препаратом позволяет минимизировать побочные явления и сократить поствакцинальный период.
Прививки от ротавирусной инфекции
Еще одним преимуществом является наличие в составе кроме штаммов дифтерии и коклюша еще и антигены против других инфекций. Например:
- Инфанрикс;
- Пентаксим;
- Тетраксим;
- Инфанрикс Гекса;
- Инфанрикс ИПВ.
Самыми популярными считаются Пентаксим и Инфанрикс. Пентаксим применим для защиты от коклюша, дифтерии, полиомиелита, гемофильной инфекции. Единственным отличием Инфанрикс считается отсутствие в составе антивируса от полиомиелита.
Как вводится АДС-М вакцина?
Прививка от дифтерии и столбняка проводится в манипуляционном кабинете клиники МЕДИКОМ (г. Киев) в стерильных и комфортных условиях. АДС-М вакцина вводится внутримышечно в ягодицу, бедро или в подлопаточную область. В день проведения процедуры ребенка (взрослого) осматривает педиатр и терапевт клиники. При необходимости приглашаются врачи более узкой специализации — аллерголог и иммунолог.
После вакцинации иммунитет некоторое время ослаблен и, чтобы избежать реакции на прививку, врачи не рекомендуют купаться до 3 дней.
Анатоксин дифтерийно-столбнячный — один из самых слабореактогенных препаратов. Однако у людей с повышенной чувствительностью могут наблюдаться незначительные реакции на его введение.
Прививку АДС можно совмещать с прививкой от полиомиелита.
Показания к прививке АДС
Прививка от дифтерии и столбняка проводится детям, подросткам и взрослым.
Кому показана вакцинопрофилактика дифтерии и столбняка:
- детям в возрасте старше 3 лет;
- обязательно проводится прививка от дифтерии в эпидзонах;
- детям, у которых наблюдались осложнения после вакцинации АКДС;
- при плановой ревакцинации АДС в 6, 16 лет и в последующие годы через каждые 10 лет;
- детям, в анамнезе которых есть коклюш (прививка проводится вместо АКДС в любом возрасте);
- взрослым, у которых не сохранилась информация о прививке против столбняка и/ или прививке от дифтерии;
- должны быть вакцинированы АДС люди, принадлежащие к таким профессиям как: работники образования, медицины, торговли, производства продуктов питания и др.
Если ребенок не был привит до 7 лет, то вакцинация проводится дважды с интервалом в 30-45 дней
Очень важно придерживаться именно этого периода. Первая ревакцинация АДС показана через 9-12 месяцев, вторая – через 5 лет
Вакцинацию не привитых ранее взрослых проводят АДС-М – анатоксином с интервалом в 1 месяц и с последующей ревакцинацией через 6-9 месяцев.
В каком возрасте делать прививку АКДС
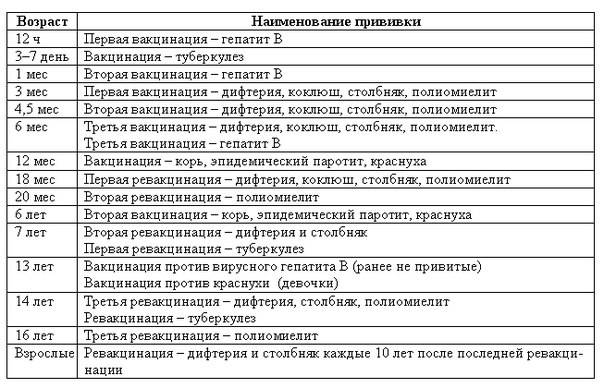
Прививка от дифтерии, коклюша и столбняка внесена в общепринятый график прививок. Всего в курс инъекций входит 4 дозы. Первая иммунизация ребенка проводится в 90 дней, последняя в полтора года. Схема прививания 3-4,5-6-18 месяцев.
Если нет возможности придерживаться графика или срок вакцинации от столбняка, коклюша и дифтерии пропущен несколько месяцев назад, то следует поставить прививку в день обращения, а потом по принятой схеме.
Последующие инъекции делают в более зрелом возрасте, а точнее в 7 и 14 лет. Эффекта от полноценного курса хватит на срок до 10 лет, поэтому врачи советуют каждые 10 лет проводить ревакцинацию.
Ревакцинацию можно проводить от двух инфекций — столбнячной и дифтерийной. А вот защиты от коклюша будет вполне достаточно без ревакцинации каждые десять лет. Зачастую АКДС совмещают с прививкой полиомиелита.
Например, есть препарат «Пентаксим». Он способен защитить против СДК, полиомиелитной составляющей.
Противопоказания
Поводов для медотвода к вакцинации против гриппа сравнительно немного. Одно из главных противопоказаний – наличие аллергии на белок куриных яиц. При этом все больше исследований говорят о том, что противогриппозные вакцины, полученные с использованием куриных эмбрионов, проходят достаточную очистку от посторонних белков и полностью безопасны. Не стоит забывать, что есть вакцины на клеточных культурах и рекомбинантные вакцины, которыми можно прививать даже аллергиков.
Прививку от гриппа не рекомендуется делать в следующих случаях:
- при наличии хронических очагов инфекции – они ослабляют естественный иммунитет;
- при повышенной температуре;
- во время острых инфекционных или простудных болезней;
- в период обострения хронических заболеваний;
- при наличии негативной реакции на предыдущую дозу вакцины;
- при наличии заболеваний нервной или сердечно-сосудистой систем.
Беременность не является противопоказанием для вакцинации от гриппа. Более того, ВОЗ рекомендует беременным женщинам делать прививку против гриппа, поскольку именно в период вынашивания ребенка организм наиболее подвержен опасности заражения. Здесь следует сделать оговорку: вакцинацию не рекомендуют проводить в первые три месяца беременности, оптимальным сроком считается начало второго триместра. Предпочтение отдается инактивированным вакцинам.
Поcтвакцинальные реакции
Если прививки проводятся вакцинами АКДС, то следует помнить, сто что эти вакцины являются наиболее реактогенными, “тяжелыми” вакцинными препаратами. В среднем нежелательные явления встречаются у трети привитых. Они проявляются умеренным повышением температуры тела, легким недомоганием в течение суток после вакцинации. Как правило, все поствакцинальные реакции на АКДС-вакцины развиваются не позднее 72 часов после прививки и длятся не более 48 часов. Бесклеточные вакцины считаются менее реактогенными
Наиболее характерными для бесклеточных вакцин можно назвать низкую частоту температурных реакций, местных реакций в месте введения и, что наиболее важно, частоты развития поствакцинальных осложнений
Побочные реакции
После введения адсорбированных препаратов (внутримышечно или подкожно) на месте инъекции может некоторое время сохраняться небольшое уплотнение, которое не опасно для организма.
Прививки АКДС являются наиболее реактогенными, «тяжелыми» вакцинами детского возраста. В среднем побочные реакции встречаются у трети привитых, причем не на каждую прививку. Пик частоты реакций отмечается, как правило, на третье и четвертое введения вакцины, что совпадает с пиковыми показателями выработки иммунитета. Они проявляются умеренным повышением температуры тела, легким недомоганием в течение суток после вакцинации. Возможны также покраснение, припухание, болезненность в месте инъекции, редко бывают быстропроходящие эфемерные высыпания. Реакции в месте введения прививки от дифтерии в целом отмечаются у 15-25% привитых: покраснение (1-2%) и отечность (1-2%), вызванные иммунным воспалением в месте введения вакцины и действием адъюванта. Боль в месте укола (вероятность около 15%, проявляется тем, что при движениях ребенок «бережет» ножку и плачет) также является следствием воспалительной реакции.
Общие реакции на прививку от дифтерии в среднем отмечаются у 20% привитых: повышение температуры тела (до 30%), прочие (беспокойство или, наоборот, заторможенность, рвота, понос, нарушения аппетита). Как правило, все побочные реакции на АКДС-вакцины развиваются не позднее 24 (72) часов после прививки, длятся не более 24 (48) часов и не требуют лечения.
А у меня вопрос…
У каждого, кто планирует вакцинацию, возникает множество вопросов. Андрей Беседин отвечает на самые распространенные из них.
Можно ли сразу сделать несколько прививок?
Да. Большинство вакцин можно вводить одновременно (после консультации с врачом), и это не повлияет на их эффективность. Однако препараты должны вводиться в разные участки тела пациента.
Безопасна ли вакцинация?
В большинстве случаев — да. Обычно у здоровых людей вакцины вызывают лишь незначительные побочные эффекты (повышение температуры, легкое недомогание). Однако до конца исключить риск осложнений нельзя — заранее обсудите возможные реакции организма с врачом. Но гораздо больше рискуют те, кто сознательно отказывается от прививки без веских на то причин.
Когда можно делать прививки?
Некоторые — перед началом сезона заболеваемости. Например, от гриппа лучше привиться в конце лета — начале осени. Прививки от многих других заболеваний можно делать в любое время года.
А когда вакцинацию нужно отложить?
Если у вас лихорадка или, например, первый день ОРВИ, идти на вакцинацию не стоит. Но это не касается экстренной вакцинации. После укуса животного прививку от бешенства делают в любом случае.
Что делать, если пропустил одну из прививок?
Необходимо приложить все усилия для соблюдения рекомендованного графика. Но если вы пропустили прививку, нет необходимости начинать всю схему сначала. Можно сделать прививку сразу, как только у вас появилась возможность, а потом вернуться к первоначальному плану.
Зачем нужны прививки?
В 2019 году Всемирная организация здравоохранения объявила отказ от вакцинации одной из главных угроз человечеству []. По мнению ВОЗ, вакцины — наиболее эффективное и безопасное средство профилактики действительно опасных инфекций, предупреждающее потенциально смертельные заболевания. После прививки иммунитет вырабатывается почти всегда. К тому же цена формирования естественного иммунитета слишком высока — например, корь может осложниться развитием энцефалита [], а гепатит B — привести к циррозу печени и впоследствии к развитию злокачественной опухоли (первичной гепатокарциномы) [].
Ученые доказали, что со времен появления вакцинации такие заболевания, как натуральная оспа, полиомиелит и столбняк, исчезли полностью или наблюдаются очень редко []. Случаи кори и дифтерии были снижены на 99,9%.
Противодействие вакцинации может привести к тому, что многие опасные инфекции не только появятся снова, но и быстро распространятся среди населения планеты. Например, корь, эпидемический паротит (свинка) и краснуха распространяются мгновенно, в случае если привито менее 90% людей. Вакцинация — это не только защита своего здоровья, но и ответственность за здоровье общества.
Подготовка к прививке, побочные явления
Прививка против коклюша, дифтерии и столбняка относится к реактогенным, то есть постпрививочный период сопровождается побочными явлениями. Поэтому перед вакцинацией следует подготовиться, пройти обследование и придерживаться некоторых мер:
- При наличии аллергии следует принимать антигистаминные препараты. Например, супрастин. Также следует принимать препараты в день прививки и после нее — в течении двух дней.
- При необходимости можно использовать НПВС. Они помогут справиться с повышенной температурой, улучшат физическое состояние, создадут обезболивающий эффект.
Как правило, первые побочные явления наступают уже в первые сутки после введения прививки против столбняка, дифтерии и коклюша.
Не следует купать ребенка; вводить в пищу новые продукты, овощи или фрукты. Надо давать пить побольше чистой воды и ограничить прогулки, посещение многолюдных мест.
Самыми опасными считаются первые две прививки от столбняка, дифтерии и коклюша, а вот ревакцинация проходит без особого проявления побочек. При возможных аллергических реакциях при повторных введениях препарата лучше использовать более щадящий состав — АДС-м.
Когда делать прививку от столбняка: график, противопоказания
Единственным действенным методом не заболеть является профилактическая прививка от столбняка, проводимая в соответствии с календарем профилактических прививок.
Когда проводить вакцинирование и сколько действует прививка от столбняка? Детям впервые в плановом порядке проводится с 2-х месячного возраста, затем в 4 и 6 месяцев. Ревакцинация в 6 и 16 лет. Далее вакцина от столбняка вводится каждые 10 лет для всего взрослого населения.
Для профилактики болезни, как правило, используются комплексные, комбинированные вакцины от столбняка:
- АКДС – адсорбированная коклюшно-дифтерийно-столбнячная вакцина (включает в себя также компоненты для защиты от дифтерии и коклюша).
- АДС – адсорбированная дифтерийно-столбнячная вакцина от столбняка и дифтерии.
- АДС-М – прививка от столбняка с уменьшенным количеством анатоксина.
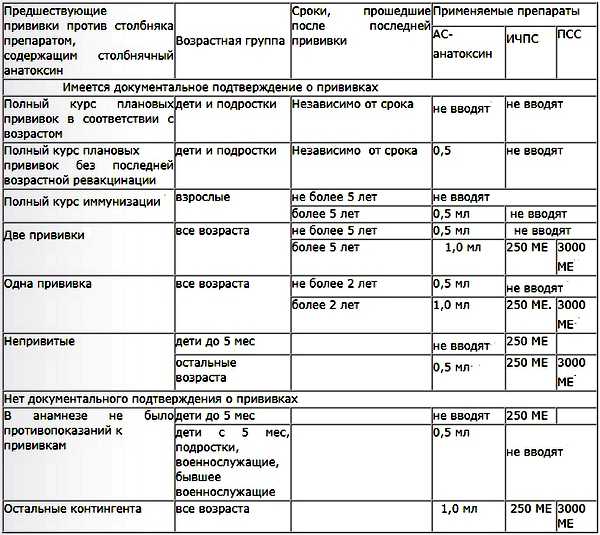
- АС – столбнячный анатоксин. Данная прививка от столбняка используется экстренно, в ситуации, когда человек, например, получил колото-резаную травму.
Нельзя делать прививку от столбняка при любых острых и обострении хронических заболеваний, аллергии на вакцину или ее компоненты, иммунодефиците.
Прививка от столбняка – реакция и побочные эффекты могут быть следующими:
- тошнота, рвота;
- нарушение ритма сердца, учащение пульса;
- резкая потеря веса;
- сухой кашель, насморк;
- дискомфорт в желудке;
- головокружение;
- лихорадочное состояние.

Что важно знать о вакцинах
- Вакцинация спасает по меньшей мере 3 млн жизней каждый год.
- У вакцинации есть срок давности: с возрастом поствакцинальный иммунитет снижается, а значит, вакцины важны не только для детей, но и для взрослых.
- Вакцинация — наиболее эффективный способ защититься от инфекций, она может предупредить опасные и зачастую потенциально смертельные заболевания.
- Многие прививки включены в национальный календарь, при этом сроки проведения вакцинации и используемые вакцины отличаются у детей и взрослых [].
- Большую часть прививок в РФ делают бесплатно.
- Вакцинация не связана с развитием аутизма, рассеянного склероза, сахарного диабета, эпилепсии, аутоиммунных заболеваний.
- Массовый отказ от вакцинации незамедлительно приводит к вспышкам инфекций, которые остались, казалось бы, в прошлом.
- Вакцинация особенно необходима людям с хроническими заболеваниями всех органов и систем, относящимся к группе высокого риска по тяжелому течению инфекционных болезней.
- Беременность является показанием к вакцинации против гриппа и коклюша как с целью защиты самих беременных, так и с целью защиты ребенка — внутриутробно и в первые шесть месяцев после рождения.
- При нарушении сроков иммунизации нет необходимости начинать все заново: большинство схем вакцинации допускают отклонения от графика, нужно просто продолжать прививки даже после перерыва.
Действие прививки
Вводится вакцина от столбняка, дифтерии и коклюша только внутримышечно в объёме 0,5 мл. В результате попадание в организм убитых микроорганизмов (коклюшных бактерий) и анатоксинов (от столбняка и дифтерии) иммунная система ребёнка вырабатывает защитные факторы (антитела и антитоксины). При попадании в последующем возбудителя любой из этих трёх болезней, уже имеющиеся и циркулирующие в кровеносном русле антитела атакуют его и предотвратят развитие болезни. Но надо понимать, что 100% гарантии ни одна вакцина не даёт. Вероятность развития болезни всё-таки существует, если, например, возбудитель окажется слишком многочисленным или агрессивным, но заболевание после прививки всегда протекает в более лёгкой форме и с минимальной вероятностью осложнений.
У многих возникает логических вопрос, зачем прививать ребёнка сразу против трёх серьёзных инфекций? Не слишком ли большая нагрузка на маленький организм?
информацияЭто не минус комплексных вакцин, а наоборот их преимущество. Один укол вызывает формирование иммунитета сразу к трем болезням при одновременном снижении во много раз антигенной нагрузки.
Риск развития осложнений после вакцинацией и риск после соответствующих инфекций
| Вакцина | Поствакцинальные осложнениячисло случаев/число вакцинированных | Вероятность осложнений в случае заболевания непривитых |
| Корь-паротит-краснуха | Тромбоцитопения 1/40000 | до 1/300 |
| Асептический (паротитный) менингит (штамм Jeryl Lynn)меньше 1/100000 | до 1/300 | |
| Корь | Тромбоцитопения 1/40000 | до 1/300 |
| Энцефалопатия 1/100000 | до 1/300 | |
| смертельный исход до 1/500 | ||
| Коклюш-дифтерия-столбняк | Энцефалопатия до 1/300000 | до 1/1200 |
| Коклюш смертельный исход 1/800 | ||
| Дифтерия смертельный исход 1/20 | ||
| Столбняк смертельный исход 1/5 | ||
| Вирус папилломы | Тяжёлая аллергическая реакция 1/500000 | Рак шейки матки до 1/4000 |
| Гепатит В | Тяжёлая аллергическая реакция1/600000 | Риск заражения до 1/700 |
| Туберкулёз | Диссеминированная БЦЖ-инфекция до 1/300000 | Риск заболеть до 1/500 |
| БЦЖ-остеит до 1/100 000 | ||
| Полиомиелит | Вакциноассоциированный вялый паралич до 1/160000 | Паралич до 1/100 |
Принципы и цели вакцинации
Основной целью вакцинации против коклюша является снижение риска возникновения острого коклюша в грудном возрасте
Важно отметить, что дети в возрастной группе от 7 до 14 лет занимают лидирующее место в структуре заболевших за счет ослабления поствакцинального иммунитета как раз к возрасту 6–7 лет. У детей школьного возраста и взрослых коклюш также может протекать весьма тяжело, поэтому, для продления иммунитета, возможно проведение возрастных ревакцинаций в более старших возрастах
Более того, именно дети школьного возраста, а также родители являются одними из основных источников инфекции для не привитых детей первых месяцев жизни, у которых коклюш протекает особенно тяжело.
Как работают вакцины?
Вакцины учат иммунную систему создавать антитела, которые защищают от наиболее опасных инфекций []. Организму намного безопаснее получить дополнительную помощь от прививки, чем самому болеть и вырабатывать иммунитет к каждой из инфекций. Когда иммунная система знает, как бороться с болезнью, она может защищать его в течение многих лет.
Первые прививки детям делают сразу после рождения. По мнению педиатров [], лучший способ защитить ребенка от потенциально смертельных инфекций — это вакцинировать его согласно календарю. Заболевания, предупреждаемые с помощью вакцин, не исчезли и могут вернуться в любой момент, если перестать массово прививать детей [].