Что вызывает паховые грыжи?
Причина паховых грыж зависит от типа паховой грыжи.
Косые паховые грыжи. Дефект в брюшной стенке, который присутствует при рождении, вызывает косую паховую грыжу.
Во время развития плода в утробе матери образуется слизистая оболочка брюшной полости, которая распространяется в паховый канал. У мужчин семенной канатик и яички спускаются изнутри брюшной полости и через брюшную оболочку к мошонке через паховый канал. Затем слизистая оболочка живота обычно закрывается от входа в паховый канал за несколько недель до или после рождения. У женщин яичники не выпадают изнутри брюшной полости, а слизистая оболочка брюшной полости обычно закрывается за пару месяцев до рождения.
Иногда слизистая оболочка живота не закрывается должным образом, оставляя отверстие в брюшной стенке в верхней части пахового канала. Через это отверстие жир или часть тонкой кишки могут попасть в паховый канал, вызывая грыжу. У женщин яичники также могут скользить в паховый канал и вызывать грыжу.
Косые грыжи являются наиболее распространенным типом паховой грыжи. Косые паховые грыжи могут появляться у 2-3% детей мужского пола; однако они гораздо реже встречаются у девочек, встречаясь менее чем у 1 процента.
Прямые паховые грыжи. Прямые паховые грыжи обычно встречаются только у взрослых мужчин, поскольку старение и стресс или напряжение ослабляют мышцы живота вокруг пахового канала. Предыдущая операция на нижней части живота также может ослабить мышцы живота.
У женщин этот тип паховой грыжи бывает редко. У женщин широкая связка матки выступает в качестве дополнительного барьера за мышечным слоем в нижней части брюшной стенки. Широкая связка матки представляет собой лист ткани, поддерживающий матку и другие репродуктивные органы.
Лапароскопическая фундопликация
Преимущества лапароскопической фундопликации:
1. Малотравматичность.
2. Отличный косметический результат.
3. Минимальный болевой синдром в послеоперационном периоде (пациент уже на первые сутки после операции активизируется, не испытвая болевого синдрома, как после открытой операции).
4. Сокращение срока послеоперационного периода.
5. Быстрое восстановление. По отзывам пациентов, перенесших лапароскопическую фундопликацию, уже на следующий день после операции уходят все симптомы (изжога, отрыжка, дисфагия).
6. Нет риска образования послеоперационных вентральных грыж.
Особенности лапароскопических операций
• Лапароскопическая фундопликация требует специального эндоскопического обо-рудования, высокой квалификации оперирующего хирурга.
Так как при фундопликации по сути создается клапан с пропуском «в одну сторону», по-сле такой операции у пациента снижается/исчезает рвотный рефлекс, будет не эффектив-ной отрыжка (воздух, скопившийся в желудке, не сможет выйти наружу через пищевод). По этой причине больным, перенесшим фундопликацию, не рекомендуется употребление большого количества газированных напитков.
Боли при поясничной грыже позвоночника
Виды боли при грыже поясничного отдела позвоночника:
- Люмбаго (прострел) – возникновение острой внезапной боли в поясничной области, связанной с каким-то физическим движением, вызвавшим смещение межпозвонкового диска. Одновременно происходит мгновенный защитный спазм мышц спины, усиливающий боль. Признаки грыжи позвоночника поясничного отдела, осложненной люмбаго: больной застывает в той позе, в которой застала его боль. Приступ может продолжаться от нескольких минут до суток и пройти так же внезапно, как и начался или уменьшится под действием медикаментозной терапии. Причиной прострела чаще всего являются подъем тяжести или резкий поворот туловища, поэтому он чаще встречается у мужчин в молодом и среднем возрасте.
- Ишиас (пояснично-крестцовый радикулит) – внезапное ущемление поясничных корешков спинномозговых нервов. Продолжением корешков является седалищный нерв, расположенный в области ягодицы и задней поверхности нижней конечности. Основным симптомом межпозвоночной грыжи пояснично-крестцового отдела, осложненной ишиасом, является появление жгучей односторонней боли в ноге по ходу седалищного нерва.
- Постоянная или возникающая периодически болезненность в пояснице самого разного характера и интенсивности: ноющая, дергающая, острая, жгучая и т.д. в основном за счет раздражения нервных окончаний.
Как снять боль
Если прострел начался внезапно нужно:
- перестать двигаться или принять позу, способствующую уменьшению боли;
- попросить окружающих вызвать скорую помощь;
- если есть возможность, принять любой обезболивающий препарат (анальгин, диклофенак, парацетамол и т.д.);
- на поясницу нанести обезболивающую мазь (Вольтарен, Фастум-гель);
- если получится, лечь на пол на спину, согнув ноги в коленях и подложив под колени подушку.
Экстренная медицинская помощь:
- лечение начинается с внутримышечного введения любого обезболивающего средства из группы нестероидных противовоспалительных средств (НПВС) – диклофенак, нимесулид, ибупрофен кетопрофен и др.;
- одновременно вводят лекарство, снимающее спазм мышц поясницы (миорелаксант), например, Мидокалм;
- Нейромультивит (витамины группы В), усиливает обезболивающее действие остальных лекарств;
- если боль не снимается, лечение продолжают выполнением паравертебральной блокады: подкожно в место выхода спинномозговых корешков вводят раствор новокаина или лидокаина;
- если и это не помогает, лечение продолжают в условиях стационара, делают эпидуральную блокаду: вводят обезболивающее средство в эпидуральное пространство, расположенное между твердой оболочкой спинного мозга и позвонками.
Инфекция раны
Инфекция раны после эпизиотомии не является частой при физиологических родах (благодаря развитой васкуляризации вульвы и промежности), но при неблагоприятных условиях (нарушение иммунологической резистентности макроорганизма, высокой вирулентности микроорганизмов) может быть входными воротами для развития септического шока и генерализации септического процесса.
Диагностика. Клиническая картина включает наличие отека, покраснения, боли и болезненности при пальпации, дизурии, гнойного экссудата, расхождение швов и краев раны, возможно повышение температуры, наличие язв с некротическим дном. Факторами риска могут быть расстройства коагуляции, курение, инфицирование вирусом папилломы человека (ВПЧ).
Инфекция раны влагалища может распространяться из промежности. Слизистая оболочка становится отечной, некротизируется в области травмы. Распространение в паравагинальной и параметральной клетчатке может происходить лимфогенным путем. Инфекция раны шейки матки при глубоких разрывах может распространяться на ткань основы широкой связки матки и вызывать лимфангит, параметрит и бактериемию.
Лечение. Инфицированная рана промежности подлежит лечению согласно хирургическими принципами лечения раневой инфекции — раскрытие раны, удаление некротической ткани, очищения раны 2 раза в день с обработкой антисептиками (раствор бетадина и др.) и дренаж. Рекомендуют теплые сидячие купели несколько раз в день. При выраженном отеке без гнойного экссудата возможно консервативное лечение без снятия швов с применением внутривенного введения антибиотиков широкого спектра действия.
В большинстве случаев швы снимают и рану открывают. Вторичные швы накладывают при отсутствии проявлений инфекции (через 6 дней). В послеоперационном периоде осуществляют обработку раны, применяют диету для регуляции функций кишечника. Любые манипуляции на влагалище и прямой кишке противопоказаны до полного заживления раны.
Параметрит, флегмона параметрия
При интенсивном параметральном целлюлите может развиваться флегмона широкой связки матки, параметральная флегмона. Эту инфекцию следует заподозрить при отсутствии эффекта лечения эндомиометрита в течение 72 час. Параметрит обычно является односторонним и нередко ограниченным основой широкой связки матки. Если инфекция является агрессивной, параметрит может распространяться в латеральном направлении, вдоль основания широкой связки с тенденцией к распространению на боковую стенку таза (боковой параметрит).
При распространении на ректовагинальное пространство развивается задний параметрит. Интенсивный целлюлит с места разреза матки может вызвать некроз и распространение некротического материала в брюшную полость с развитием перитонита, но чаще имеет место ретроперитонеальная инфекция. Фактором риска перитонита может быть некроз и расхождение швов на матке или, реже, травма кишки или иного органа во время операции.
Лечение параметрита заключается в длительной внутривенной антибактериальной терапии препаратами широкого спектра действия (цефалоспорины, метронидазол, клиндамицин, гентамицин, амоксиклав, тиенам и др.). Гистерэктомия обычно становится необходима при развитии перитонита.
Полезное видео о послеоперационных грыжах
Во время хирургического вмешательства травмируются мышцы брюшной стенки, которые находятся в ослабленном состоянии из-за вынужденного растяжения под весом плода. По этой причине швы в восстановительном периоде могут разойтись, а органы, локализующиеся в брюшной полости (чаще всего это желудок или кишечник), немного выйти наружу. Если медицинская помощь своевременно не оказана, то торчащие ткани сперва ущемляются, а потом начинают отмирать.
Иногда патология может развиться спустя месяцы после хирургического вмешательства. Если она протекает без выраженных симптомов до наступления новой беременности, то ее лечение чаще всего осуществляется после обычного родоразрешения или во время очередного кесарева сечения.
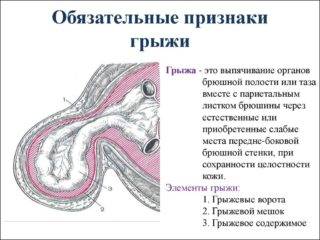
Расположение паховой грыжи
При паховом образовании в грыжевой мешок выпадают яичники, кишечник, большой сальник. Расширение происходит в паховой зоне. Однако такой вид патологии встречается намного реже, чем пупочная грыжа. Заподозрить ее после кесарева сечения можно по следующим признакам:
- в зоне паха появляется выпячивание, которое склонно к увеличению;
- со временем появляется болезненность, что указывает на ущемление;
- количество мочеиспусканий увеличивается, если в грыжевый мешок попадает часть мочеточника или пузыря;
- в животе появляется тяжесть, становится неудобно ходить;
- возникает запор, боль, усиливается метеоризм;
- при менструации возможны острые боли.
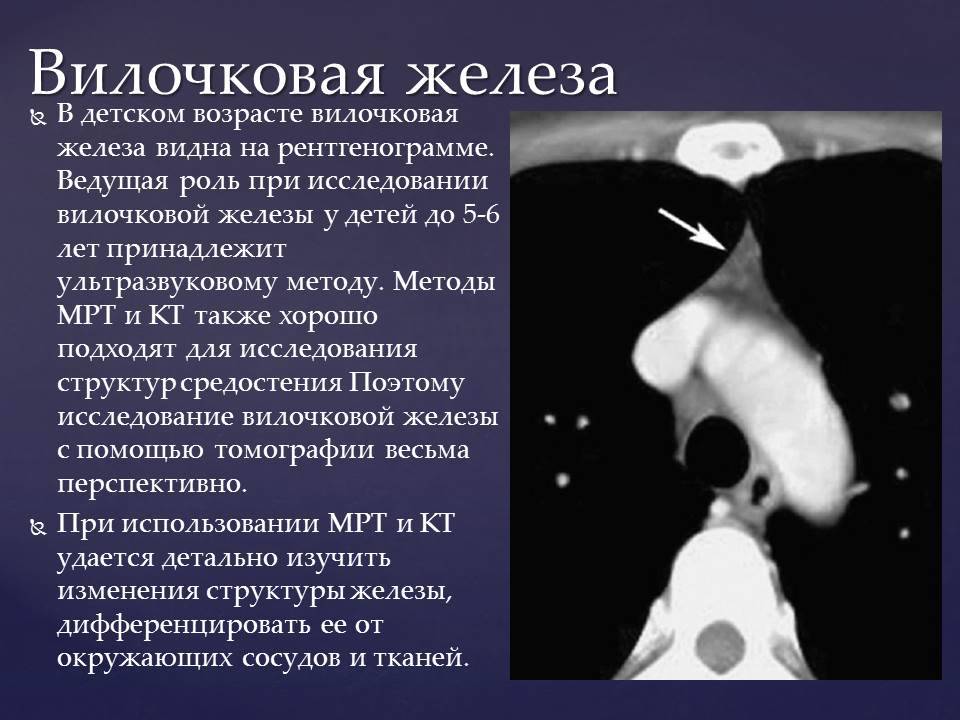
3.Симптомы и возможные осложнения вентральной грыжи
Неосложнённая вентральная грыжа может совершенно не беспокоить. Она проявляется лишь некоторым выпячиванием наружу брюшной стенки в положении стоя.
Более тяжёлое течение сопровождается болезненностью, общим недомоганием, периодическим повышением температуры. Если вентральная грыжа расположена по белой линии живота, это приводит к расхождению мускулатуры стенки живота. При этом довольно часто наблюдается тошнота и рвота.
Грыжа, локализованная в паху, может не иметь выраженных проявлений, особенно с учётом расположения она часто даже визуально не обнаруживается самим больным. Лишь при больших размерах паховая грыжа становится заметна как асимметрия в мошонке. Только при обращении к врачу он путём пальпации может выявить небольшую вентральную грыжу.
Вентральная грыжа не так опасна сама по себе, сколь опасны её возможные осложнения. Без лечения, к сожалению, грыжа осложняется довольно часто.
Осложнившуюся грыжу невозможно вправить в случае ущемления. Как правило, грыжа ущемляется вследствие физических нагрузок, поднятия тяжестей, резких движений туловищем. Также опасными факторами являются потуги в процессе дефекации или родов и даже обычный кашель.
В случае осложнения ущемление сопровождается резкой болью. Сама грыжа приобретает синюшный или красный цвет, кожа на ней становится блестящей лоснящейся. Такое осложнение требует немедленного лечения, поскольку грозит развитием некроза тканей брюшной стенки и абсцессом.
Виды межпозвоночных грыж поясничного отдела
Поясничные грыжи имеют определенную направленность. По тому, в каком направлении происходит выпячивание, поясничные грыжи делят на следующие виды:
-
Задние (дорзальные) – в поясничном отделе это частый вид грыж:
- срединные (медианные) – могут быть очень большими, сдавливают спинной мозг;
- срединно-боковые (парамедианные) – вызывает ущемление двух корешков – на данном и нижеследующем уровнях; это не очень большие, но болезненные грыжи.
- Форамиальные – распространяются на отверстие, из которого выходят корешки спинномозговых нервов, всегда сопровождаются сильным болевым синдромом.
- Боковые (латеральные) – вызывает ущемление корешка на данном уровне, но менее сильное, чем форамиальные.
- Передние (вентральные) – выпячивание идет в противоположном направлении от спинного мозга; часто протекают бессимптомно; в поясничном отделе встречаются редко.
- Грыжи Шморля (вертикальные) – выпячивание проникает в выше или ниже расположенный позвонок. Протекает бессимптомно, но иногда может стать причиной разрушения позвонка.
Диффузная (распространенная) – разновидность грыжи с выпячиванием, распространяющимся на половину окружности диска. Секвестрированными называют поясничные грыжи, у которых часть грыжевого выпячивания отделяется и попадает в позвоночный канал.
Полную классификацию читайте в нашей статье “Виды грыж позвоночника”.
Диагностика
Для постановки диагноза в первую очередь проводится пальпация в области пупка. Обычно этой меры достаточно для обнаружения выпячивания. После того как диагноз будет поставлен, могут понадобиться дополнительные меры обследования, направленные, на выявление последствий грыжи.
Диагностика осложнений включает в себя:
- УЗИ брюшной полости и органов малого таза;
- лапароскопию (при подозрении на развитой спаечный процесс);
- лабораторные анализы крови и мочи, при выраженном воспалительном процессе.
Также для диагностирования может использоваться рентгенография. После тщательно проведенного обследования врач принимает решение о наиболее подходящем способе лечения грыжи.
Виды бандажа
Универсальные бандажи оказывают поддерживающий эффект на область живота и используются после операций на брюшной полости.
Раньше на рынке отсутствовали изделия подобного рода. Для этих целей использовали обычную пелёнку или простынь, которую туго повязывали вокруг живота. Сейчас производители все более усовершенствуют это медицинское изделие. Пытаясь максимально облегчить послеоперационный период для пациентов. Очень сложно не запутаться во всём представленном многообразии. И чтобы подобрать оптимальный вариант, необходимо разобраться с возможными вариациями этого медицинского изделия.
Пояс-бандаж
Наиболее распространённый вариант. Представляет собой пояс, который охватывает область живота и доходит до бёдер. Ширина может варьироваться от 15 до 30 см. Обычно выполняется из плотной эластичной ткани с натуральными вставками спереди, чтобы не раздражать кожу около раны. Можно найти плотные и более облегчённые варианты из перфорированного материала на лето. Наиболее удобны варианты с липучками, расположенными по всей высоте пояса. И дополнительными застёжками, позволяющими регулировать степень утяжки без снятия пояса. Данные модели могут быть оснащены рёбрами жёсткости для лучшей фиксации и уменьшения деформации изделия.
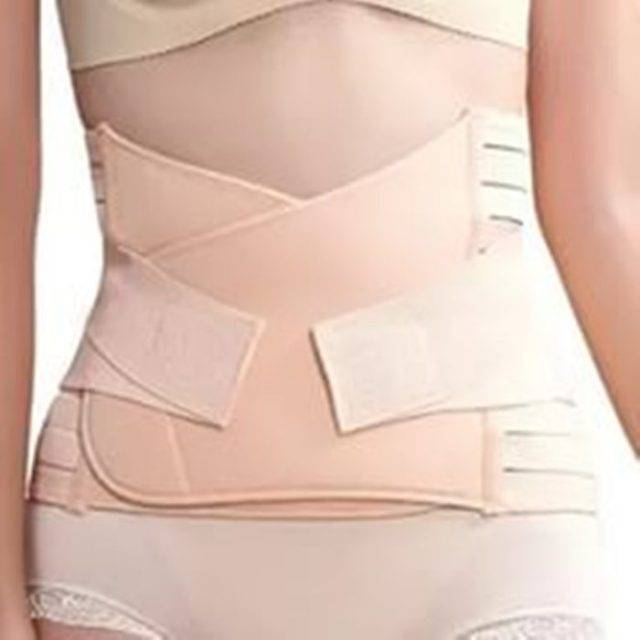
Обеспечивает хорошую поддержку брюшной полости и области шва
Данные модели очень удобны на первоначальном этапе восстановительного периода. Так как дают возможность надеть бандаж без чьей-либо помощи в положении лёжа. После кесарева сечения очень сложно поначалу подниматься с кровати. А в бандажном поясе эта задача значительно облегчается.

Бандаж 2 в 1 не подходит для использования после кесарева сечения
Пояс бандаж при длительном использовании может доставлять дискомфорт, так как он может сползать. Такая конструкция пояса делает практически невозможным его маскировку под одеждой. Поэтому для более позднего послеоперационного периода лучше присмотреться к другим моделям бандажей.
Трусы-бандаж
Изготавливают из более тонкой и эластичной ткани. Хорошо садятся по фигуре, не сползают и не скатываются. Недостатком является то, что при каждом посещении туалета такой бандаж нужно снимать. Это может привести к раздражению заживающих тканей. Для начального послеоперационного периода не лучший вариант. Лучше такой бандаж использовать после выписки из роддома и заживления шва. Хорошо справляется с подтяжкой обвисшего живота и незаметен под одеждой. Главным условием является то, что бандаж должен поддерживать, а не утягивать, иначе можно приобрести проблемы с внутренними органами.

Хорошо поддерживает, не слазит и не скатывается. Можно регулировать степень поддержки
По сравнению с обычными высокими трусами более удобными являются модели с дополнительной системой утяжки за счёт креплений, которыми можно регулировать степень поддержки. Но для выхода в свет лучше подойдут просто гладкие модели, так как они незаметны под одеждой.

Гладкие трусы бандаж хорошо скрываются под одеждой
Бермуды-бандаж
Отличается от предыдущей модели удлинённой линией бёдер. Хорошо помогает избавиться от целлюлита и жировых отложений на бёдрах. Не очень удобен для постоянного использования, особенно в жару. Зато отлично подтягивает не только живот, но и бедра с ягодицами. Что очень необходимо для женщин, которые хотят всегда выглядеть хорошо.

Хорошо утягивает бедра и ягодицы
Юбка-бандаж
Очень похож на пояс, но охватывает ещё и бедра. За счёт этого меньше сползает и лучше фиксируется. Носится поверх белья. Отлично подходит женщинам после кесарева сечения, так как шов располагается где-то по центру бандажа, что исключает возможность сползания и раздражения заживающей раны. Помимо поддерживающего эффекта, помогает сделать фигуру более подтянутой.

Хорошо утягивает не только живот, но и бедра
Причины
Во время беременности мозг человека и позвоночный столб начинают формироваться как плоская пластина клеток, которая сворачивается в трубку, названную нервной трубкой. Если вся или часть нервной трубки не в состоянии закрыться, то открытый участок называют открытый дефект нервной трубки. Открытая нервная трубка бывает открыта в 80 процентах случаев, и покрыта костью или кожей в 20 процентах случаев.Причина расщепления позвоночника (spina bifida и другие дефекты) остается неизвестной, но вероятнее всего является следствием комбинации генетических, пищевых и факторов окружающей среды, такими как:
- дефицит фолиевой кислоты (витамин B) в пище матери во время беременности (прием достаточного количества фолиевой кислоты во время беременности может уменьшить риск развития этой аномалии).
- неконтролируемый диабет у матери
- Некоторые медикаменты (антибиотики, противосудорожные).
- Генетический фактор, как правило, имеет значение лишь в 10 процентах случаев.
- Возраст матери
- Какие роды по счету (первенцы больше подвержены риску).
- Социально-экономический статус (дети, родившиеся в более низких социально-экономические семьях, находятся в более высокой группе риска).
- этническое происхождение
- ожирение или чрезмерное потребление алкоголя беременной женщиной
- При воздействие на беременную гипертермии в ранних сроках (сауна, джакузи).
Симптомы разрыва матки по рубцу во время беременности
Симптомы угрожающего разрыва матки по рубцу во время беременности обусловлены рефлекторным раздражением стенки матки в области расползающейся рубцовой ткани:
- тошнота
- рвота
- боли: в эпигастральной области с последующей локализацией внизу живота, иногда больше справа (имитируют симптомы аппендицита)
- в поясничной области (имитируют почечную колику);
- болезненность, иногда локальная, в области послеоперационного рубца при пальпации, где прощупывается углубление.
Симптомы начавшегося разрыва матки по рубцу во время беременности определяются наличием гематомы в стенке матки за счёт появления надрыва её стенки и сосудов.
К симптомам угрожающего разрыва присоединяются:
- гипертонус матки
- признаки острой гипоксии плода
- возможные кровяные выделения из половых путей
Симптомы совершившегося разрыва матки во время беременности.
К клинической картине угрожающего и начавшегося разрывов присоединяются симптомы болевого и геморрагического шока:
- ухудшается общее состояние и самочувствие
- появляется слабость, головокружение, которые первоначально могут быть рефлекторного генеза, а последующем обусловливаться кровопотерей
- явные симптомы внутри брюшного кровотечения и геморрагического шока — тахикардия, гипотония, бледность кожных покровов.
Мастит после родов
Мастит — это локализованное инфекционное заболевание молочной железы, которое развивается обычно между 1 и 5-й неделями после родов у 1-2% женщин, которые кормят грудью. Мастит вызывается условно-патогенной микрофлорой, присутствовать на коже молочных желез или в ротовой полости новорожденного (при кормлении грудью), чаще золотистым стафилококком, а также гемофильной палочкой, клебсиеллой, кишечной палочкой, энтерококком и энтеробактериями. Микроорганизмы попадают в ткань молочной железы через эрозии и трещины сосков, размножаются и вызывают инфекционную воспалительную реакцию.
Стафилококк
Диагностика. Пациентки жалуются на лихорадку (до 40 ° С), озноб, недомогание, боль в молочной железе, который увеличивается при прибытии молока и кормлении грудью, увеличения ее размера, покраснение, затвердение. Это состояние следует дифференцировать с простым нагрубением молочных желез вследствие прибытия молока. Классическими симптомами мастита является локальная болезненность, эритема, разница температуры в различных участках молочной железы. Диагноз базируется на данных объективного обследования, наличии лихорадки, лейкоцитоза. Мастит может осложниться образованием абсцесса молочной железы, который требует хирургического лечения (вскрытие и дренирование абсцесса).
Лечение. Обычно назначают оральный прием антибиотиков пенициллинового ряда (диклоксацилин, амоксициллин по 500 мг 4 раза в день) и не прекращают грудное вскармливание для профилактики аккумуляции микроорганизмов в протоках молочной железы. При аллергии к пенициллинам применяют макролиды (эритромицин, азитромицин, мидекамицин и др.). Для уменьшения болевого синдрома и нормализации температуры тела применяют ацетаминофен, другие нестероидные противовоспалительные средства.
Если пациентка не кормит грудью, в острую фазу воспаления применяют молокоотсос. При неэффективности оральных антибиотиков проводят внутривенное введение антибактериальных препаратов широкого спектра действия, которое продолжают еще в течение 48 ч после нормализации температуры тела.
Как убрать диастаз
Схема лечения патологии зависит от стадии ее развития и степени проявления. На первой стадии достаточно соблюдать рекомендации врача, которые помогут укрепить мышцы брюшной стенки и уменьшить их расхождение:
- снизить вес до показателей нормы;
- соблюдать сбалансированный рацион с ограниченным употреблением жирного, сладкого;
- придерживаться суточной нормы приема жидкости;
- носить бандаж, который поддерживает живот;
- проходить массаж и другие физиопроцедуры;
- заниматься плаванием, йогой, пилатесом или лечебной физкультурой.
Лечебная физкультура должна проходить под контролем специалиста. Он составляет программу с корректным уровнем нагрузки
Особое внимание уделяется глубокой поперечной и косым мышцам пресса, которые при соответствующем уровне тонуса уменьшают степень растяжения белой линии
Комплекс лечебных упражнений полезен даже беременным. С его помощью можно предотвратить развитие патологии и ускорить процесс послеродового восстановления организма.
Такие тренировки проходят без напряжения мышц пресса. Не рекомендуется также делать упражнения в упоре, в том числе на колени или локти. Подобные нагрузки допустимы только после восстановления нормальной ширины просвета.
На более поздних стадиях расхождение уже нельзя устранить с помощью физических упражнений или массажа. Необходимо хирургическое вмешательство, которое вернет на место мышечный корсет, избавит от осложнений и симптоматики. Это может быть:
- Натяжная пластика с использованием тканей пациента. Хирург удаляет избыточные соединительные ткани и сшивает края мышц между собой. Такой метод наименее предпочтителен, так как довольно часто после него возникают рецидивы.
- Натяжная пластика с использованием протеза. Предусматривает все то же удаление излишков тканей и ушивание мышечных слоев, но при этом сопровождается дополнительным укреплением с помощью сетчатого полипропиленового протеза.
- Ненатяжная пластика с установкой протеза. Под область растяжения вводится эндопротез, который служит барьером и замещает ослабленные структуры.
- Комбинированный подход. Подразумевает комбинацию натяжной и ненатяжной пластики.
Хирургический метод специалист подбирает с учетом особенностей и степени развития патологии, а также индивидуальных факторов и состояния здоровья пациента. Полное восстановление после вмешательства проходит в срок от 1 до 3 месяцев. В это время необходимо избегать избыточного напряжения, придерживаться диеты и носить специальный бандаж, который снимает нагрузку с прооперированных мышечных структур.
Ведущие врачи
-
Петрушина Марина Борисовна
Хирург, проктолог
пр. Ударников, 19
-
Арамян Давид Суренович
Проктолог
Дунайский пр., 47
-
Хохлов Сергей Викторович
Хирург, онколог, колопроктолог
пр. Ударников, 19, Выборгское шоссе, 17-1
-
Ардашов Павел Сергеевич
Колопроктолог-хирург
пр. Ударников, 19
-
Карапетян Завен Суренович
Колопроктолог, хирург
ул. Маршала Захарова, 20
-
Осокин Антон Владимирович
Врач-хирург/онколог (маммолог), врач-колопроктолог
Дунайский пр., 47
-
Хангиреев Александр Бахытович
Хирург, онколог, колопроктолог
пр. Ударников, 19
-
Шишкин Андрей Андреевич
Хирург, флеболог, проктолог. Кандидат медицинских наук
Дунайский пр., 47
-
Колосовский Ярослав Викторович
Хирург, маммолог, онколог
пр. Ударников, 19, ул. Маршала Захарова, 20
-
Синягина (Назарова) Мария Андреевна
Хирург, проктолог
ул. Маршала Захарова, 20
Посмотреть всех
-
Сенько Владимир Владимирович
Дунайский пр., 47
-
Чуприна Сусанна Владимировна
пр. Ударников, 19
-
Масленников Дмитрий Юрьевич
ул. Маршала Захарова, 20
-
Гриневич Владимир Станиславович
Выборгское шоссе, 17-1
-
Дзкуя Астанда Сократовна
пр. Ударников, 19
-
Петрова Виталина Васильевна
Выборгское шоссе, 17-1
-
Слабкова Елена Николаевна
Выборгское шоссе, 17-1
-
Ялда Ксения Давидовна
Дунайский пр., 47
Диагностика грыжи живота
Пациент жалуется на возникновение и усиление дискомфорта при напряжении мышц живота, при физических нагрузках, занятиях спортом, наклонах. Размер грыжи не влияет на интенсивность боли.
Диагностика осуществляется методами пальпации, перкуссии и аускультации.
Пальпируя грыжу в положениях стоя и лежа, хирург устанавливает форму, размер и локализацию грыжи, вправляется ли она, есть ли осложнения, определяет характер содержимого грыжевого мешка (петли кишечника, сальник и др.).
Обязательно исследование «симптома кашлевого толчка», когда доктор вводит палец в грыжевые ворота и при кашле пациента ощущает толчок.
Обследуя слабые места брюшной стенки, при натуживании, устанавли-вают максимальный размер грыж и выявляют небольшие грыжевые выпячивания.
При перкуссии слышится тимпанический звук (если грыжа содержит петлю кишечника) или притупленный (если содержит сальник или другой неполый орган). Аускультируя грыжу, можно определить как в кишечных петлях проходят газы.
Рентгенологическое исследование дает дополнительные сведения о наличии спаек, пристеночного ущемления и частичной кишечной непрохо-димости. УЗИ и компьютерная томография позволяют уточнить локализацию грыжи, форму и размеры грыжевых ворот, состояние окружающих тканей, содержимое полости грыжевого мешка.
Тазовый абсцесс после родов
Иногда, при неэффективности антибактериальной терапии параметрита, параметральная флегмона может распространяться над пупартовой связкой. Если абсцесс прорывается в брюшную полость, возникает генерализованный перитонит. Но более часто этот абсцесс распространяется в переднем направлении и может быть дренируем под контролем компьютерной томографии. Если абсцесс распространяется в заднем направлении ректовагинальных перегородок, хирургический дренаж может быть осуществлен с помощью кольпотомного доступа (задняя кольпотомия). Редким осложнением является абсцесс поясничной мышцы (псоас-абсцесс).