Как помочь ребенку набрать вес и догнать в своем развитии сверстников?
Если вы кормите ребенка грудью, уделите особое внимание своему питанию. Употребляйте как можно больше жидкости: нежирного молока, компотов, гипоаллергенных соков
В вашем рационе обязательно должно присутствовать мясо в отварном или запеченном виде. Принимайте дополнительно витамины (по рекомендации доктора). Предлагайте ребенку грудь сразу после пробуждения, когда он активен, пребывает в хорошем настроении и не хочет спать.
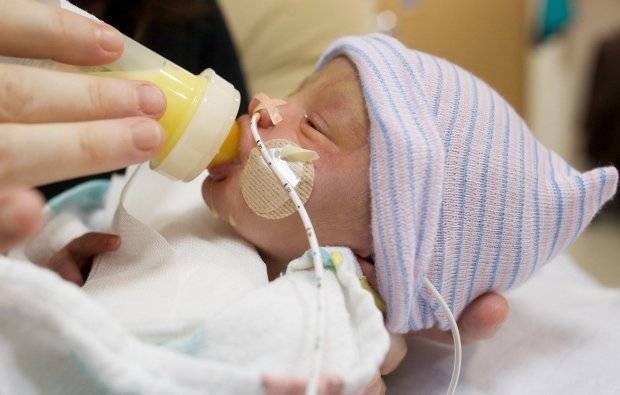
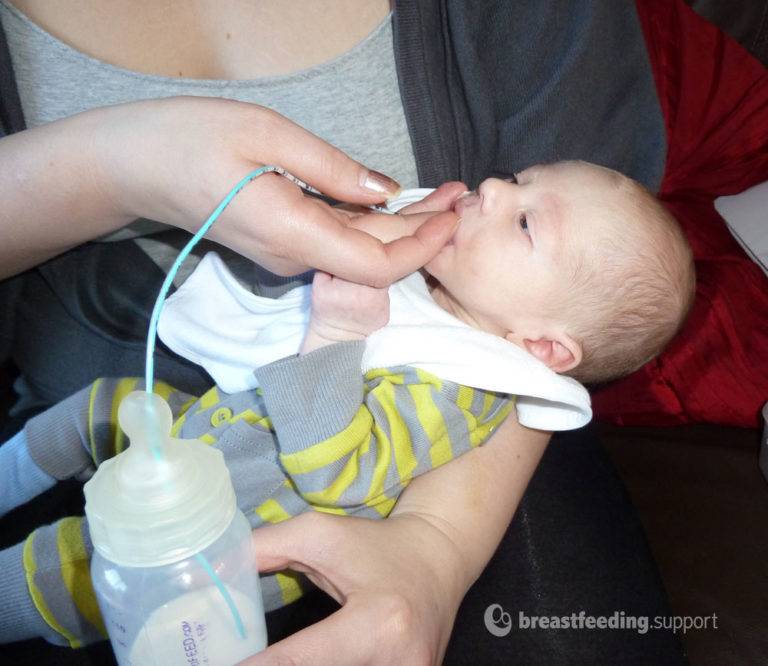
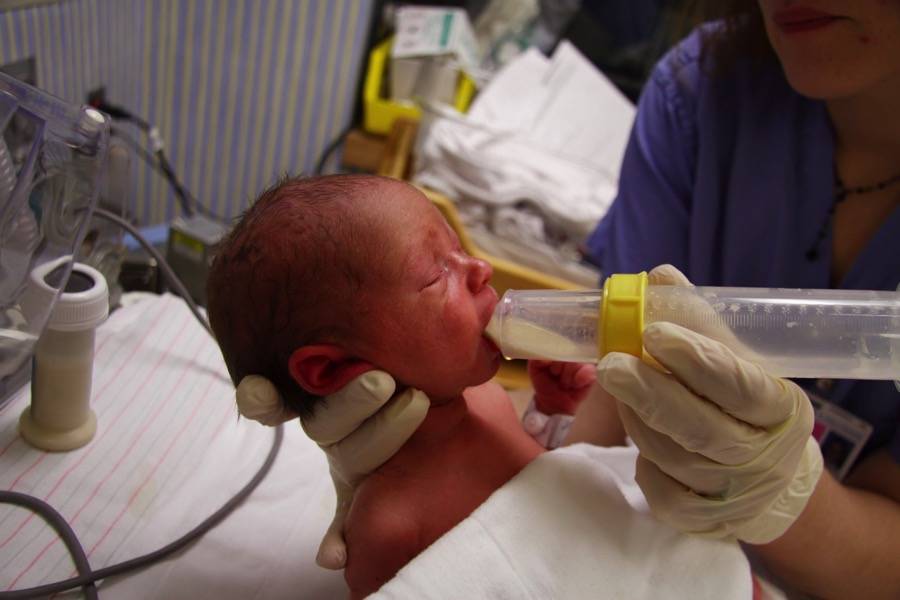
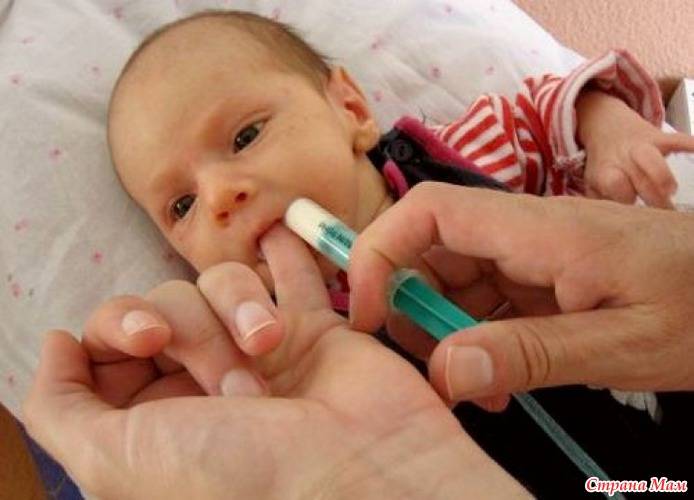
Но иногда женское молоко вырабатывается в недостаточном количестве или малышу не хватает сил его высасывать. В таком случае необходимо как можно быстрее начинать докармливать специальными детскими смесями. Для детей, склонных к аллергическим реакциям, предназначены специальная гипоаллергенная продукция, которую можно купить в аптеке, предварительно обсудив с детским диетологом или педиатром вариант смеси. Маловесные дети не приспособлены к интенсивному сосанию, поэтому соска на бутылочке должна быть мягкой и податливой, чтобы ребенок без проблем наедался.
Кроме того для повышения темпов прибавки веса и соответственно для правильного роста и развития ребенка рекомендуется курсами давать препараты, содержащие L-карнитин (леворкарнитин) — незаменимое витаминоподобное вещество, которое обладает анаболическими свойствами и хорошо себя зарекомендовало для нормализации массы тела при ее дефиците. Кроме того, за счет повышения секреторной и ферментативной активности желудочного и кишечного соков улучшается аппетит и пищеварение. Одним из таких препаратов является Элькар, содержащий водный раствор L-карнитина. Элькар включен в «Национальную программу оптимизации вскармливания детей первого года жизни» в качестве средства коррекции гипотрофии II степени.
У детей, в отличие от взрослого организма, где левокарнитин входит в число вырабатываемых веществ, синтез этого соединения покрывает только 1% от необходимого количества. Конечно, в необходимом количестве L-карнитин содержится в грудном молоке, однако в случае если естественное вскармливание нарушено или невозможно, препарат необходимо добавлять к рациону питания.
У маловесных детей нередко обнаруживается задержка психомоторного развития, что впоследствии может проявиться в виде речевых дефектов, неустойчивости нервной системы. Элькар улучшает энергетическое обеспечение деятельности головного мозга, что позволит избежать или уменьшить степень развития функциональной несостоятельности различных сфер нервно-психического реагирования ребенка (двигательной, эмоционально-мотивационной, вегетативной, познавательной сферы).
Еще один очень важный момент: левокарнитин способствует улучшению иммунитета, что для маловесных детей жизненно необходимо, так как почти все они предрасположены к развитию инфекционных заболеваний.
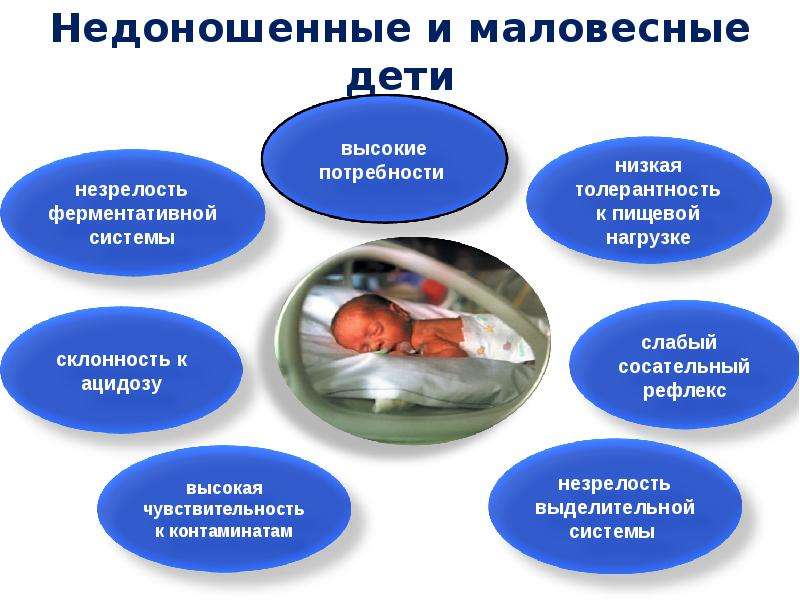
На скорость прибавки в весе влияют многие внешние и внутренние факторы. Задача родителей — помочь крохе поскорее окрепнуть. Больше гуляйте с ребенком на свежем воздухе, чтобы его организм получал необходимое количество кислорода. И не забывайте посещать педиатра. Маловесные дети нуждаются в профессиональном врачебном контроле и внимании близких людей.
Мамино молоко для недоношенного крохи
О ценности грудного молока при рождении доношенного ребенка мы говорили ранее в одной из наших статей: Состав грудного молока или Всё, что вы хотели знать о ценности грудного молока.
Однако Мудрой Природой предусмотрено, что грудное молоко женщины, родившей преждевременно, отличается по содержанию.
В нем больше:
* Белка и незаменимых аминокислот (строительных элементов для построения белков).
* Олигосахаридов, которые участвуют в формировании слизистой оболочки кишечника и способствуют активизации полезной микрофлоры, улучшают работу иммунной системы.
* Защитных иммунных факторов, а особенно лизоцима — фермента, разрушающего стенки бактерий.
* Натрия, железа и магния, которые необходимы для интенсивного роста малютки, синтеза гемоглобина и работы организма в целом.
* Лактоферрина — белка, защищающего новорожденного ребенка от болезнетворных микроорганизмов, пока не заработает его собственная иммунная система.
* Иназитола — жира, принимающего участие в передаче импульса по нервным волокнам.
В нем немного лактозы (сахар материнского молока), которая плохо усваивается у незрелых детей.
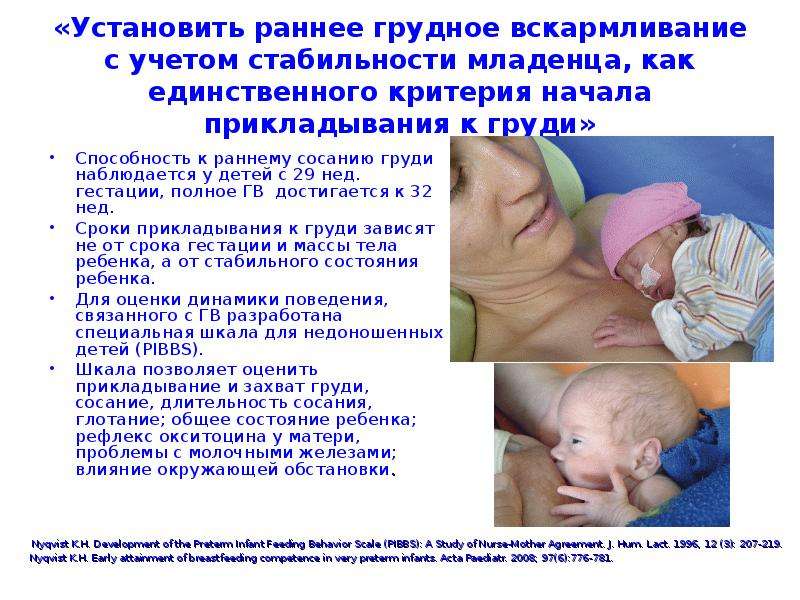
МЕТОДЫ ВСКАРМЛИВАНИЯ НЕДОНОШЕННОГО НОВОРОЖДЕННОГО
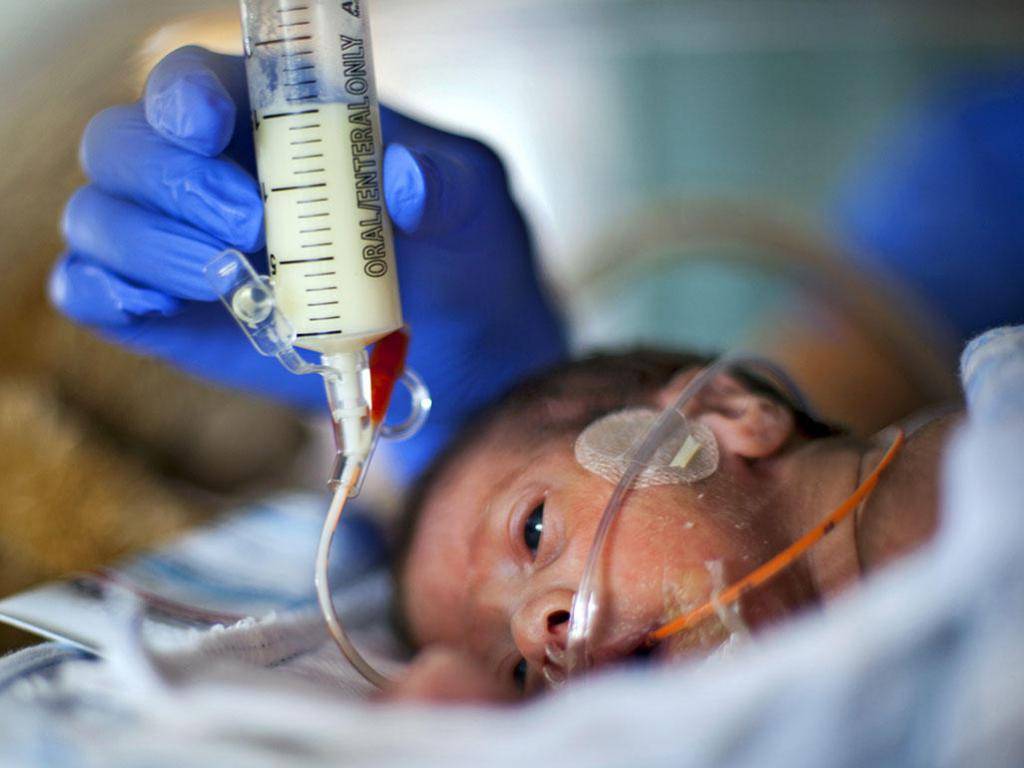
Детям, родившимся до 33-34 недели гестации, как правило, вскармливание проводится через зонд с целью избежания риска аспирации. Кормление через зонд может быть прерывистым, когда зонд используют для введения порции молока, после чего его сразу удаляют (обычно каждые 3 часа). Зонд вводят на длину, равную расстоянию от переносицы до мечевидного отростка, что составляет около 10-12 см. На свободном конце зонда имеется отверстие для ввода шприца, по которому отмеренное количество молока медленно под действием силы тяжести подается ребенку.
Орогастральное введение зонда лучше, чем назогастральное, т.к. последнее создает дополнительное сопротивление на пути прохождения воздуха, что может способствовать возникновению апноэ.
Маловесным недоношенным детям (менее 1500 г) так же, так и более крупным, но вялым, с тенденцией к застою в желудке, необходимо ввести постоянный зонд. Такой зонд может находиться в желудке 3-7 дней. Введение молока осуществляется медленно: либо капельно, с помощью специальной капельницы, либо с заданной скоростью с помощью инфузионного насоса.
Важным условием при нарастающем объеме вскармливания, особенно у детей, находящихся на интенсивном лечении, шляется необходимость аспирации (с помощью шприца с поршнем) содержимого желудка перед каждым кормлением, если оно состоит, в основном, из воздуха и остатков слизи, то кормление следует продолжать по стандартной схеме. Если при этом получают более 10% объема предыдущего кормления, объем молока следует уменьшить и потом очень медленно yвеличивать его.
Срыгивание, рвота, вздутие живота служат показаниям отмене стандартной схемы вскармливания до выяснения причин, вызывавших эти симптомы.
Оптимальным для недоношенных детей является кормление грудным молоком матери (термически необработанным).
Для самых маловесных детей грудное молоко необходимо дополнительно обогащать белком, кальцием, фосфором железом.
ОСОБЕННОСТИ ЛЕЧЕБНОЙ ТАКТИКИ У НЕДОНОШЕННЫХ ДЕТЕЙ
1. Строгое соблюдение дозировок, кратности и сроков введения антибиотиков.
2. Тщательный выбор лекарственных средств при терапии недоношенных детей с желтухой.
3. Обеспечение оптимального питьевого режима.
4. Профилактика и лечение дисбактерноза.
5. Проведение заместительной иммунотерапии с учетом особенностей питания и иммунитета.
6
Медленное, очень осторожное внутривенное введение жидкостей (2—4 мл/час)
Прогнозирование рождения недоношенного ребенка. Прогнозирование риска преждевременного рождения ребенка включает анализ большого числа факторов и возможности их раннего выявления до наступления беременности или на ранних ее сроках. Это потребовало разработкипрогностических систем, основанных на оценке комбинации и информативной значимости отдельных факторов риска.
Многие стандартизированные системы оценки риска касаются не только преждевременных родов, но и широкого спектра неблагоприятных исходов беременности (Фролова О. Г., 1978).
Оценочная таблица, информативность применения которой подтверждена в проспективных исследованиях, представлена в табл. 4 (Creasy R.K. et al., 1980).
Оценка 10 баллов и больше соответствует высокому риску, б—9 баллов – умеренному, до 6 баллов – низкому риску.
Значение оценочно-прогностических таблиц заключается как в выявлении женщин с повышенной вероятностью преждевременных родов и установлении наблюдения за ними, так и в определении приоритетного направления профилактики недонашивания в каждом конкретном регионе.Поэтому более целесообразными следует признать системы, разработанные с учетом частоты преждевременных родов в данной популяции или территории.
Все предлагаемые формализованные системы оценивают риск преждевременных родов в баллах, как рекомендовано ВОЗ. Однако внедрение в практику этих систем с подсчетом риска в баллах оказалось пока недостаточно успешным, так как математическое баллирование не выявило преимуществ перед учетом опытными клиницистами нескольких наиболее значимых факторов (Chenoweth J.N. et al., 1983; Papiernik E., 1984).
В последние годы предпринимаются попытки разработки альтернативных по отношению к формализованным системам подходов к прогнозированию преждевременных родов. В их основе лежит установление таких показателей, которые более тесно связаны с процессами, происходящими в матке. Изучается возможность использования для прогнозирования недоношенности такого признака, как самопроизвольная антенатальная активность матки (которая, по данным специальных исследований, может повышаться за несколько недель до родов), а также характеристики релаксированной шейки матки.
Специалисты считают, что регистрация таких признаков позволит улучшить прогноз и уменьшить частоту недостаточно обоснованных серьезных вмешательств. Эти показатели и признаки уже включены в некоторые программы профилактики недоношенности.
Недоношенный ребенок — «приговор» для семьи?
К детям с умеренной степенью недоношенности отношение не столь настороженное, хотя и они могут преподносить «сюрпризы». Тогда как к глубоконедоношенным детям нередко имеется две крайние позиции: некоторые считают, что следует бороться за каждого ребенка, другие отказывают ему в праве на жизнь.
Взглянем на ситуацию иначе: к примеру, произошла автомобильная авария, в которой тяжело пострадал абсолютно здоровый человек. Разве врачи отказывают в помощи? Нет. Наоборот, делается все возможное для его выживания, хотя зачастую отсутствует уверенность, что пострадавший вновь станет полноценным членом общества. Так почему же глубоконедоношенных малышей лишать такой возможности?
Однако вставая на этот нелегкий путь, помните, что многое зависит от степени зрелости органов малыша и других факторов. К сожалению, не всегда удается избежать печальных последствий, особенно если у ребенка имеются врожденные пороки развития, либо малыш получил родовую травму.
P.S. В завершении сделаю небольшое лирическое отступление, рассказав собственную историю…
Много лет назад у меня родился недоношенный ребенок на сроке 30-31 недель с весом 1300 грамм. Мне едва исполнилось 19 лет, поэтому о детях знала я немного. Сказать, что я была расстроена — ничего не сказать. Скорее я пребывала состоянии шока, виня себя в произошедшем.
В реанимации мой ребенок находился 10 дней. Затем он был переведен на второй этап выхаживания, где долго набирал в весе. Тогда не практиковалось совместное пребывание матери с ребенком, поэтому я ежедневно приходила и уходила.
До года ребенок получил несколько курсов медикаментозного лечения, массажа и физиотерапевтических процедур. Невропатолог стал почти членом семьи, настолько часто мы оказывались у него на приеме.
Ребенок поздно начал говорить, были небольшие нарушения в речевом развитии. Поэтому с ним занимался логопед. Справились и с этой трудностью. Правда даже, повзрослев, сын при волнении иногда «проглатывает» некоторые буквы и частит.
В остальном он развивался, не отставая от сверстников, а во многом даже опережая.
Сейчас — все позади. Моему «малышу» уже исполнилось 24 года. Основное направление его деятельности — информационные технологии.
Дорогие мамы, у вас имеются собственные истории? Поделитесь с нами. Возможно, кому-то ваш рассказ поможет сделать правильный выбор, поверить в себя и своего малыша.
Читайте первые статьи нашего цикла:
врач-ординатор детского отделения
фото: http://globallookpress.com
КРИТЕРИИ ВЫПИСКИ НЕДОНОШЕННОГО РЕБЕНКА НА ПЕДИАТРИЧЕСКИЙ УЧАСТОК
1. Вес при выписке в сельскую местность должен быть .не менее 2500 г, в город — 2300 г и в дом младенца — 3000 г.
2. Не должно быть острых заболеваний, при наличии энцефалопатии она должна быть в стадии значительного улучшения.
3. Ребенок должен быть активным, хорошо сосать, прибавлять в весе, иметь нормальную температуру.
4. Основные клинические анализы должны быть без патологических отклонений.
5. Благоприятные социально-бытовые условия (желанный ребенок, хорошая семья, заботливая мать, нет вредных привычек, дома тепло, нет больных и т д.).
6. Благоприятная обстановка в планетуберкулеза.
• 7, При выписке в сельскую местность: в роддом приглашается фельдшер с ФАПа. в роддоме заводится история развития ребенка, форма № 112 и делается первая запись.
Особенности наблюдения за недоношенными детьми:
— при объективном исследовании обратить особое внимание на признаки морфо-неврологической зрелости, определить ее соответствие гестационному возрасту; выявить клинические признаки незрелости органов и систем, особенности течения пограничных состояний:
— максимальная убыль массы тела у детей с массой 1000—1500 г составляет до 10%; 1500—2000 г составляет до 8—9%; 2000—2500 г составляет до 6—8 %. Максимум снижения массы приходится на 4—7 день жизни, отсутствие, динамики массы тела до 10—14 дня, далее постепенное восстановление первоначальных показателей к 3 неделе жизни;
— физиологическая эритема кожных покровов яркая, сохраняется до 2-х недель, редко сменяется шелушением;
— крайне редко отмечаются токсическая эритема и гормональный криз;
— желтуха достигает максимума к 5—8 дню, исчезновение ее
может затягиваться до 3-х недель;
— физиологическая диспепсия специфических особенностей не имеет, однако следует помнить о возможности очень быстрого перехода ее под влиянием неблагоприятных факторов в патологическое состояние;
— транзиторная лихорадка почти не встречается у недоношенных детей, а нарушение терморегуляции в неонатальном периоде направлено в сторону гипотермии.
— При оценке физического развития антропометрические данные ребенка сопоставляются только со стандартными показателями у недоношенных детей (масса тела, длина, окружность головы, окружность грудной клетки). В динамике наблюдения физическое развитие оценивать по темповым массо – ростовым прибавкам в зависимости от срока гестации и массы тела при рождении. Учитывая, что до 3—4 мес. недоношенные дети наблюдаются на дому, необходимо обеспечить их медицинскими весами.
— При оценке психомоторного развития следует помнить, что дети с I степенью недоношенности не отстают от своих доношенных сверстников, дети с II степенью могут отставать на 1—:1,5 мес; а с III—IV степенью недоношенности — на 2—3 мес.
— Обратить внимание на склонность недоношенных детей к развитию фоновых заболеваний (анемия, рахит, гипотрофия). Обеспечить раннюю их диагностику, активную профилактику и лечение
— Спланировать сроки диспансерного наблюдения педиатром и специалистами, обратив особое внимание на критические периоды развития недоношенного ребенка. — Назначить и интерпретировать анализ крови (1 раз в месяц контроль Н в и количества эритроцитов)
Об анемизации ребенка свидетельствуют: в первую неделю жизни — Нв в ниже 180 г/л, эритроциты — 4,5.1012/л, на второй неделе — Нв ниже 150 г/л, эритроциты ниже. 4,0. 1012/л, после 2-х недель – Нв ниже 110 г/л, эритроциты ниже 3,5-1012/л
— Назначить и интерпретировать анализ крови (1 раз в месяц контроль Н в и количества эритроцитов). Об анемизации ребенка свидетельствуют: в первую неделю жизни — Нв в ниже 180 г/л, эритроциты — 4,5.1012/л, на второй неделе — Нв ниже 150 г/л, эритроциты ниже. 4,0 . 1012/л, после 2-х недель – Нв ниже 110 г/л, эритроциты ниже 3,5-1012/л.
— Спланировать индивидуальный прививочный календарь. Детям, родившимся с массой до 1500 г, профилактические прививки назначаются после 1 года с учетом состояния здоровья.
— Санпросветработа с родителями об особенностях развития недоношенных детей, подверженности их заболеваниям.
— Рекомендовать индивидуальное психо-физическое воспитание ребенка в сенье, закаливающие процедуры.
— Информировать родителей о возможных причинах недоношенности и о своевременном их устранении при повторной беременности.
Как сохранить грудное вскармливание?
Ответ на это вопрос волнует практически каждую кормящую маму. Разумеется, необходимо полноценно питаться, высыпаться и избегать стрессовых ситуаций.
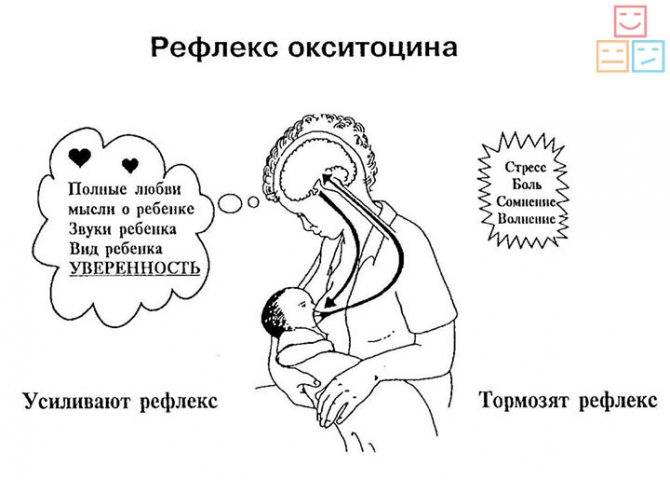
Однако огромное значение играют два гормона:
* Окситоцин, который сокращает мышцы молочной железы.
* Пролактин, усиливающий выработку клетками молочной железы молока.
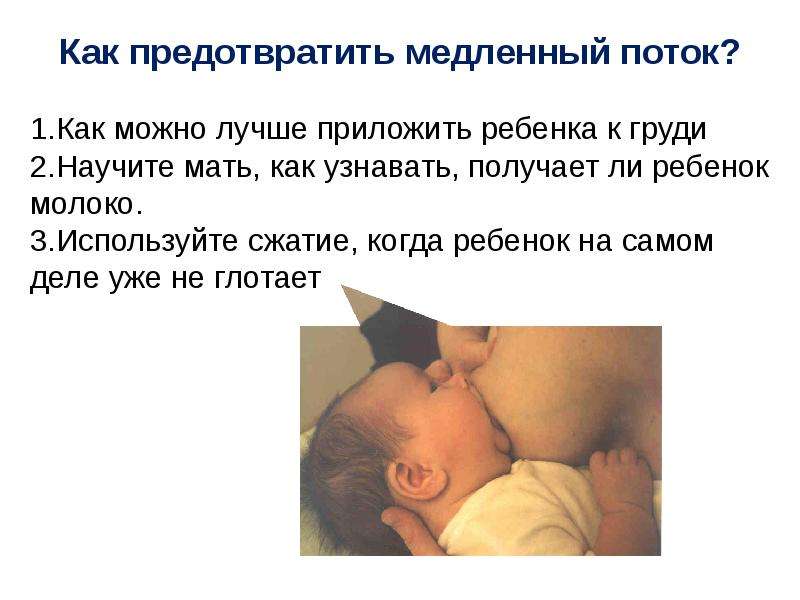
Без вашего участия эти гормоны не будут вырабатываться и работать. Дело в том, что при стимуляции молочной железы в организме усиливается синтез окситоцина и пролактина. То есть чем чаще и эффективнее малыш сосет вашу грудь, тем больше вырабатывается и выделяется грудного молока. .
Однако незрелый малыш зачастую не в силах самостоятельно высасывать молоко довольно длительное время. Что же делать? Необходимо правильно сцеживать грудь. Приемы подробно рассмотрены в двух наших предыдущих материалах: Лактостаз: причины возникновения, методы борьбы и профилактика и Сцеживание молока.
На заметку!
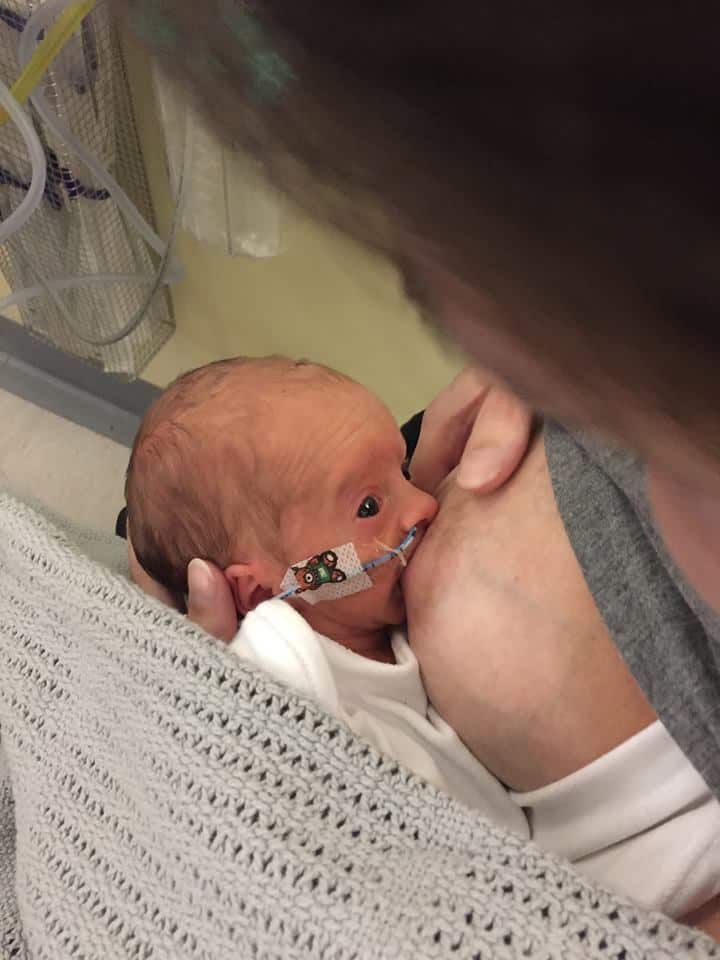
Недоношенный малютка слаб. По сути, еще несколько месяцев он должен был дозревать в утробе, но случилось так, что он поторопился появиться на свет.
Поэтому наберитесь терпения и помогайте крохе: ваша задача на этом этапе – сохранить грудное молоко, которое содержит все самое необходимое. Вначале научитесь правильно сцеживаться, затем – докармливать и прикладывать малыша к груди с помощью медицинского персонала.
Ведь даже научившись правильно брать грудь, кроха долго сосет, поэтому давайте ему возможность передохнуть. Придет время, и все ваши старания будут вознаграждены.
Уход за недоношенным ребенком на втором этапе выхаживания
Выхаживание недоношенного ребенка на втором этапе строится индивидуально и является логическим продолжением мероприятий, начатых в отделении патологии новорожденных родильного дома.
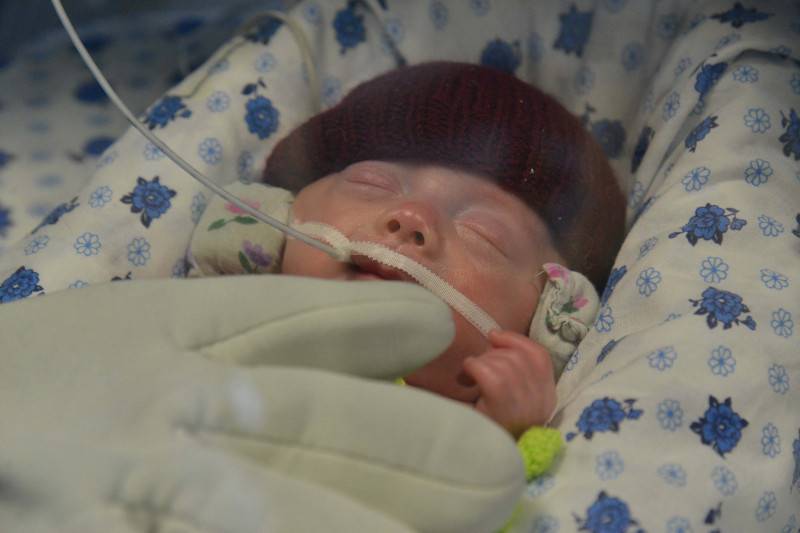
Недоношенные дети с массой тела в момент поступления 1700 г и менее обычно нуждаются в дополнительном обогреве, в связи с чем их помещают в кувез-кровать. Необходимость дополнительного согревания таких детей обычно исчезает к концу 2-3 недели жизни. «Экстремально» недоношенные нередко находятся воткрытых кувезах до полугора-двухмесячного возраста.
Кувезы закрытого типа на втором этапе выхаживания используют чаще всего для больных детей.
Температура воздуха в отделении второго этапа выхаживания недоношенных соответствует таковому в отделении патологии новорожденных родильного дома, однако в палате, где задерживаются дети с массой выше 2500 г, она должна быть снижена до 23-24 С°.
Антропометрию проводят в день поступления (измеряют окружность головы, груди, плеча, бедра, голени, рост, массу), затем повторяют это исследование ежемесячно. Исключение представляют определение массы тела и окружности головы. Взвешивают детей ежедневно, а в случае грудного вскармливания – до и после каждого кормления, проводя при необходимости соответствующую коррекцию объема питания. Окружность головы измеряют не реже одного раза в неделю. Одновременно определяют темпы нарастания мозговой части черепа (расстояние между верхними точками ушных раковин) при наложении сантиметровой ленты через свод черепа.
Один раз в неделю пальпаторно определяют плотность костей черепа для своевременной диагностики краниотабеса. Выкладывание недоношенных на живот начинают как можно раньше. Манипуляцию проводят на жесткой поверхности (матрасик) без подушки, так как у некоторых из них даже в месячном возрасте может отсутствовать защитный рефлекс. В последние годы доказана целесообразность выхаживания недоношенных в положении на животе, так как данная позиция способствует увеличению напряжения кислорода в крови и, кроме того, снижает вероятность срыгиваний.
Массаж передней брюшной стенки проводят ежедневно, начиная с месячного возраста при достижении ребенком массы 1700-1800 г. У недоношенных, страдающих метеоризмом, периодически показано поглаживание живота даже при массе тела 900-1000 г.
Игрушку подвешивают на уровне груди на высоте 60-70 см вне зависимости от возраста, срока гестации и состояния ребенка.
Прогулки с недоношенными детьми, длительно находящимися в отделении второго этапа выхаживания, осуществляют на прогулочных верандах или на улице в теплый осенне-весенний период и летом. В случае затяжных бронхолегочных заболеваний и тяжелой анемии недоношенных, показаны прогулки и в зимний период на прогулочной веранде. Прогулки начинают с детьми 3-4-недельного возраста при достижении массы тела 1700-1800 г. Прогулки с глубоко недоношенными детьми можно начинать с двухмесячного возраста при массе тела 1500-1600 г.
Использование ЛФК и массажа недоношенным детям
Виды массажа и ЛФК:
1. Классический массаж общий и локальный (тактильный, расслабляющий, стимулирующий).
2. Точечный массаж (тормозной и возбуждающий).
3. Сегментарный массаж.
4. Физические упражнения:
– рефлекторные;
– пассивные;
– активные (в соответствии с уровнем психомоторного развития ребенка).
– Упражнения в воде, подводный массаж.
Привес и прирост новорождённого
Первая неделя — снижение веса и первые прибавки
Вес новорожденных малышей очень нестабилен в первую неделю и может снижаться — это является проявлением здоровой нормы.
В первые дни жизни происходит интенсивное избавление молодого организма от излишней жидкости. По этой причине малыш может потерять до 7-10% от своего первоначального веса. Например, при начальном весе в 3500 г., ребенок за 3-4 дня может сбавить вес почти на 350 грамм (до 3150 г.).
Как правило, такое падение веса явно прослеживается при естественном грудном вскармливании, потому что выработка грудного молока у матери обычно начинается только на 2-4 день после родов. А до этих пор ребенок питается лишь молозивом, которое вырабатывается молочными железами лишь в небольших количествах, не способных сколь-либо повлиять на вес.
Если же ребенка держат на искусственном или смешанном вскармливании, то первоначальное падение веса будет незначительным, либо вовсе не проявится.
| Привес, г | Средний | Минимальный |
|---|---|---|
| мальчик | 150 ±150 | -200 … -300 |
| девочка | 100 ±100 | -150 … -250 |
* Привес отсчитывается от первоначального веса с которым родился ребенок
Итак, в первую неделю жизни мальчики прибавляют в среднем по 150 грамм, девочки — 100 г. Однако значительный процент детей (около 25%) может демонстрировать нулевой или отрицательный привес (потерю веса), и это также является для них нормальным явлением. В последующие недели будет достаточно времени, чтобы скомпенсировать первоначальную потерю веса. Но, в этом случае, за весом малыша надо регулярно следить: после первой недели вес должен стабильно увеличиваться, иначе надо искать и решать проблему с кормлением или здоровьем с помощью врача.
Если в любой день первой недели окажется, что малыш потерял более 7% от своего первоначального веса, то рекомендуется обратиться к специалисту. Если сбавил более 10% — вмешательство врача является обязательным.
Привес и прирост за первый месяц
В следующей таблице указаны ориентировочные нормы привеса и прироста грудничков за первый месяц жизни (30-31 день). Так, мальчику желательно прибавить 0,77–1,45 кг, девочке 0,67–1,27 кг.
| Привес, кг | Низкий | Средний | Большой |
|---|---|---|---|
| мальчик | 0,38 – 0,76 | 0,77 – 1,45 | 1,46 – 1,76 |
| девочка | 0,40 – 0,66 | 0,67 – 1,27 | 1,28 – 1,58 |
* В таблице указан привес от рождения до 30-31 дня от рождения
Низкий и большой привес, как правило говорят о том, что интенсивность кормления можно соответственно увеличить или снизить. Если привес малыша выходит за рамки предложенных диапазонов, то это повод вмешаться участковому педиатру. Он должен найти причину слишком низкого или чрезмерного привеса (неверное кормление, временная болезнь ребенка или матери, другое). Затем, в зависимости от текущих показателей роста и здоровья ребенка, врач вырабатывает рекомендации по кормлению, чтобы все показатели постепенно возвращались к норме.
Обращаем внимание на то, что многие врачи постаринке отсчитывают привес от минимального, им так привычнее. Однако в современных эталонах привеса отсчёт ведётся от первоначального веса с которым ребенок родился, поскольку это позволяет оценивать прибавки более объективно
Поэтому нормы привеса первой недели и первого месяца, указанные на данном сайте отсчитвают привес от первоначального веса при рождении.
Прирост за первый месяц для мальчиков составляет 3,5 – 6,0 см, для девочек 3 – 5,5 см.