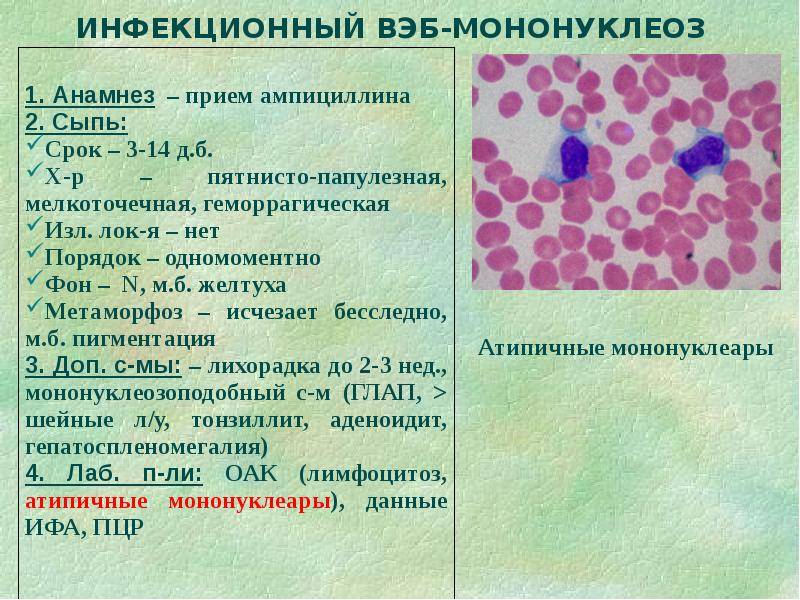
Симптомы болезни
Главный признак заболевания – боль в животе (в верхней его части либо в районе пупка). Боль может быть приступообразной и длиться продолжительное время, может быть тупой, особо не выраженной. Болезненные ощущения становятся выраженнее при резких поворотах тела, поднятии тяжести, чихании, кашле. Нередко возникает чувство тошноты, может быть рвота, расстройства кишечника.
Наличие в организме воспалительного процесса вызывает признаки интоксикации: увеличением числа сердечных сокращений (тахикардией) и общей слабостью, температура тела при остром мезадените может повышаться до 39С. При хроническом она, как правило, не высокая, может повышаться до 37 или до 37. 5 и держится долго. При хроническом мезадените боли беспокоят неделями или месяцами, ребенок становится вялым, уставшим, снижается работоспособность, умственная деятельность.
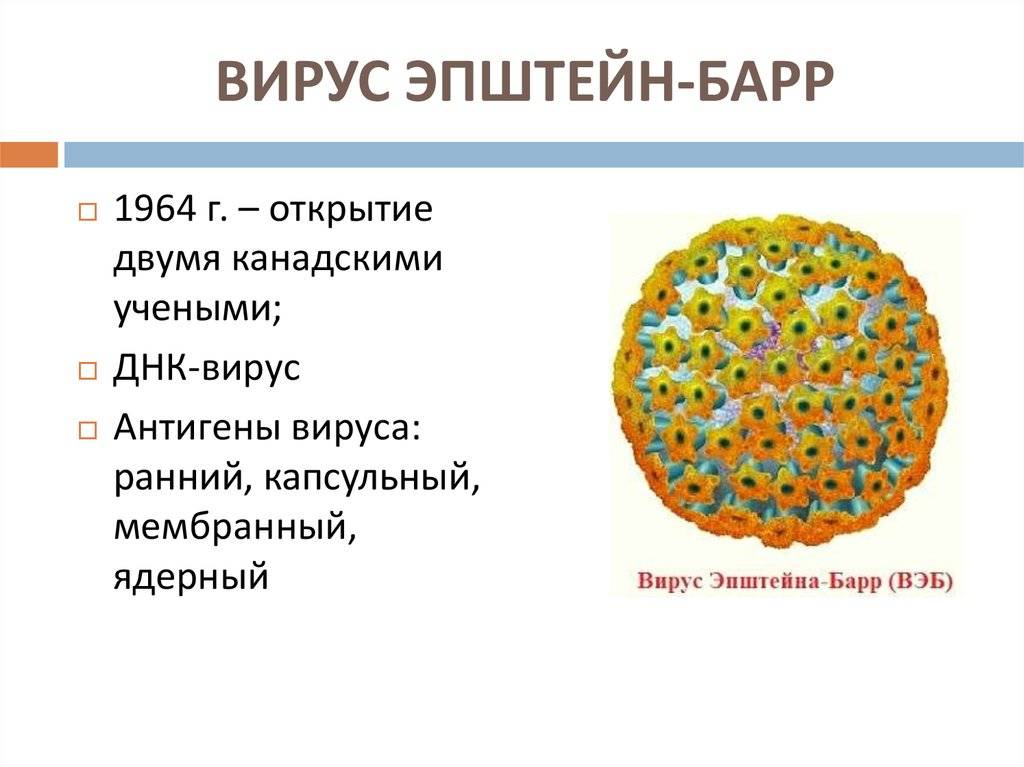
Симптомы вируса Эпштейна-Барра
Все дело в том, что пока иммунные силы организма в порядке, вирус себя проявлять никак не будет, разве что стоит отметить сложно объяснимый синдром хронической усталости, который может быть свойственен в принципе, еще для сотни-других патологий. При незначительном ослаблении иммунного ответа возможны гриппоподобные реакции, с повышением температуры до 38-39 градусов (или без повышения), болями в горле, насморком.
Особенным будет возможное увеличение регионарных лимфоузлов, например шейных, околоушных, возможно подмышечных. Так же, имеет место быть воспалительный процесс в горле (воспаление миндалин). Спустя пару недель от начала заболевания, могут увеличиваться печень и селезенка, и как следствие поражения этих органов — желтушность склер глаз и кожных покровов, изменение цвета мочи (чаще потемнение). Различные сыпи так же имеют место быть в ряде случаев.
Все вышеперечисленное подводит к мысли о том, что при диагностике, врач обязательно столкнется с трудностями, ведь такое обилие симптомов может указывать на наличие самых разнообразных патологий со стороны разных органов и систем. Для формирования верной тактики лечения потребуется комплексный подход в диагностике, назначение многих анализов и дополнительных исследований.
Лечение ВЭБ-инфекции
В настоящее время общепринятых схем лечения ВЭБ-инфекции не существует. Объем терапии больных, как с острой, так и с хронической активной ВЭБ-инфекцией может быть различным, в зависимости от длительности заболевания, тяжести состояния и иммунных расстройств. В комплексном лечении данного заболевания используются различные группы препаратов, в том числе рекомбинантные интерфероны, которые подавляют размножение вируса, защищают незараженные клетки, укрепляют иммунитет. Кроме того, применяются ациклические синтетические нуклеозиды и другие противовирусные препараты, обеспечивающие остновку репликации вируса в пораженных клетках, а также глюкокортикоиды, действие которых направлено на купирование воспалительных процессов в органах и тканях. В зависимости от выраженности тех или иных симптомов заболевания назначается различная симптоматическая терапия (анальгетики, антиоксиданты, нестероидные противовоспалительные средства, муколитики и др.).
ПОЛУЧИТЬ КОНСУЛЬТАЦИЮ
Дети со «скрытым» цитомегаловирусным синдромом рождаются клинически здоровыми, но с лабораторными признаками репликативной активности вируса. В дальнейшем возможны также два варианта развития этого состояния: часто болеющие дети и клинически здоровые дети, у которых активную форму ЦМВ можно обнаружить только при адекватном лабораторном обследовании. Основным клиническим эквивалентом скрытой врожденной ЦМВ-инфекции является необычная склонность детей к частым хроническим бактериальным инфекциям. Нередко это проявляется уже на первых месяцах жизни: пиодермия новорожденного и другие проявления стафилококковой инфекции, рецидивирующие стоматиты, гаймориты, отиты, бронхиты и пневмонии, циститы, пиелонефриты и другие заболевания бактериальной природы. Среди часто болеющих детей этой группы врожденная ЦМВ-инфекция встречается не реже, чем в 70-75% случаев. При обследовании абсолютно клинически здоровых детей первого года жизни перед проведением плановых профпрививок примерно в 30% случаев удается обнаружить активную форму врожденной ЦМВ-инфекции. Проведение вакцинации таким детям до лечения ЦМВ-инфекции или естественной латенции вируса абсолютно противопоказано. Поражения нервной системы после прививок (эпилепсия, ДЦП, аутизм, параличи, умственная отсталость) сегодня связаны не с «плохими» вакцинами, а с неконтролируемой активацией после прививки скрытой врожденной ЦМВ-инфекции, которая собственно и приводит к тяжелым часто необратимым последствиям. Т.е. по сути после прививки развивается не поствакцинальное поражение нервной системы, а цитомегаловирусное, о чем родители и лечащий врач даже не догадываются. Врожденная цитомегаловирусная инфекция может проявляться не сразу, а на 3—5 году жизни ребенка или даже в школьном возрасте. Известно, что около 50% детей со «скрытым» цитомегаловирусным синдромом в дальнейшем относятся к плохо успевающим в учебе школьникам.
Опасность представляет только врожденная ЦМВ-инфекция. Заражение ЦМВ после рождения (с грудным молоком, от других детей и взрослых) у иммунокомпетентных детей (без иммунодефицита) уже никаких заболеваний вызвать не может.
Следует помнить, что обнаружение у ребенка антител IgG в первые 6-9 месяцев после рождения не имеет самостоятельного диагностического значения. Это могут быть материнские антитела, попавшие к ребенку через плаценту и пуповину во время беременности. А антитела IgMу 80% детей старше 2-3 месяцев с активной формой врожденной ЦМВ-инфекции вообще отсутствуют. Поэтому сегодня единственным адекватным методом лабораторной диагностики для подтверждения врожденной и хронической ЦМВ-инфекции являются положительные результаты одновременного ПЦР-исследования крови, слюны и мочи с количественным определением вирусной нагрузки.
Цитомегаловирус, цитомегаловирус лечение, чем лечить цитомегаловирус, цитомегаловирус при беременности.
Если у Вас или Вашего ребенка есть такие жалобы или симптомы,
Вам помогут в клинике «Витацелл» !
Вы можете записаться на прием позвонив по телефонам или написав нам сообщение.
Лечение других заболеваний на букву – в
| Лечение варикоза |
| Лечение варикоцеле |
| Лечение васкулита |
| Лечение вегето-сосудистой дистонии |
| Лечение везикулита |
| Лечение ветряной оспы |
| Лечение вируса папилломы |
| Лечение витилиго |
| Лечение водянки живота |
| Лечение водянки яичка |
| Лечение волынской лихорадки |
| Лечение вульвита |
| Лечение вывиха коленного сустава |
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Лечение вируса Эпштейна-Барр
Пока специфические препараты для устранения ВЭБ-инфекции не разработаны. Тактика лечения вируса Эпштейна-Барр определяется клиническим случаем.
В острый период больному рекомендуется постельный режим, ограничение физической активности и назначаются симптоматические средства для:
- снижения температуры;
- полоскания горла;
- сужения сосудов;
- обезболивания.
Также от вируса герпеса назначаются противовирусные препараты и иммуномодуляторы. Если присоединяется бактериальная инфекция, то используются антибиотики. Хирургическое вмешательство назначается, когда происходит нагноение лимфоузлов или разрыв селезенки.
Течение ВЭБ-инфекции
У людей с нормальным иммунитетом после заражения ВЭБ возможны два варианта. Инфекция может протекать бессимптомно либо проявляться в виде незначительных признаков, напоминающих грипп или острое респираторное вирусное заболевание (ОРВИ). Однако в случае заражения на фоне уже имеющегося иммунодефицита у пациента может развиться картина инфекционного мононуклеоза.
В случае развития острого инфекционного процесса возможны несколько вариантов исхода заболевания:
– выздоровление (ДНК вируса можно выявить только при специальном исследовании в единичных В-лимфоцитах или эпителиальных клетках);
– бессимптомное вирусоносительство или латентная инфекция (вирус определяется в слюне или лимфоцитах лабораторно);
– развитие хронического рецидивирующего процесса:
а) хроническая активная ВЭБ-инфекция по типу хронического инфекционного мононуклеоза;
б) генерализованная форма хронической активной ВЭБ-инфекции с поражением ЦНС, миокарда, почек и др.;
в) стертые или атипичные формы ВЭБ-инфекции: длительный субфебрилитет неясного генеза, рецидивирующие бактериальные, грибковые, часто микст-инфекции респираторного и желудочно-кишечного тракта, фурункулез;
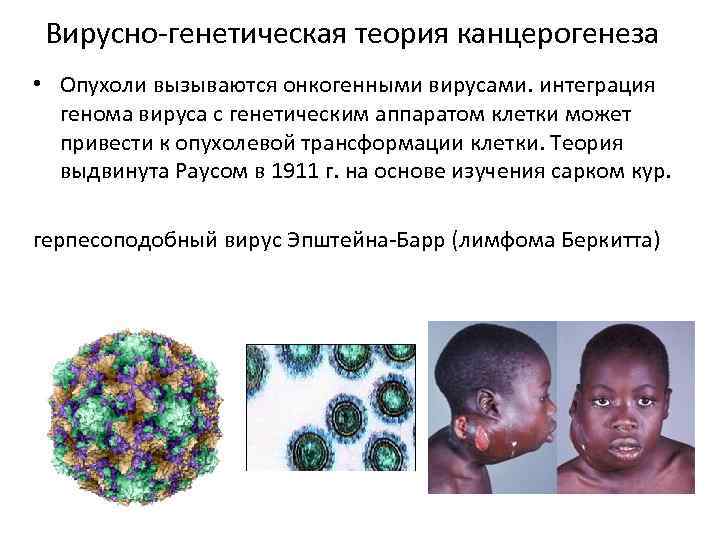
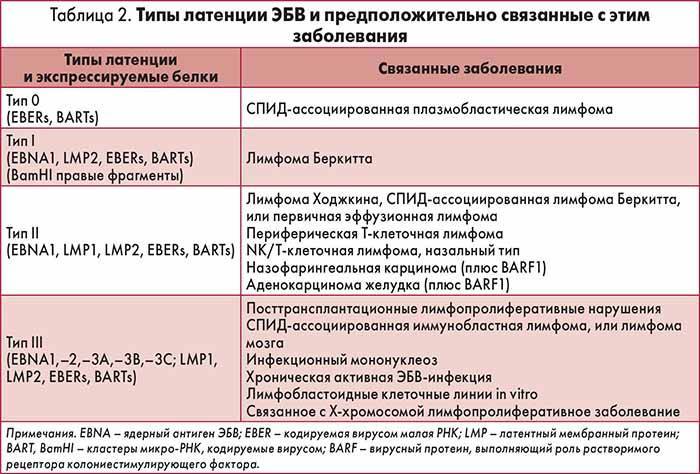
г) развитие онкологических заболеваний (лимфома Беркитта, назофарингеальная карцинома и др.);
д) развитие аутоиммунных заболеваний;
е) ВЭБ-ассоциированный синдром хронической усталости.
Исход острой инфекции, вызванной ВЭБ, зависит от наличия и степени выраженности иммунного дефицита, а также от наличия ряда внешних факторов (стрессы, сопутствующие инфекции, операционные вмешательства, гиперинсоляция, переохлаждения и др.), способных нарушать работу иммунной системы.
Как происходит заражение вирусом
Заражение вирусом Эпштейн-Барр происходит следующими путями:
- воздушно-капельным – чаще всего реализуется при поцелуе с больным человеком;
- аспирационным ─ вдыхание капелек слюны или носовой слизи;
- контактно-бытовым ─ при использовании общих полотенец, посуды, других предметов ежедневного пользования;
- через кровь ─ такой путь называется трансмиссивным, кровь переносится от больного здоровому человеку насекомыми, например комарами;
- искусственным ─ при медицинских или косметологических манипуляциях, когда не соблюдается санитарный режим;
- в процессе родов от матери плоду;
- алиментарным ─ во время грудного вскармливания;
- половым.
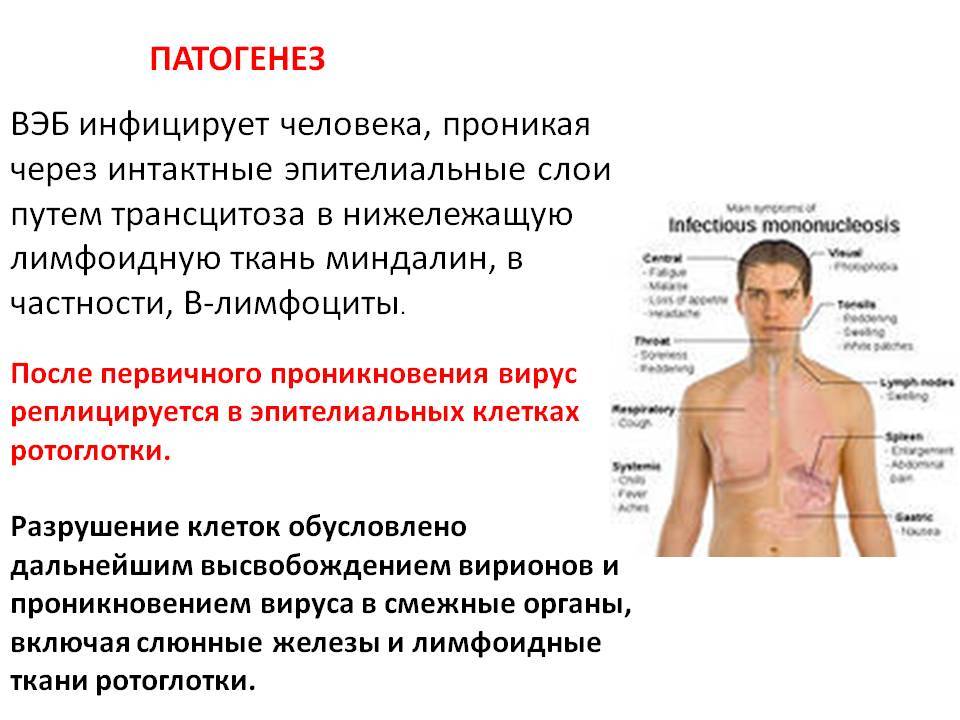
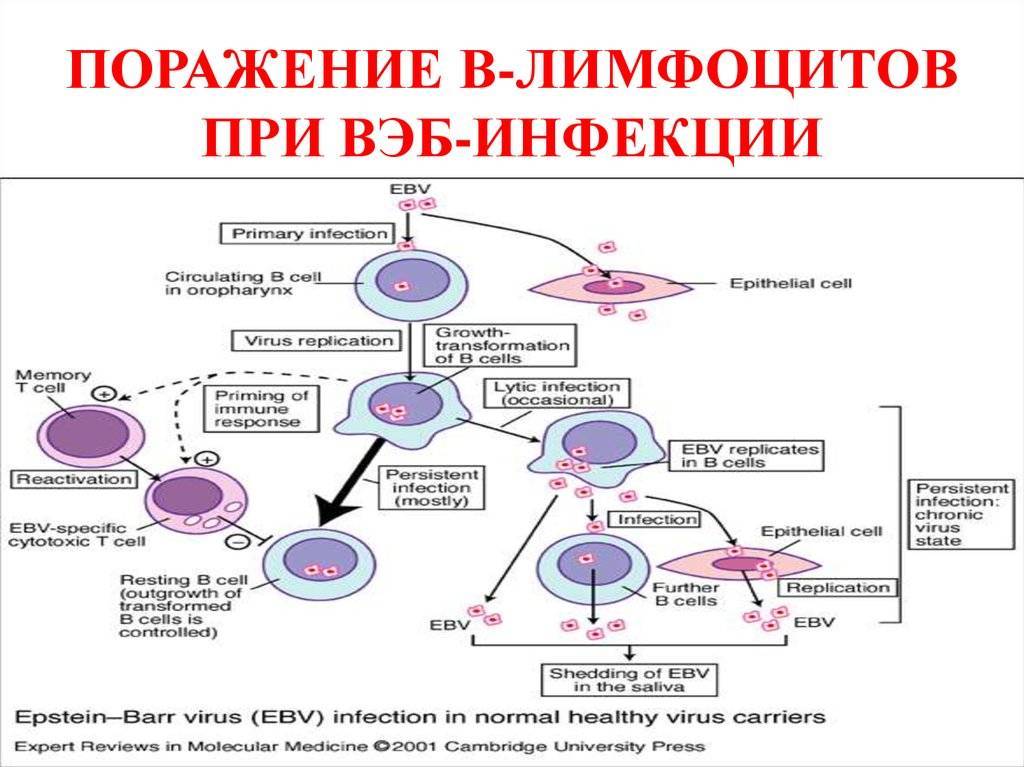
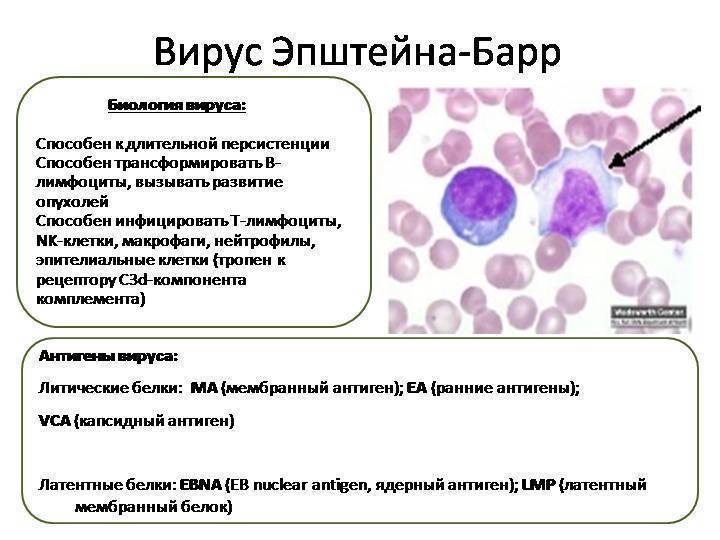
Источник ─ только больной человек, животные этой инфекцией не болеют. Epstein Barr Virus относится к так называемому семейству гамма, которая тропна (ориентирована, указывает на направление роста) к лимфоидной ткани. Вирус Эпштейна-Барр поселяется в В-лимфоцитах ─ клетках, от которых зависит гуморальный иммунитет. Эти клетки образуются в костном мозге, переносятся кровью, аккумулируются в лимфатических узлах и селезенке. Основная функция В-лимфоцитов ─ образование антител и сохранение их в клеточной памяти.
Проникнув в организм хозяина, вирус уже никогда его не покидает. Инфекционный процесс протекает в 4-х формах:
- острой (к ней также относится обострение);
- хронической ─ длится более полугода;
- бессимптомной или форма носительства;
- медленной инфекции.
Более других опасен для человека процесс медленной инфекции, когда возбудитель непрерывно размножается в В-лимфоцитах. Так происходит у людей со сниженным иммунитетом. Обнаружить наличие вируса Эпштейна-Барр можно только лабораторным путем.
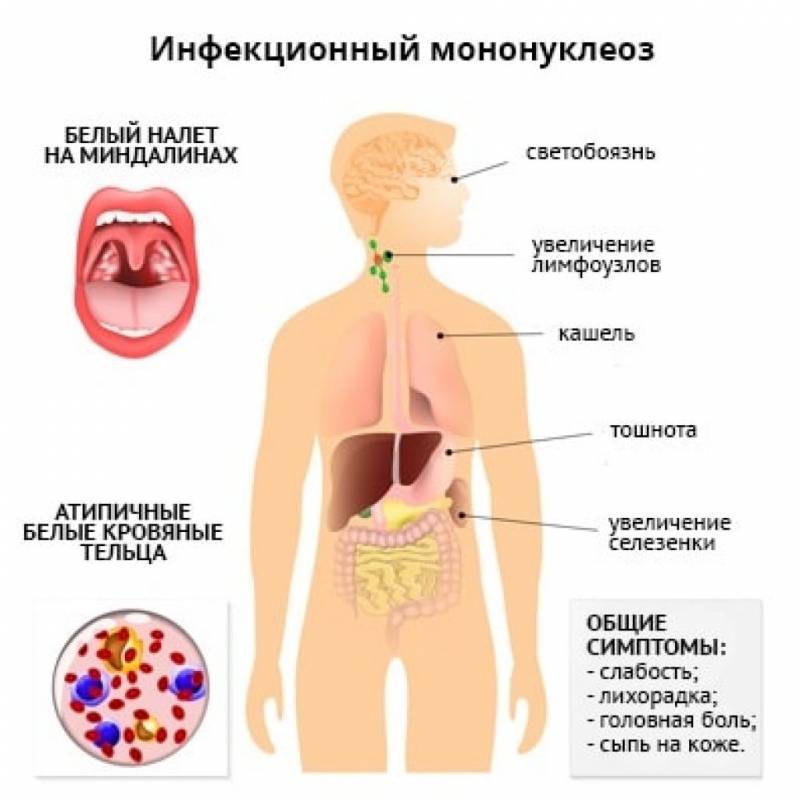
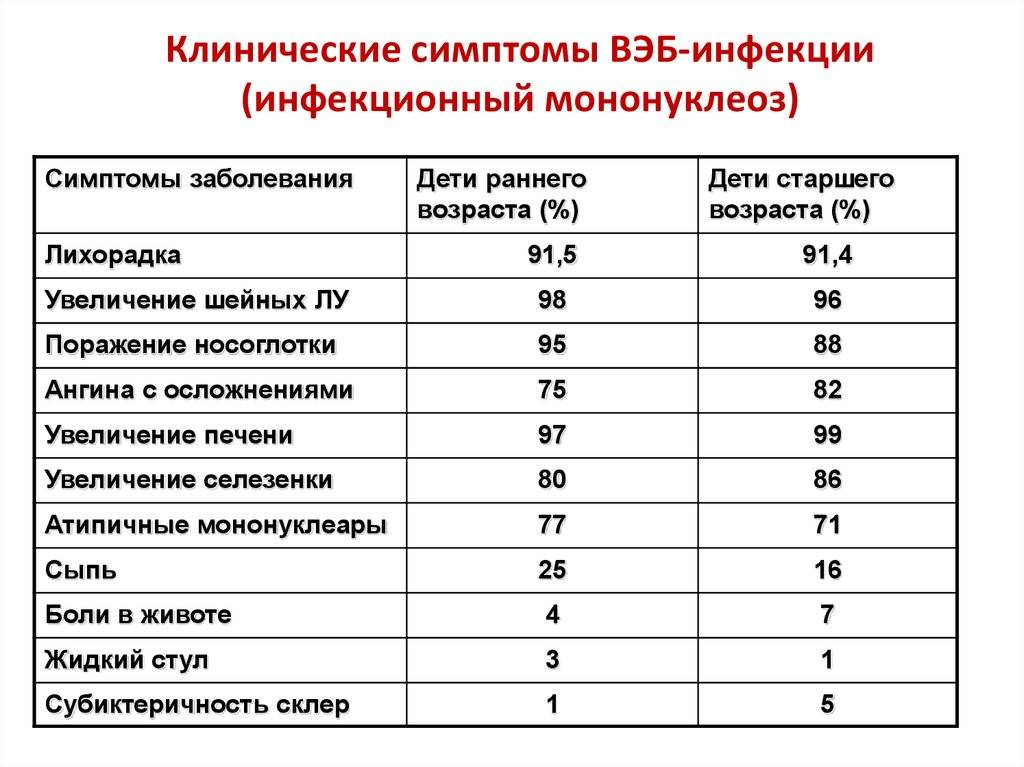
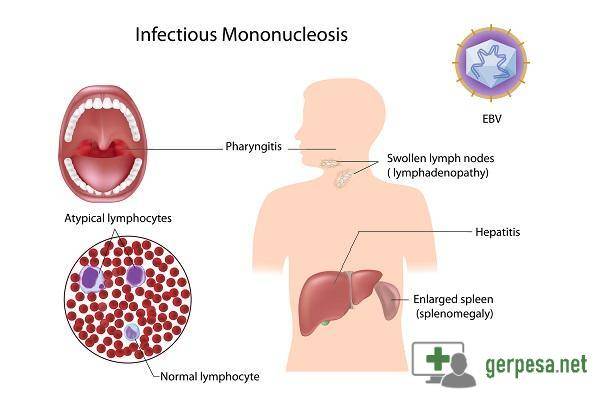
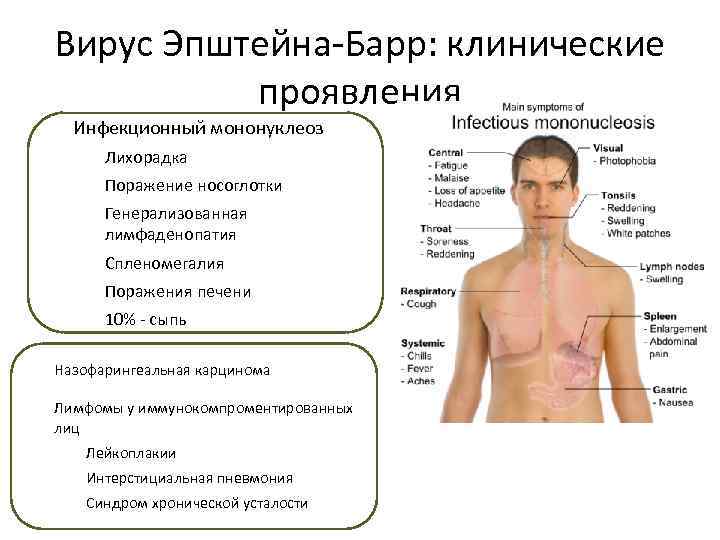
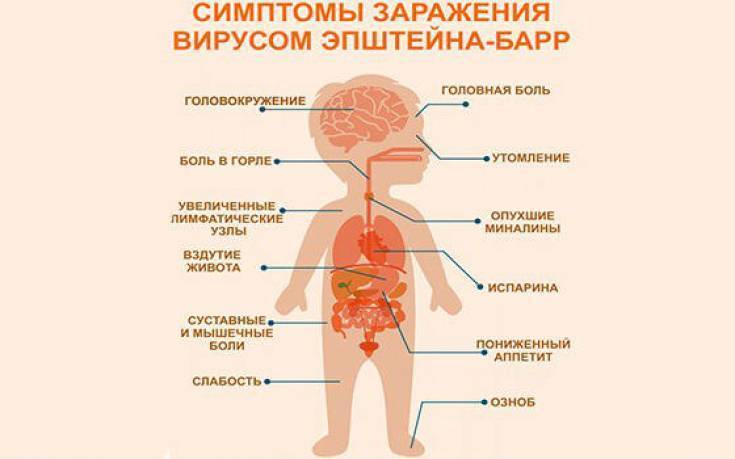
Симптомы ВЭБ-вируса Эпштейна-Барр

При заражении вирус попадает внутрь организма с током крови или же чаще всего на слизистую оболочку рта, глотки, миндалины, слюнные железы. И сразу же начинает интенсивно размножаться. Вирионы при этом разносятся по организму и поражают иммунные клетки. Продолжительность инкубационного периода достаточно длительная – 30-50 дней. При недостаточном уровне Т-лимфоцитов, которые отвечают за способность иммунитета противостоять инфицированию, развиваются заболевания, в том числе мононуклеоз, который приводит к развитию следующих симптомов:
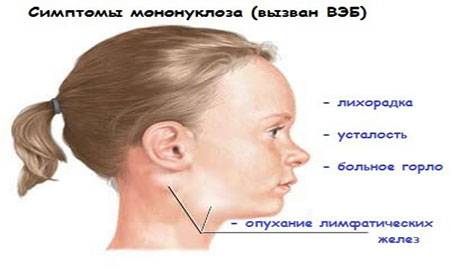
- повышение температуры тела;
- заложенность носа, покраснение небных дужек (состояние, подобное ОРВИ);
- головные боли и дискомфорт в горле, усиливающийся при глотании;
- увеличение лимфатических узлов;
- нарушение пищеварения, тошнота;
- слабость, недомогание.
ВЭБ-симптомы у взрослого и ребенка могут включать увеличение селезенки – по мере развития заболевания этот орган может увеличиться до внушительных размеров, что сопровождается болями в левом подреберье. При поражении печени возможно развитие желтухи, что проявляется желтым оттенком кожи и слизистых оболочек, мелкими высыпаниями на коже, появлением темно-коричневой мочи и светлого оттенка кала.
По одной из версий, ЭБВИ является главной причиной широкого распространения синдрома хронической усталости – состояния, с которым хотя бы раз в жизни сталкивались многие современные люди. Этот синдром представляет собой болезнь, характеризующуюся длительной усталостью, которая не проходит даже после продолжительного отдыха. Хроническая усталость, вызванная ВЭБ, часто сопровождается ломотой во всем теле, слабостью в мышцах, головными болями и различными гриппоподобными проявлениями. Также наблюдаются изменения умственной деятельности: нарушение концентрации внимания, ухудшение памяти, забывчивость, невнимательность.
Кроме того, вирус может дать о себе знать развитием периорбитального отека, который характеризуется припухлостью верхних, нижних или верхних и нижних век по причине скопления жидкости в жировой клетчатке. Острая ВЭБ-инфекция также может сопровождаться развитием конъюнктивитов, кератитов, увеитов и даже офтальмоплегии – паралича отдельных групп или всех мышц глаза.
Лечение вируса Эпштейна-Барра
Сам вирус Эпштейна-Барра как таковому лечению, не подлежит. В тех случаях когда он верифицируется (обнаруживается) у пациентов с различными заболеваниями на фоне иммунодефицита, прибегают к определенным схемам лечения, используя препараты, направленные на его инактивацию (подавление) в организме.
Такая терапия проводится только при наличии вирус-ассоциированного заболевания, ведь сам вирус Эпштейна-Барра, как таковой, полностью вывести из организма невозможно. Перед лечащим врачом стоит задача, прежде всего распознать присутствие вируса Эпштейна-Барра несмотря на радикально огромное количество симптомов и жалоб, провести тщательную диагностику и начать лечение, в данном случае симптоматическое, но с той особенностью, что терапия будет направлена сначала на подавление вируса, а уже во вторую очередь на купирование последствий и лечение присоединившихся патологий (фарингитов, и пр.).
В случае онкологических ситуаций, так или иначе, противовирусная терапия обязательно будет назначаться в контексте химиотерапии, лучевой терапии. Говоря об онкологии, прогноз у многих заболеваний ассоциированных с данным вирусом неплохой, но опять же, важную роль будет играть своевременное обращение и вовремя начатая (и правильно выбранная), тактика лечения.
С какими заболеваниями может быть связано
Осложнения инфекционного мононуклеоза разнообразны и включают в себя:
- разрыв селезенки,
- менингит,
- энцефалит,
- синдром Гийена-Барре,
- параличи,
- поперечный миелит,
- гемолитическая анемия,
- гипотромбоцитные кровотечения,
- фаринготрахеальная обструкция,
- увеит,
- миокардит,
- перикардит.
Хроническая ВЭБ-инфекция чаще осложняется у иммунокомпрометированных лиц такими болезнями как:
- острая дыхательная недостаточность,
- кровотечения,
- поражением ЦНС,
- злокачественные новообразования.
В целом при инфекционном мононуклеозе прогноз благоприятнее, чем при других формах ВЭБ-инфекции, и лишь при хроническом течении – неблагоприятный.
Описание
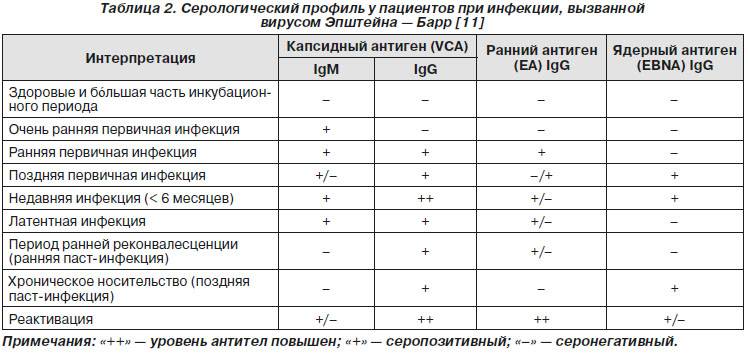
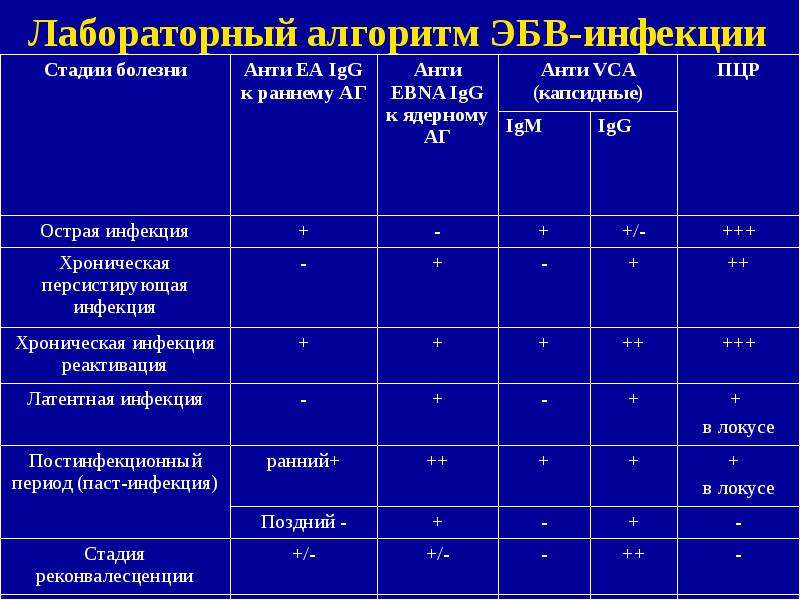
Вирус Эпштейна-Барр, ДНК EBV в крови, качественный — определение ДНК вируса Эпштейна-Барр (EBV) в крови, методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени».
Метод ПЦРпозволяет идентифицировать в биологическом материале искомый участок генетического материала и обнаружить единичные молекулы ДНК вируса, не выявляемые другими методами. Принцип метода основан на многократном увеличении числа копий, специфичных для данного возбудителя участка ДНК.
С помощью ПЦР-анализа можно диагностировать инфекцию в остром периоде и выявлять случаи носительства.Вирус Эпштейна-Барр
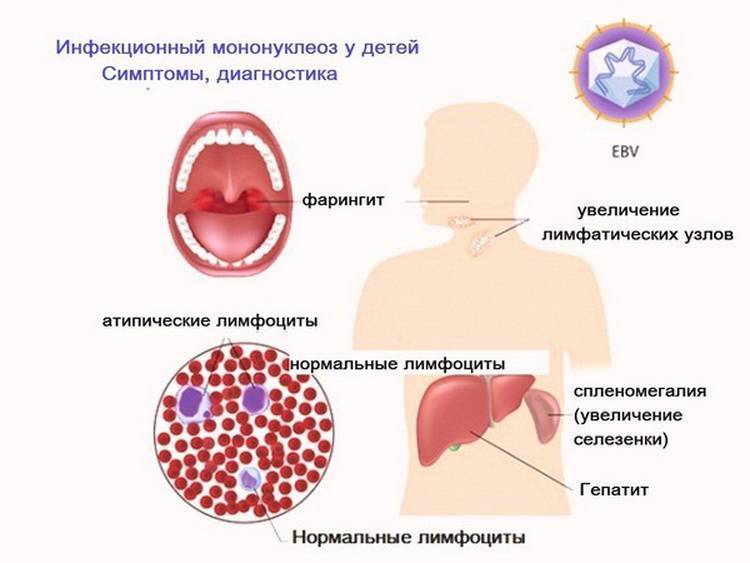
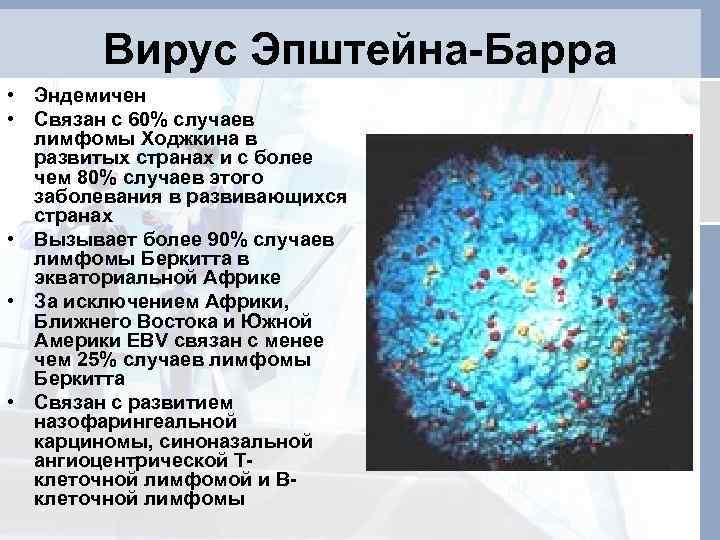
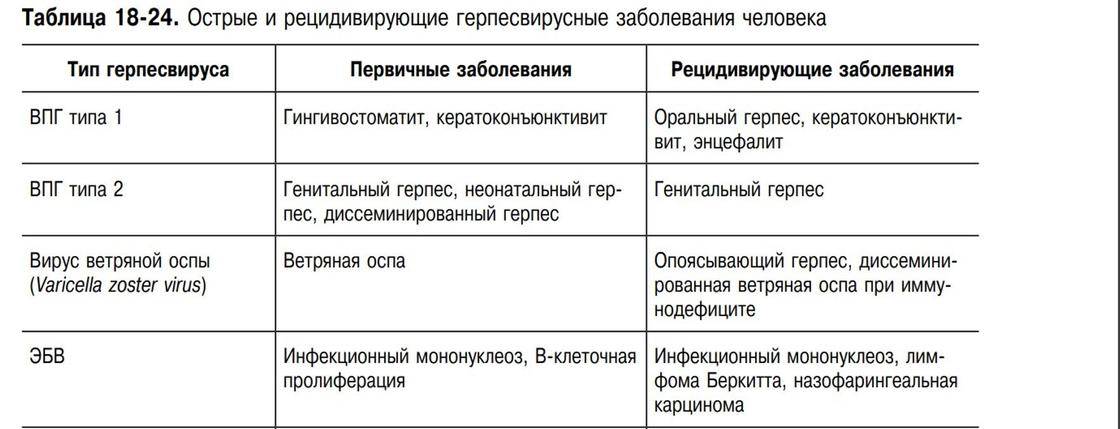
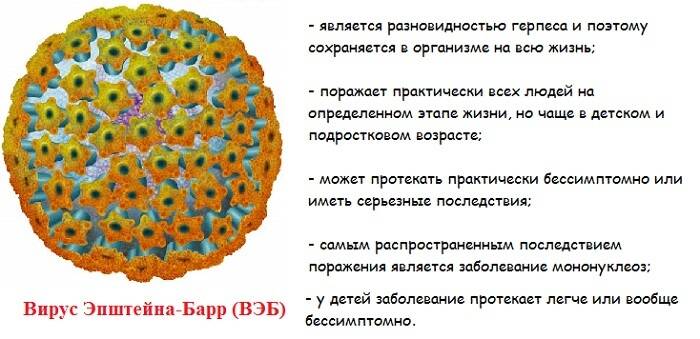
Вирус Эпштейна-Барр относится к вирусам герпеса организма 4-й группы. Поражает В-лимфоциты человека, вызывая инфекционный мононуклеоз. Кроме того, связан с развитием волосистой лейкоплакии, назофарингеальной карциномы, лимфомы Беркитта, болезни Ходжкина, В-клеточной лимфомы. Вирус Эпштейна-Барр может быть причиной так называемого «синдрома хронической усталости».
Первичное инфицирование часто протекает с умеренно выраженным тонзиллитом и фарингитом или бессимптомно. Клинические проявления инфекционного мононуклеоза определяются у 35–50% инфицированных.
Длительность инкубационного периода заболевания составляет 4–6 недель.Клинические признаки инфекции, вызванной ВЭБ
В начальный период болезни инфекция проявляется болями в мышцах, утомляемостью, общим недомоганием. Затем к ним присоединяется лихорадка, боль в горле, увеличение лимфатических узлов, селезёнки и иногда печени. В некоторых случаях появляется сыпь на руках и туловище. Симптомы сохраняются 2-4 недели.
Для беременных женщин и плода вирус Эпштейна-Барр безопасен. У грудничков, детей младшего возраста — мононуклеоз развивается редко.
С помощью ПЦР-анализа можно диагностировать инфекцию в остром периоде и выявлять случаи носительства. Определение ДНК вируса особенно полезно для выявления данной инфекции у новорождённых, когда серологические исследования мало информативны вследствие незрелости иммунной системы, а также в сложных и сомнительных случаях.Показания:
- определение эффективности пройденного курса лечения;
- обследование при наличии мононуклеозоподобного синдрома, лимфаденопатий, гепатита неясной этиологии, рецидивирующих воспалительных заболеваний ротовой полости, пневмоний, менингоэнцефалита;
- обследование женщин при наличии отягощённого акушерско-гинекологического анамнеза;
- обследование новорождённых с симптомами врождённой инфекции.
Подготовка
Специальная подготовка не требуется. Рекомендуется взятие крови не ранее чем через 4 часа после последнего приёма пищи.
Забор крови производится в соответствующую пробирку строго до метки.
Сразу после заполнения и извлечения пробирки из держателя её нужно аккуратно перевернуть 5–10 раз на 180° для смешивания пробы с наполнителем. Не встряхивать! Интерпретация результатов
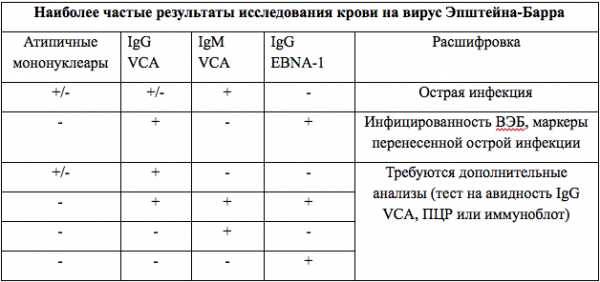
Ответ выдается в качественном формате: «обнаружено» или «не обнаружено».
«Обнаружено»: «Не обнаружено»:
Осложнения инфекционного мононуклеоза
Большинство людей с инфекционным мононуклеозом выздоравливают в течение 2-3 недель и не испытывают каких-либо дальнейших проблем со здоровьем. Тем не менее, в некоторых случаях могут развиться осложнения. Некоторые из основных осложнений при мононуклеозе описаны ниже.
Продолжительная усталость наблюдается более чем в 10% случаев мононуклеоза. Упадок сил может длиться более 6 месяцев после заражения. Некоторые специалисты считают, что это может быть формой синдрома хронической усталости. Это плохо изученное заболевание, вызывающее постоянную усталость и ряд других симптомов, таких как головная боль и боль в суставах.
Сокращение количества клеток крови. В редких случаях мононуклеоз может привести изменениям в крови, а именно к сокращению количества:
- эритроцитов — красных кровяных телец (анемия) — может вызвать усталость и одышку;
- нейтрофилов — белых кровяных телец (нейтропения) — может повысить риск вторичного заражения;
- тромбоцитов — из-за этого легче появляются синяки и дольше не останавливается кровотечение.
В большинстве случаев нарушения формулы крови носят временный характер и проходит в течение нескольких месяцев, не вызывая серьезных симптомов.
Разрыв селезенки — редкое и опасное осложнение мононуклеоза. Риск разрыва селезенки очень мал, это случается лишь в 1 случае мононуклеоза из 500–1000, но разрыв селезенки может приводить к смерти в результате сильного внутреннего кровотечения. Основной симптом разрыва селезенки — острая боль в животе слева. В этом случае нужно вызвать скорую помощь, позвонив со стационарного телефона по номеру 03, с мобильного 911 или 112. В некоторых случаях может потребоваться экстренная операция по удалению увеличенной или разорванной селезенки (спленэктомия).
Разрыв селезенки, как правило, происходит при повреждении, вызванном интенсивной физической активностью, например, занятиями контактными видами спорта. Поэтому необходимо воздерживаться от такой активности не менее месяца после проявления симптомов инфекционного мононуклеоза. Будьте особенно осторожны в течение второй и третьей недели болезни, так как в этот период селезенка наиболее уязвима.
Примерно у половины людей с мононуклеозом увеличивается селезенка. Само по себе это не представляет угрозы здоровью.
Неврологические осложнения. Менее чем в 1% случаев вирус Эпштейна — Барр может поразить нервную систему и спровоцировать развитие ряда неврологических заболеваний:
- Синдром Гийена-Барре — повреждение периферических нервов, что вызывает онемение и слабость в конечностях, вялый паралич.
- Паралич лицевого нерва (паралич Белла) — временный паралич одной половины лица.
- Вирусный менингит — инфекционное заболевание, поражающее защитную оболочку головного и спинного мозга. Вирусный менингит обычно протекает легче, чем бактериальный менингит, который может привести к смерти.
- Энцефалит — инфекционное заболевание головного мозга.
Эти осложнения зачастую требуют специального лечения, но более чем в 80% случаев люди полностью выздоравливают.
Вторичная инфекция. Вторичное бактериальное заражение обычно возникает у людей со слабым иммунитетом, например, у больных СПИДом или людей, проходящих химиотерапию. У них мононуклеоз настолько ослабляет организм, что он становится уязвим для бактерий. При инфекционном мононуклеозе могут возникнуть такие тяжелые вторичные инфекционные заболевания как пневмония (инфекционное заболевание легких) и перикардит (инфекционное заболевание сердечной сумки).
Как лечить вирус Эпштейна-Барр?
При инфекционном мононуклеозе противовирусное лечение обычно не требуется. Препараты ацикловира в этом случае эффекта не дают.
В тяжелых случаях показано применение короткого курса глюкокортикостероидов, например, преднизолона в дозе 0,001 г/кг в сутки в течение 5-7 дней. Рекомендуются гипосенсибилизирующие и симптоматические средства.
В случае присоединения вторичной бактериальной инфекции назначают антибактериальные препараты в возрастных дозах, за исключением аминопеницилинов. Среди этиотропных средств лечения хронической активной ВЭБ-инфекции в стадии реактивации применяют ацикловир, ганцикловир. Однако эти препараты не дают эффекта при латентном течении заболевания.
Ацикловир назначают так же, как при опоясывающем герпесе. Ганцикловир вводят внутривенно в дозе 0,005-0,015 г/кг 3 раза в сутки в течение 10-15 дней. Курс может быть продлен до 21 дня. Поддерживающая доза составляет 0,005 г/кг в сутки. Препарат в такой дозе вводят в течение длительного времени для профилактики рецидивов заболевания. Для поддерживающей терапии можно использовать ганцикловир в таблетках по 1 г 3 раза в сутки.
В лечении хронической активной ВЭБ-инфекции используют препараты альфаинтерферона. Рекомбинантный интерферон назначают в дозах из расчета 1 млн МЕ на 1 м2 площади тела. Кратность введения препарата составляет 2 раза в сутки с интервалом 12 часов. Продолжительность курса лечения при дозе 1-3 млн МЕ 2 раза в сутки в течение первой недели, затем 3 раза в неделю в течение 3-6 месяцев.
В случае тяжелых форм ВЭБ-инфекции применяют иммуноглобулин для внутривенного введения в разовой дозе 3-4 мл/кг массы тела в сутки (0,15-0,2 г/кг массы тела в сутки) от 1 до 5 введений на курс лечения. Курсовая доза не должна превышать 2 г на 1 кг массы тела.
Лимфома Беркитта высокочувствительная к различным видам цитосатиков, вводятся они внутривенно в дозе 0,03-0,04 г/кг однократно, если заболевание диагностировано в ранней стадии. Эффективным является лечение циклофосфаном, который дважды с интервалом 10-14 дней. В случае распространения процесса на оболочки и вещество спинного и головного мозга интралюмбально вводят метотрексат в дозе 0,005 г с последующим ее повышением.
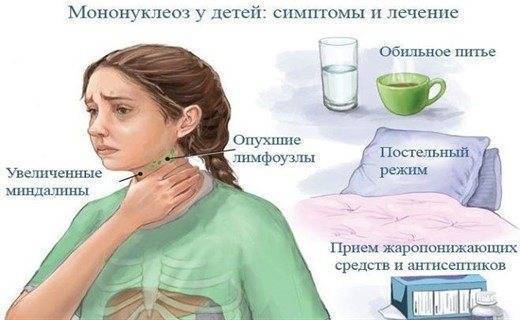
Вирус Эпштейна-Барра у детей
Говоря о детях, в зависимости от их возраста появляется ряд особенностей, так, например, если ребенок до 3 лет, то могут наблюдаться:
- Сильная возбудимость и раздражительность без очевидных причин;
- Увеличение регионарных лимфоузлов (чаще околоушные и шейные);
- Частичный или полный отказ от еды;
- Различные высыпания на теле (чаще будет похожа на сыпь при скарлатине);
- Воспалительные заболевания глотки (фарингиты, с температурой 39-40);
- Вздутие живота;
- Желтушность склер и кожных покровов (Вовлечение печени в патологические процессы);
- В остром периоде возможно увеличение аденоидов.
К сожалению, все вышеперечисленное натолкнет как родителей ребенка, так и возможно — лечащего врача, на сторонние диагнозы, побудит начать бесконтрольный прием различных антибиотиков (которые только усугубят положение дел), и при их неэффективности назначение новых антибиотиков, что в случае с детьми может губительно сказаться в дальнейшем на их иммунной системе.
У ребенка увеличены лимфоузлы в брюшной полости и селезенка
В брюшине человека, в ее левой верхней части, находится небольшой по размерам орган, называемый селезенкой. У плода она является органом кроветворения. У новорожденного ребенка и в дальнейшем до конца жизни человека селезенка выполняет множество важных функций, включая лимфопоэз. Это значит, что в ней продуцируются лимфоциты и антитела. Также она служит, подобно лимфоузлам, природным фильтром, задерживающим патогенные агенты (бактерии, вирусы, инородные частицы).
Если у ребенка болит живот, по УЗИ увеличены лимфоузлы в брюшной полости и селезенка – это является признаком того, что в организме протекает воспалительный процесс, вызванный инфицированием патогенными микробами или простейшими.
Однако увеличение селезенки может означать еще одну неприятную болезнь – лимфому. Она диагностируется у людей любого возраста, включая детей. Другие названия патологии – лимфогранулематоз, болезнь Ходжкина.
Ее характерные особенности заключаются в том, что на первых этапах увеличенные лимфоузлы практически никак себя не проявляют и обнаруживаются только случайно, например, при УЗИ брюшной полости. Они могут спонтанно увеличиваться и уменьшаться, не вызывая у пациента неприятных ощущений. С развитием заболевания появляются такие симптомы, как повышение температуры, снижение веса, отказ от еды, потливость в ночное время, боли в животе. Воспаленные лимфоузлы и селезенка прекращают выполнять свою главную функцию – защиту от микробов. Поэтому у людей с такой патологией резко снижается иммунитет.
Причиной увеличения селезенки является наличие в крови вируса Эпштейна – Барр (герпес 4). Он обнаруживается примерно у 50% детей старше 5-летнего возраста, но заболевают лимфомой далеко не все. Провоцирующими факторами становятся состояния, снижающие иммунитет (болезни, операции, стрессы, плохое питание), и генетическая предрасположенность.
Методы лечения зависят от степени развития болезни. На ранних стадиях назначается противовирусная терапия с использованием препаратов «Валацикловир», «Ганцикловир» и их аналогов. По показаниям может быть проведена хирургическая операция по удалению селезенки.
Результаты колоноскопии
Дальнейшие назначения и действия врача зависят от результатов ФКС, от обнаружения или отсутствия какой-либо патологии в толстой кишке.
Неинформативная колоноскопия
Это бывает при плохом очищении кишечника, полноценный осмотр кишки не мог быть проведен из-за наличия каловых масс. В этом случае врач назначает повтор колоноскопии через год или в другое время.
Патологий не обнаружено
Дополнительные диагностические мероприятия не требуются. Повторная колоноскопия — через 5-10 лет.
Обнаружено 1-2 полипа размером менее 1 см
Если риск озлокачествления низок, то посмотреть рост полипов в динамике можно, повторно пройдя исследование через 5 лет.
Обнаружены полипы с высоким риском перерождения
Назначается повторная колоноскопия сроком менее чем через 5 лет. На опасность ситуации указывают следующие факты:
-
диагностирован полипоз (более 2 полипов в кишке);
-
размеры полипов превышают 1 см;
-
результаты биопсии показали, что полипы имеют высокую склонность к озлокачествлению;
-
наличие раковых клеток в полипе.
Также пройти ФКС в скором времени придется пациентам, у которых были обнаружены крупные полипы, но плохая подготовка кишечника помешала взятию биопсии или их удалению.
Полип есть, но его нельзя удалить во время колоноскопии
Может быть назначена полостная операция.
Диагностирован рак
Врач назначает дополнительное обследование с целью выявления стадии рака и характеристик опухолевого образования и лечение в соответствии с полученными результатами, пациент ставится на учет к онкологу и получает направление в онкологическую клинику для прохождения специализированного лечения.
Не удалось обследовать толстый кишечник полностью
Для дополнительной диагностики назначают рентгенографию с бариевой клизмой или виртуальную колоноскопию. Клизма с барием позволяет контрастно увидеть на рентгене патологические изменения толстого отдела кишечника: стенозы, опухоли, новообразования, полипы. Виртуальная колоноскопия — это альтернатива скрининговой колоноскопии, когда с помощью компьютерной томографии создается проекция толстого кишечника и анализируется его состояние.
О вирусе Эпштейна-Барра
Вирусом Эпштейна-Барра называют один из подвидов человеческого герпевируса (4тип). Включает в себя двухцепочную ДНК, РНК стадии не имеет. В современной медицине, данный вирус принято считать потенциально опасным с точки зрения онкогенности (развития раковых опухолей). У некоторых людей инфицированных данным вирусом, не возникает никаких жалоб касательно собственного здоровья. В пользу теории онкогенности вируса говорит то, что проникая в клетку, он не вызывает её гибель, а напротив, вызывает ускоренное деление, рост, что и может послужить причиной развития онкозаболеваний.
Видео лечение Вируса Эпштейн-Барра, 13:24 мин