Почему возникает послеродовая депрессия
Развитие данной патологии связывают с реакцией психики на физиологические изменения, происходящие в организме в родах, а также после них. Речь идет о потери крови, изменениях гормонального фона, недосыпании, усталости, новом режиме, смещении акцентов в поведении близких и родственников, страхе совершить ошибку, недостатке внимания со стороны мужа.
Также важную роль играют такие факторы:
– низкий социально-экономический статус;- тяжелая беременность;- отрицательные события в жизни;- возраст старше 40 лет;- отсутствие профессионального образования;- полное прекращение трудовой деятельности перед родами;- алкоголизм и др.
Почему у беременных женщин могут возникать проблемы со сном
Первая и наиболее важная причина проблем со сном во время беременности — увеличение размеров плода. Это затрудняет поиск удобного положения для сна.
Если женщина спала на спине или животе, могут возникнуть проблемы со сном на боку, как рекомендуют врачи. Кроме того, смена положения во сне становится более трудной по мере прогрессирования беременности.Другие общие физические симптомы, которые также могут мешать сну:
- Частые позывы к мочеиспусканию. Почки работают сильнее, чтобы отфильтровать увеличенный объем крови, проходящей через организм, и этот процесс создает больше мочи. Второй фактор — когда ребенок растет и матка становится больше, увеличивается давление на мочевой пузырь. Третий — околоплодные воды обновляются каждые 2-3 часа, что не может ни отразиться на диурезе беременной днем и ночью. Ночные мочеиспускания в ночное время также увеличиваются, если ребенок особенно активен ночью.
- Учащенное сердцебиение. Частота сердечных сокращений увеличивается, чтобы обеспечить хороший приток крови к матке. При этом чем больше крови поступает в матку, тем быстрее работает сердце, чтобы отправить достаточное количество крови остальным органам.
- Затрудненное и учащенное дыхание. Увеличение гормонов во время беременности заставляет дышать более глубоко и может казаться, что не хватает воздуха. В дальнейшем дыхание может быть затруднено, так как увеличенная матка занимает больше места, что приводит к давлению на диафрагму.
- Боль в пояснице и судороги ног. Дополнительный вес при беременности влияет на боли в ногах и спине. Во время беременности организм также вырабатывает гормон релаксин, который помогает подготовиться к родам. Один из эффектов релаксина — ослабление связок по всему телу, что делает беременных женщин менее устойчивыми и более подверженными травмам, особенно в спине.
- Изжога и запор. У многих беременных женщин появляется изжога, которая возникает, когда содержимое желудка возвращается в пищевод. Во время беременности вся пищеварительная система замедляет работу, и пища дольше остается в желудке и кишечнике, что может вызвать изжогу или запор. Эти ощущения могут ухудшиться в последнем триместре беременности, когда растущая матка давит на желудок или толстую кишку.
Проблемы со сном могут возникнуть и по другим причинам. У многих беременных женщин сны становятся более яркими, чем обычно, а у некоторых даже возникают кошмары.
Обследования в первом триместре беременности
Врачи женской консультации рекомендуют будущим мамочкам первый раз посетить гинеколога и встать на учет в
женской консультации в срок до 12 недели их беременности. На первой консультации специалист заводит
«Индивидуальную карту беременной и родильницы» (форма №111/у) по которой будущая мама будет наблюдаться в
женской консультации, а затем оформляет и выдает каждой пациентке обменную карту (форма 113/у – с которой
она пойдет в выбранный родильный дом) и список лабораторных обследований, которые она должна пройти в
обязательном порядке. Для тех будущих мам, которые начнут наблюдаться в женской консультации до 12 недель
беременности, положено единовременное пособие от государства (см. сайт Фонда Социального Страхования РФ,
виды и размеры пособий). Пожалуйста, учитывайте, что акушерский срок беременности рассчитывается не со дня
зачатия, а с первого дня последней менструации.
Важно помнить, что для полного оформления обменной карты нужно будет пройти ряд специалистов. Поэтому не
следует затягивать с визитом и уже после планового посещения гинеколога следует отправиться на обследование
к терапевту, хирургу, эндокринологу, отоларингологу, стоматологу и окулисту (нужных специалистов выберет
лечащий врач на основании оценки медицинской истории беременной женщины)
К прохождению данных специалистов
нужно отнестись со всей серьезностью, ведь именно от их заключения во многом зависит план ведение конкретной
беременности.
Кроме этого, в первом триместре беременности каждая женщина должна сдать ряд анализов, среди которых:
привычный всем общий анализ крови;
важное определение группы и резус-фактора, если у мамы окажется отрицательный резус-фактор, нужно будет
проверить резус-фактор будущего отца;
биохимический анализ крови;
определение свертываемости крови;
исследование на наличие антител к TORCH-инфекциям, в частности, краснухе, токсоплазме, цитомегаловирусу,
герпетической инфекции;
анализы на сифилис, гепатиты В и С, ВИЧ;
общий анализ мочи и тест на сахар;
анализ кала на яйца глистов;
мазок из носа;
мазок на влагалищную флору;
ЭКГ.
Список может быть как шире, так и уже, более подробную информацию можно получить у лечащего врача При
постановке на учет врач проводит общий и гинекологический осмотр беременной женщины с занесением полученных
данных в ее обменную карту.
Ошибочно полагать, что какие-то из перечисленных выше анализов являются необязательными или их можно
избежать. Только полное исполнение рекомендаций врача по объему обследования, позволит оценить состояние
здоровья будущей матери, ведь ей предстоит достаточно напряженный период, который также закладывает и основу
здоровья ребенка в будущем.
Если во время беременности женщина отказывается сдавать кровь на ВИЧ, тогда данный анализ проведут малышу
сразу после рождения
Очень важно оценить статус по ВИЧ инфекции как можно раньше до родов. К сожалению,
многие женщины не знают о своем статусе по ВИЧ инфекции, а ведь в случае правильного выполнения профилактики
передачи от матери к ребенку, риск рождения малыша с ВИЧ инфекцией практически равен нулю
А как обстоят дела с другими анализами из обязательного списка? Своевременно сделанные исследования на
TORCH-инфекции помогут вовремя диагностировать заболевание. Общий и биохимический анализ крови даст
возможность оценить состояние здоровья женщины, исключить анемию беременности и вести контроль уровня
форменных элементов крови. Анализ мочи необходим для оценки функции почек.
Обычно врач-гинеколог в женской консультации приглашает на прием беременных женщин в первом триместре с
частотой 1 раз в 4 недели.
Первый триместр беременности подходит к концу? Самое время для ультразвукового исследования. УЗИ на 11-13
неделе позволяет:
- определить точные сроки гестации;
- дать заключение о количестве плодов в матке;
- диагностировать возможные проблемы формирования нервной трубкой плода, дефекты конечностей и брюшной
стенки.
Кроме того, в первый скрининг входит определение особых, связанных с беременностью белков (РАРР-А и βХГЧ) с
помощью анализа крови. На основание результатов УЗИ и анализа крови на эти белки, врач принимает решение о
наличие или отсутствие риска врожденных аномалий развития у плода и может направить беременную на
консультацию к врачу-генетику.
Источники
- Schieffler DA., Matta SE. Evidence to Support the Use of S-Adenosylmethionine for Treatment of Post-Concussive Sequelae in the Military. // Mil Med – 2021 – Vol – NNULL – p.; PMID:33900393
- Kalmbach DA., Ahmedani BK., Gelaye B., Cheng P., Drake CL. Nocturnal cognitive hyperarousal, perinatal-focused rumination, and insomnia are associated with suicidal ideation in perinatal women with mild to moderate depression. // Sleep Med – 2021 – Vol81 – NNULL – p.439-442; PMID:33839373
- Salari N., Darvishi N., Khaledi-Paveh B., Vaisi-Raygani A., Jalali R., Daneshkhah A., Bartina Y., Mohammadi M. A systematic review and meta-analysis of prevalence of insomnia in the third trimester of pregnancy. // BMC Pregnancy Childbirth – 2021 – Vol21 – N1 – p.284; PMID:33836686
- Kalmbach DA., Cheng P., Drake CL. A pathogenic cycle between insomnia and cognitive arousal fuels perinatal depression: exploring the roles of nocturnal cognitive arousal and perinatal-focused rumination. // Sleep – 2021 – Vol – NNULL – p.; PMID:33830248
- Kalmbach DA., Cheng P., Roth T., Swanson LM., Cuamatzi-Castelan A., Roth A., Drake CL. Examining Patient Feedback and the Role of Cognitive Arousal in Treatment Non-response to Digital Cognitive-behavioral Therapy for Insomnia during Pregnancy. // Behav Sleep Med – 2021 – Vol – NNULL – p.1-20; PMID:33719795
- Taybeh EO. A focus on postpartum depression among Jordanian mothers. // Int J Soc Psychiatry – 2021 – Vol – NNULL – p.207640211000100; PMID:33719679
- Saito J., Ishii M., Miura Y., Yakuwa N., Kawasaki H., Suzuki T., Yamatani A., Sago H., Tachibana Y., Murashima A. Brotizolam During Pregnancy and Lactation: Brotizolam Levels in Maternal Serum, Cord Blood, Breast Milk, and Neonatal Serum. // Breastfeed Med – 2021 – Vol – NNULL – p.; PMID:33666494
- Li C., Huo L., Wang R., Qi L., Wang W., Zhou X., Zhou Y., Zhang X. The prevalence and risk factors of depression in prenatal and postnatal women in China with the outbreak of Corona Virus Disease 2019. // J Affect Disord – 2021 – Vol282 – NNULL – p.1203-1209; PMID:33601697
- Khoury JE., Atkinson L., Bennett T., Jack SM., Gonzalez A. COVID-19 and mental health during pregnancy: The importance of cognitive appraisal and social support. // J Affect Disord – 2021 – Vol282 – NNULL – p.1161-1169; PMID:33601691
- Lu Q., Zhang X., Wang Y., Li J., Xu Y., Song X., Su S., Zhu X., Vitiello MV., Shi J., Bao Y., Lu L. Sleep disturbances during pregnancy and adverse maternal and fetal outcomes: A systematic review and meta-analysis. // Sleep Med Rev – 2021 – Vol58 – NNULL – p.101436; PMID:33571887
Причины и симптомы аритмии (нарушение ритма сердца)
Аритмия (нарушение ритма сердца) появляется из-за неправильного прохождения электрических импульсов через ткань миокарда и это может быть вызвано несколькими причинами: нарушением непосредственно проводящей системы сердца (чаще всего речь идет о мерцательнойй, синусовой аритмии), нарушением целостности миокарда (сердечной мышцы) или же нарушениями вегетативной (нервной) регуляции сердечной деятельности. Неконтролируемое учащение сердцебиения может также быть следствием выброса стрессорных гормонов при панических атаках и любых телесных проявлениях тревоги, стресса. Также сердцебиение может возникать при неадекватной выработке стрессорных гормонов надпочечниками (подлежат проверке) и щитовидных гормонов.
Чаще всего аритмии проявляются следующими симптомами:
- Быстрое сердцебиение.
- Медленное сердцебиение.
- Ощущение «провала» при нормальном сердцебиении, перебои.
- Одышка
- Боль и сдавление за грудиной.
- Головокружение и предобморочные состояния.
При появлении любого из этих симптомов мы рекомендуем обратиться к врачу для индивидуального подбора лечения аритмии!
Наиболее частые причины аритмии:
- Ишемическая болезнь сердца. При недостаточном кровообращении из-за сужения просвета сосуда, питающего ткань миокарда, обесточенная мышца не может нормально проводить электрические импульсы. Ишемическая болезнь сердца часто выступает причиной мерцательной аритмии (фибрилляции предсердий), синусовой аритмии.
- Ревматические заболевания. При ревматических заболеваниях часто поражаются клапаны сердца, что часто выступает причиной аритмии.
- Тиреотоксикоз или гипотиреоз. Нарушения в функционировании щитовидной железы приводит к развитию аритмии практически в каждом случае. В этом случае аритмия проходит при грамотном лечении основного заболевания.
- Врожденные особенности строения проводящих путей сердца, например, наличие дополнительного проводящего пучка.
- Сахарный диабет косвенно является причиной аритмии в случаях снижения содержания количества сахара в крови (гипогликемии). Гипогликемия сама по себе возможна при длительном голодании или низкоуглеводной диете. Сахарный диабет часто выступают причиной нарушения работы миокарда и, как следствие, синусовой, мерцательной аритмии.
- Нарушения в работе вегетативной нервной системы. Неврозы, длительный стресс, хроническое недосыпание во многих случаях выступает причиной аритмии. В таком случае чаще всего возникает дыхательная аритмия. Причиной дыхательной аритмии часто выступает хроническая интоксикация при использовании стимуляторов: никотин, кофеин и др. Физиологической (т.е. нормальной) дыхательная аритмия может быть только в подростковом возрасте, во время становления нервной системы.
Методы диагностики бессонницы
С учётом разнообразия факторов, способных вызвать бессонницу, большое значение приобретает диагностика причин бессонницы.
Полисомнография
Полисомнография предполагает одновременную запись разнообразных физиологических параметров, оценивающих работу сердца, головного мозга, органов дыхания. С помощью полисомнографии выявляется синдром обструктивного апноэ сна, оценивается тяжесть нарушений сна. Одного сеанса полисомнографии, как правило, достаточно для оценки состояния и определения причин бессонницы.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения бессонницы
Лечение бессонницы не должно сводиться к употреблению снотворных препаратов. Снотворное может помочь заснуть, но оно не устраняет причину бессонницы. В некоторых случаях снотворное употреблять просто нельзя. Если причина бессонницы – проблемы с дыханием, человек должен иметь возможность проснуться, чтобы дыхание восстановилось. Также снотворное исключается во время беременности и кормления грудью.
Эффективное лечение бессонницы возможно только после выявления её причин. Диагностика и лечение бессонницы в Москве проводится в Реабилитационном центре “Семейного доктора”.
Если Вас беспокоит бессонница, лучше всего сначала обратиться к врачу общей практики (семейному врачу или терапевту). Если будет выявлено психогенное происхождение бессонницы, Вам потребуется консультация врача-невролога или психотерапевта.
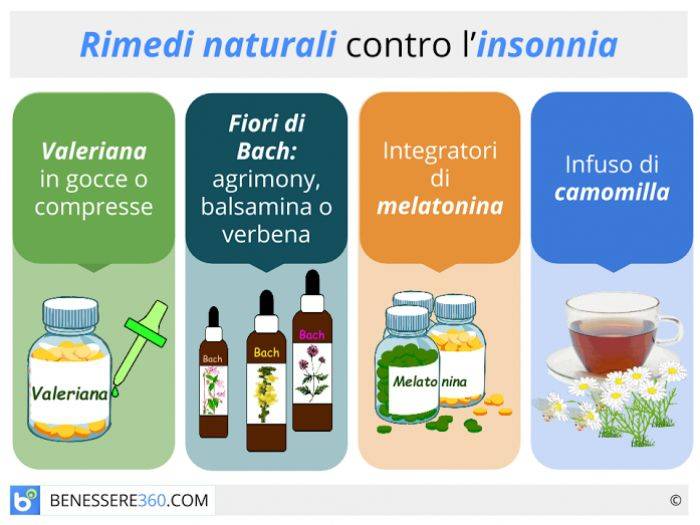
В большинстве случаев лечение бессонницы требует комплексного подхода. Могут использоваться такие методы, как:
Снотворные препараты
Самостоятельно прибегать к использованию снотворных препаратов нежелательно. Снотворное должен назначать врач. Обычно курс приема снотворных препаратов составляет от 3-х дней до 2-х недель. При долговременном приёме эти препараты теряют эффективность и перестают помогать. Если Вы чувствуете, что препарат Вам плохо помогает, ни в коем случае не увеличивайте дозу, но и резко бросать его принимать также не стоит: иначе бессонница только усилится. Необходимо обратиться к врачу, который скорректирует курс приёма или заменит препарат.
Электросон
Метод состоит в следующем. С помощью слабых импульсных токов низкой частоты, направляемых через электроды, наложенные на веки, оказывается тормозящее воздействие на нервную систему. Пациент погружается в состояние, подобное сну. Процедура оказывает успокаивающее действие, положительно сказывается на качестве крови, улучшает мозговое кровообращение.
Физиотерапия
Из методов аппаратной физиотерапии наряду с электросном в лечении бессонницы используется магнитотерапия, а также дарсонвализация головы и воротниковой зоны.
Массаж
При бессоннице показан расслабляющий и успокаивающий массаж
Рефлексотерапия
В комплексе с другими методами лечения бессонницы может использоваться рефлексотерапия.
Поведенческая терапия
Поведенческая терапия включает в себя комплекс рекомендаций, изменяющих модель
отхода ко сну. Обычно выделяют контроль стимулов (в постель надо отправляться с
целью именно заснуть) и ограничение количества сна (не стоит валяться в
постели, если нет сна).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Когда возникает и сколько длится послеродовая депрессия
Симптомы послеродовой депрессии могут появиться спустя 3, 9 и 15 месяцев после рождения ребенка. Чаще всего ухудшение настроения у новоиспеченной матери наступает в период между третьим и девятым месяцами после родов. Вначале появляются тревожность, раздражительность и подавленное настроение. Эти неприятные ощущения сопровождаются мрачным видением будущего, восприятием окружающего мира в серых тонах и неспособностью выполнять повседневную деятельность. Возникают навязчивые мысли, которые порой доводят женщину до убийства детей и/или самоубийства. Длительность послеродовой депрессии зависит от самой женщины. Чем раньше она обратится за врачебной помощью, тем быстрее депрессия будет преодолена.
Когда причина кроется в прошлом
Часто бывает так, что причиной бессонницы является событие, случившиеся за месяцы и даже годы до появления симптомов. Чаще всего при остром тревожном расстройстве, вызванном смертью близкого человека. В первое время после потери на фоне стресса и регулярных выбросов адреналина бессонница не возникает. Но когда спустя полгода или позднее человек немного расслабляется, тут и появляются хронические нарушения сна.
Рассказывает доктор Колчина: «Женщина старше 80 лет столкнулась с проблемой бессонницы спустя 3 года после смерти мужа. Она старалась вернуть сон с помощью алкоголя и транквилизаторов, хотя ранее никогда не пила. Высыпаться не удавалось все равно, к тому же у пациентки возникли проблемы в дневное время вплоть до нарушения моторных функций и даже падений. В этом случае помогло комбинированное медикаментозное и психотерапевтическое лечение».
На качество сна часто жалуются и страдающие ожирением. Они легко засыпают, но испытывают проблемы с дыханием во сне из-за синдрома гиповентиляции легких. Жировая ткань давит на грудную клетку, легкие дышат только за счет диафрагмы. В результате в организм поступает недостаточное количество кислорода, что усугубляет ожирение, так как затормаживает метаболические процессы. Поэтому полные люди часто просыпаются среди ночи и не высыпаются.
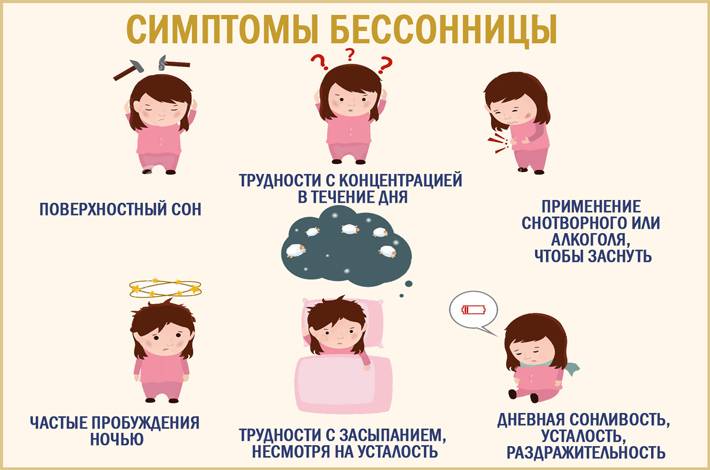
Что такое бессонница?
Бессонница – наиболее распространенное нарушение сна, на которое пациенты жалуются врачу. Она определяет как качество проведенной ночи, так и качество следующего дня. Бессонница – это нарушение нормального режима сна, которое ухудшает качество жизни. При бессоннице возможны:
трудности с засыпанием (нарушение засыпания),
сложности со сном в течение всей ночи без пробуждений (расстройство поддержания сна),
слишком раннее пробуждение утром (утренняя бессонница).

Бессонница характеризуется нарушением сна в ночное время. Но она затрагивает не только ночь: сильная бессонница ночью – сонливость днем. Недостаток или плохое качество сна могут привести к усталости, ухудшению концентрации внимания, ухудшению памяти или снижению эффективности работы, и даже к дорожно-транспортным происшествиям. Долгосрочные проблемы со сном могут помимо прочего влиять на развитие ожирения, сахарного диабета и нарушение иммунной системы. Лечить бессонницу нужно обязательно.
А ВЫ ЗНАЕТЕ?
Даже во сне наш мозг работает и играет важную роль в выведении токсинов, обработке информации, укреплении памяти, обучении и других высших функциях головного мозга.
Первичная vs Вторичная Бессонница
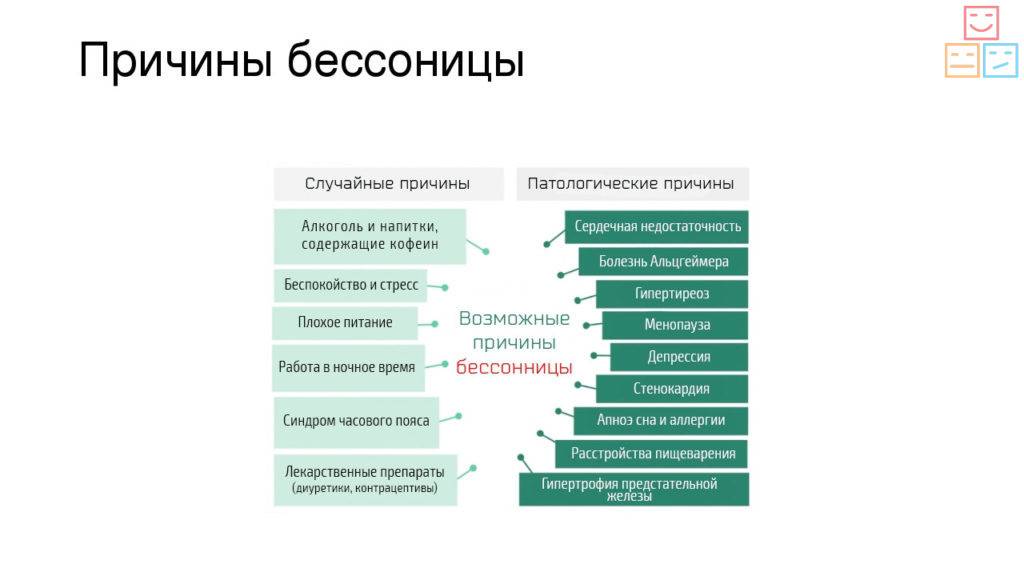
Если у человека возникают проблемы со сном, не связанные с какими-либо другими проблемами со здоровьем, это называется первичной бессонницей.
Вторичная бессонница возникает, когда изначально проблемы со сном появились из-за чего-то другого, например: болезнь (депрессия, изжога, астма, артрит, деменция), боль, прием лекарств или некоторых веществ (алкоголь, кофеин).
Эффективные средства и методы лечения бессонницы может подобрать только врач, народные рецепты от бессонницы могут сделать только хуже.
Острая vs Хроническая бессонница
По длительности процесса бессонница делится на острую или хроническую. Иногда острая бессонница возникает из-за конкретной проблемы (например, стрессовое событие в жизни или болезнь). Когда человек испытывает проблемы со сном не менее трех раз в неделю в течение, как минимум, трех месяцев, мы говорим о хронической бессоннице. В этом случае люди, как правило, очень беспокоятся о своем сне и пытаются избавиться от бессонницы хотя бы в домашних условиях.
Какой врач вернет сон
Если человека всерьез беспокоит расстройство сна, нужно обращаться к сомнологу. Он должен найти первопричину проблемы и в случае необходимости направить к другому специалисту. Основной вид диагностики – полисомнография. Это комплексное исследование сна, фиксирующее особенности дыхания, сердцебиения, биоэлектрической активности мозга пациента в сонном состоянии. Процедура обычно проводится в клинической лаборатории сна.
Полисомнография надежно выявляет сидром апноэ, при котором пациент задыхается и не может спать. Процедура позволяет определить синдром нарушения сердечного ритма, при котором человек просыпается от повышенного до 150-160 ударов в минуту сердцебиения. Тогда он направляется к кардиологу, а затем обычно к хирургу.
Пожилые люди часто страдают нарушением восприятия сна, когда собственно бессонницы может и не быть. Нередко пациент утверждает, что ни минуты не спит в течение многих лет. Когда сон такого человека подробно исследуется в лаборатории, обычно выясняется, что спит он поверхностно, с частыми просыпаниями, но свои 6-7 часов в сутки просыпает.
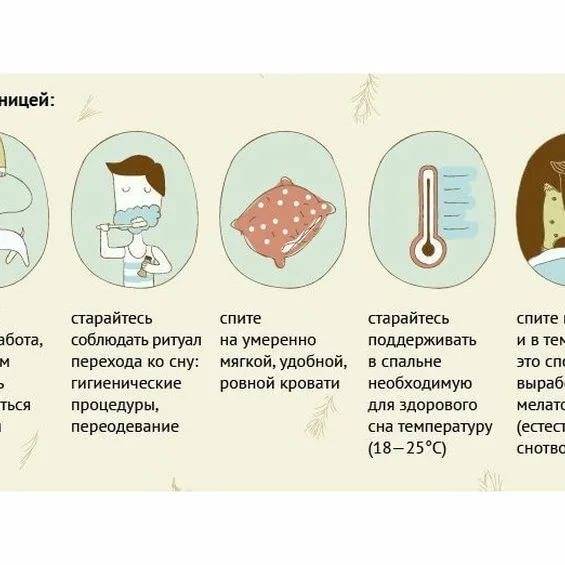
Поиск удобной позы для сна
В начале беременности необходимо привыкать спать на боку. Наиболее удобной позой во время беременности будет сон на боку с согнутыми коленями. Такое положение облегчает работу сердца, поскольку удерживает вес ребенка от давления на большую вену (называемую нижней полой веной), которая переносит кровь обратно к сердцу от ступней.Некоторые врачи рекомендуют беременным женщинам спать на левом боку. Поскольку печень находится на правой стороне живота, это помогает оградить ее от давления матки. Сон на левом боку также улучшает кровообращение в сердце и обеспечивает лучший приток крови к плоду, матке и почкам.
Не нужно беспокоиться о том, что ночью можно перевернуться на спину. Смена положений — это естественная часть сна, которую нельзя контролировать. Скорее всего, в третьем триместре беременности женщина автоматически выберет для себя удобное положение.Можно попробовать поэкспериментировать спать с подушками, чтобы найти самое удобное положение. Некоторые женщины говорят, что им помогает уснуть подушка под животом или между ног. Кроме того, использование сложенной подушки или свернутого одеяла под поясницей может помочь уменьшить давление на позвоночник.
2.Причины заболевания
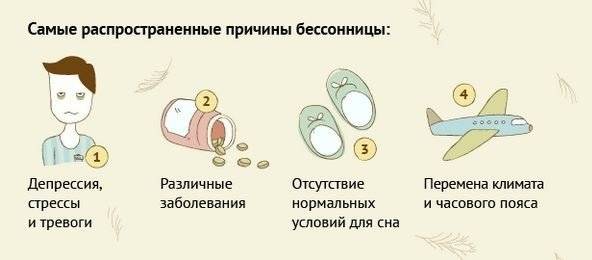
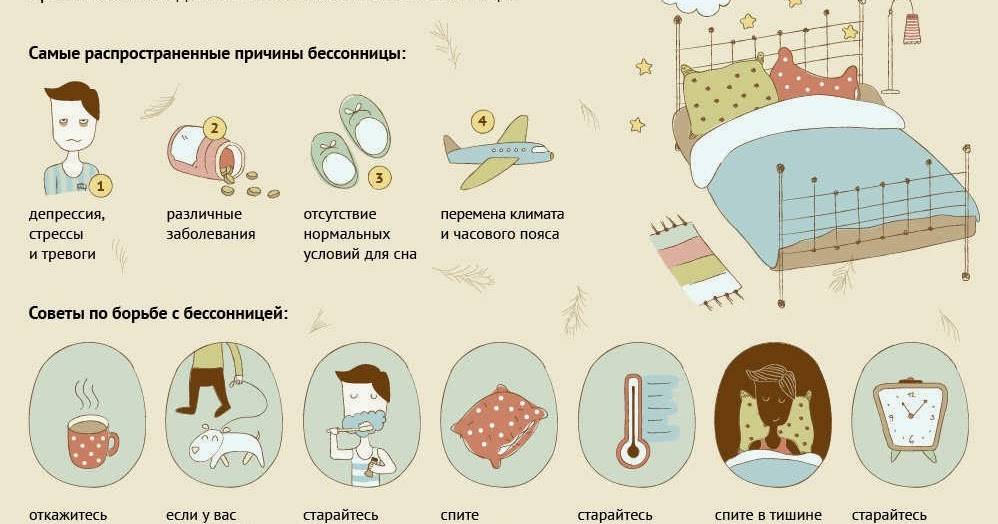
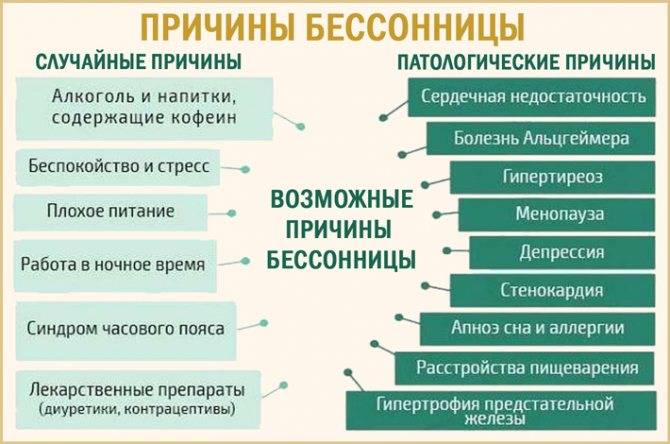
Причины острой бессонницы могут быть, например, такими:
- Сильный стресс (потеря работы, смерть близкого человека, развод, переезд);
- Болезнь;
- Эмоциональный или физический дискомфорт;
- Внешние факторы, которые мешают спать – шум, свет, некомфортная температура воздуха;
- Некоторые лекарства, например те, которые используются лечения простуды, аллергии, депрессии, высокого давления или астмы, тоже могут мешать сну;
- Изменения привычного режима сна (нарушение биоритмов или, например, работа в ночные смены).
Причины хронической бессонницы могут включать в себя:
- Депрессии и тревоги;
- Хронический стресс;
- Боль или дискомфорт в ночное время.
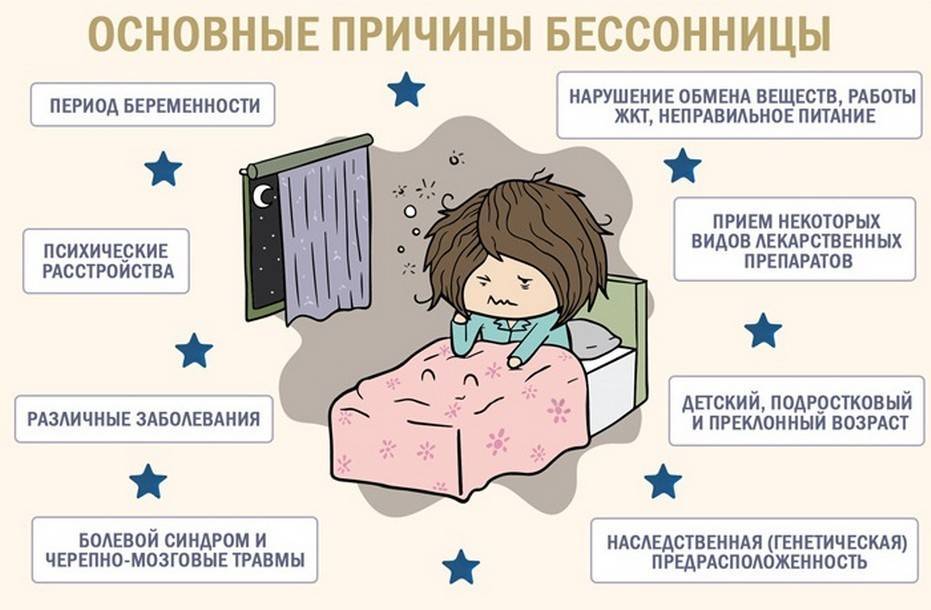
Причины
К бессоннице уже на самых ранних сроках способны привести гормональные изменения в организме женщины:
так, например, во время беременности повышается уровень прогестерона и ряда других гормонов. Мобилизуя силы на вынашивание беременности, они вместе с тем приводят организм в состояние «боевой готовности» и иногда попросту не дают расслабиться.
С ростом срока беременности поводов для бессонницы становится все больше.
Причины нарушений сна у беременных могут быть физиологическими:
- трудности в нахождении удобной позы (увеличившийся вес и выросший живот весьма затрудняют этот процесс);
- боль в спине и пояснице;
- шевеление плода;
- частые ночные позывы к мочеиспусканию (увеличившаяся в размерах матка давит на мочевой пузырь, теперь его требуется опорожнять гораздо чаще);
- изжога (нарушения работы желудочно-кишечного тракта вообще характерны для беременности);
- судороги (особенно часто беременные жалуются на судороги ног);
- зуд в области живота из-за растяжения кожи;
- одышка (увеличившийся вес тела затрудняет дыхание, кроме того, матка давит на легкие);
и психологическими:
- хроническая усталость;
- нервное напряжение, стресс (боязнь предстоящих перемен, тревога за ребенка, страх перед родами);
- ночные кошмары.
Любой из этих причин вполне хватит для того, чтобы лишить женщину сна, а чаще всего они еще и сочетаются!
Какие ещё существуют препараты от кокцидиоза кроликов?
Помимо Ампролиума, против кокцидиоза используются и другие лекарственные средства. Ниже приводим список аналогов-кокцидиостатиков:
Эйметерм — аналог препарата
- Эйметерм;
- Байтрил;
- Толукокс;
- Зинаприм.
Эйметерм 5% — кокцидиостатик в виде суспензии. Действующее вещество – толтразурил. В 1 мл лекарства содержится 50 мг активного вещества, которое быстро блокирует ферменты, отвечающие за течение обменных процессов в клетках простейших микроорганизмов. Толтразурил препятствует размножению кокцидий и вызывает их гибель.
Перед началом лечения нужно правильно рассчитать дозу лекарства для кролика. На 1 кг веса животного отмеряют 0,14 мл суспензии. Если животное вести 4 кг, то ему дают 0,56 мл средства. Эйметерм применяют перорально. Достаточно однократного приёма, чтобы полностью избавить кролика от паразитов. В тяжёлых случаях Эйметерм дают дважды с промежутком между приёмами 5 дней.
Внимание! Нельзя забивать кроликов, прошедших лечение Эйметермом, раньше чем через 70 дней после приёма суспензии, так как их мясо непригодно для пищи. Байтрил – антибактериальное средство, которое эффективено и в отношении кокцидий. Оно выпускается в виде жидкого раствора в концентрации 5% и 10%.Первый вариант применяется для инъекций, а второй – перорально
Оно выпускается в виде жидкого раствора в концентрации 5% и 10%.Первый вариант применяется для инъекций, а второй – перорально
Байтрил – антибактериальное средство, которое эффективено и в отношении кокцидий. Оно выпускается в виде жидкого раствора в концентрации 5% и 10%.Первый вариант применяется для инъекций, а второй – перорально.
Для лечения кроликов средство разводят в воде по инструкции – на 10 л берут 5 мл средства. Курс лечения длится 3 дня.
Внимание! Забой животных разрешено производить не раньше чем через 14 суток после последнего приёма средства. Действующим веществом в Толукокса является толтразурил. Средство выпускается в форме суспензии
Ветеринары рекомендуют его животным, у которых болезнь прогрессирует, а другие лекарства оказываются неэффективными
Средство выпускается в форме суспензии. Ветеринары рекомендуют его животным, у которых болезнь прогрессирует, а другие лекарства оказываются неэффективными
Действующим веществом в Толукокса является толтразурил. Средство выпускается в форме суспензии. Ветеринары рекомендуют его животным, у которых болезнь прогрессирует, а другие лекарства оказываются неэффективными.
Схема приёма Толукокса для кроликов такая – 1 мл суспензии растворяют в половине литра воды и заполняют ею поилки. Приготовленный состав используют на протяжении 2 суток, после чего лечение приостанавливают на 5 дней. Далее готовят свежий раствор и снова поят кроликов 2 дня.
Внимание! Забой кроликов, прошедших курс терапии Толукоксом, можно осуществить через 8 дней. Зинаприм представлен в ветаптеках в двух формах – в виде раствора для инъекций и порошка. В своём составе он содержит 2 компонента, оказывающих губительное воздействие на кокцидии:
В своём составе он содержит 2 компонента, оказывающих губительное воздействие на кокцидии:
Зинаприм представлен в ветаптеках в двух формах – в виде раствора для инъекций и порошка. В своём составе он содержит 2 компонента, оказывающих губительное воздействие на кокцидии:
Каждый из компонентов усиливает действие другого. В целом препарат переносится хорошо, но в случае превышения указанных в инструкции доз может вызвать у кроликов рвоту или диарею.
Способ применения раствора для кроликов:
- дозировку рассчитывают, исходя из массы тела зверька, — на 10 кг веса берут 1 мл состава;
- Зинаприм вводят внутримышечно;
- в первые сутки средство вводят дважды с интервалом 12 часов;
- в последующие дни лечения делают 1 инъекцию утром или вечером;
- длительность курса терапии определяет ветеринар.
Зинаприм в виде порошка растворяют в питьевой воде в пропорции 1 г/1л. Питьём заполняют поилку. На следующие сутки готовят раствор с меньшей концентрацией лекарства – 0,5 г/1 л. Водой наполняют поилку каждый день. Во время лечения питомцам нельзя давать чистую питьевую воду, кроме той, что содержит лекарство. Длительность терапии – от 3 до 5 дней.
Кокцидиоз наносит серьёзный ущерб фермерским хозяйствам, ведь инфекция стремительно распространяется и поражает всех кроликов. Особенно опасно это заболевание для молодняка. Чтобы защитить животных от простейших паразитов, применяют ветеринарные препараты – Ампролиум и его аналоги. Сначала нужно внимательно изучить инструкцию по применению лекарства и проконсультироваться у ветеринара по поводу продолжительности курса лечения и дозировки, чтобы не навредить питомцам.